فترات تطور المضاعفات المرض المعدية. فترات من الأمراض المعدية
يمكن تقسيم جميع الأمراض البشرية المعروفة بالطب الحديث ، حسب طبيعة حدوثها ، إلى مجموعتين: جسدي (جسدي) ، و معد.
جسدي - حتى مع أقرب اتصال لا يتم نقلهم من شخص إلى آخر. سبب الأمراض الجسدية هو إما داخل الشخص (الوراثة ، تعطيل الآليات التعويضية التعويضية) ، أو خارج الجسم (عوامل مختلفة مدمرة لصحة الإنسان).
معد - تنتقل من شخص إلى آخر حتى من مسافة بعيدة. وبعبارة أخرى ، فهي معدية ، أو معدية ، للبشر. دائما ما يكون سبب الأمراض المعدية خارج الجسم. تسبب الأمراض المعدية دائما عن طريق بعض الكائنات الدقيقة - مسببات الأمراض. يتطور المرض فقط عندما يتم إدخال السبب في شكل مرض معدي في بيئته الداخلية.
إذا كان من الصعب إنشاء حماية أو عرقلة فيما يتعلق بمرض جسدي ، ثم من مرض معد من حيث المبدأ ، يمكنك الدفاع عن نفسك.
العدوى (العملية المعدية)بالمعنى البيولوجي - عملية النضال بين جسم الإنسان والكائنات الحية الدقيقة ، والميكروبات المسببة للأمراض. تتكون هذه العملية من ثلاثة روابط: مصدر العدوى ، آلية انتقال العوامل المعدية ، قابلية الفرد.
تظهر العملية المعدية الفسفورية نفسها في الشكل التهاب، علامات التي هي: درجة الحرارة واحمرار وتورم وألم. وبالتالي ، فإن طبيعة درجة الحرارة (منحنى درجة الحرارة) للعديد من الأمراض نموذجية وهي ميزة تشخيصية مهمة. تحدث العديد من الأمراض المعدية بطفح جلدي. طبيعة الطفح الجلدي ، توطينه ووقت ظهوره هي أيضا ميزات تشخيصية مهمة. كرسي سائل، ووقت ظهوره ، والسعال ، وطبيعة البلغم ، ووجود النوبات ، وما إلى ذلك - كل هذه الأعراض مهمة عند تشخيص مرض معدي.
ظهور الأمراض المعدية هو دائما بسبب عدوى، الاختراق في جسم الإنسان لتلك الجراثيم أو غيرها من الميكروبات المسببة للأمراض ، على خصوصية التي تعتمد على خصوصية المظاهر السريرية للمرض ونتائجه.
في حالة البشر والحيوانات العليا ، يعني مصطلح "الإصابة" حالة تلوث تتجلى كمرض أو حامل.
الممرض (الميكروبات المسببة للأمراض) ، اختراق في جسم الإنسان ، يجد فيها الظروف المثلى للتغذية والنمو والتكاثر. وفي المقابل ، يستخدم جسم الإنسان جميع آليات الحماية الخاصة به ، ويسعى إلى منع اختراق الميكروبات في بيئته الداخلية ، وأعضائه ، وأنسجةه ، ويكافح العامل الممرض. الأمراض المعدية يتطور في تلك الحالات عندما تكون قوة التعرض للميكروبات عالية ، والآليات الوقائية للتكيف مع شخص لا تستطيع تحمل أعمالها الضارة.
فترات التطوير مرض معد:
فترة الحضانة (كامنة) هي الفترة من لحظة العدوى إلى ظهور الأعراض السريرية الأولى للمرض. خلال هذه الفترة ، يحدث التكاثر والتراكم في الجسم من مسببات الأمراض وسمومها. مدة هذه الفترة مختلفة لمختلف الأمراض المعدية. وهكذا ، مع الجذام و الإيدز - ما يصل إلى عدة سنوات أو عقود ، ومع الأنفلونزا - من بضع ساعات إلى يوم.
وهناك سمة مميزة من الأمراض المعدية معدية، ر. E. قدرة المريض منذ الفترة الأولى من المرض (وأحيانا كل يوم فترة الحضانة) تخصص bolezni.Intensivnost هذا تسليط الضوء على العوامل المسببة للأمراض يختلف في فترات مختلفة من هذا المرض، والمريض حتى غير متكافئ خطرا على الآخرين.
الفترة الأولية (البادرية) يتميز المظاهر الشائعة الأمراض: الشعور بالضيق ، والحمى ، وقشعريرة ، والصداع ، وما إلى ذلك كقاعدة عامة ، في هذه الفترة لا توجد أعراض محددة للمرض. يمكن أن يكون بداية المرض حادًا أو تدريجيًا.
فترة من المظاهر الرئيسية للمرض تتميز بظهور أعراض محددة للمرض.
فترة النقاهة (فترة النقاهة) يتميز التحسن التدريجي في الصحة ، واختفاء أعراض المرض ، واستعادة القدرة على العمل. في مسار شديد السمية للمرض ، قد تحدث الوفاة.
إذا كان لا يزال دخلت الممرضة في البيئة الداخلية للجسم، ولكن منع دفاعاتها تطوير العملية المرضية يحدث الدولة الناقل.
يتم علاج العدوى والعدوى والأمراض المعدية من قبل طبيب الأمراض المعدية.
في تطور مرض حاد معد فترات بديلة تباعا: الحضانة، بادرة (السلائف)، وارتفاع (تطوير) من المرض، وانخفاض (utasaniya) والنقاهة (استرداد).
تبدأ فترة الحضانة من لحظة دخول العامل الممرض إلى الجسم وتستمر حتى ظهور الأعراض السريرية الأولى للمرض. مدته للعدوى المختلفة
ستعقد تختلف على نطاق واسع - من بضع ساعات (الأنفلونزا) لعدة أشهر (في التهاب الكبد الفيروسي B، وبعض أشكال مرض الملاريا، الفيروس المضخم للخلايا). ومع ذلك، حتى لو إصابة واحدة فترة الحضانة هي غالبا ما تكون مختلفة، تبعا لحالة من الكائنات الحية الدقيقة، تفاعل فيها قبل التوعية والمرضية المعدية جرعة من مسببات المرض.
خلال فترة الحضانة ، يقع العامل الممرض عادة في المسار الخامس عشر للعضو ، حيث يحدث انتشاره. علامات المرض في هذا العمر بعد، ولكن مع دراسة خاصة يمكن الكشف عن مظاهر الأولية للعملية المرضية في شكل تغيرات مميزة المورفولوجية والتمثيل الغذائي والتغيرات المناعية وتداولها الممرض في الدم المحيطي وغيرها.
فترة بادرة أو فترة السلائف، يتميز بظهور أول، علامة لا يزال غير معروف إلى حد كبير من الأمراض (برودة، وحمى، والشعور بالضيق obshee والصداع وغيرها.) أو لا تعمل على الإطلاق نموذجي من الفن أعراض الإصابة مثل قرمزي الشكل أو حصبية الحماق الطفح الجلدي، اضطراب البراز مع التهاب الكبد الفيروسي والإنفلونزا ومرض كريات الدم البيضاء المعدية.
الأعراض عادة ما تحدث فترة البادري ردا على تسمم الدم، فإنها يمكن أن تعامل على أنها أول رد غير محددة من العدوى المضيف. كثافة ومدة الفترة البادري تعتمد على إصابة الممرض، من شدة المظاهر السريرية، ومعدل التنمية من العمليات المرضية. في معظم الحالات ، تستمر فترة التبجيل من يوم إلى ثلاثة أيام ، ولكن يمكن أن تقصر إلى عدة ساعات أو تمتد إلى 5-10 أيام. في أشكال hypertoxic ، قد تكون الفترة البادئة غائبة تماما.
ويرافق فترة تورم ، أو تطور ، من المرض من خلال التعبير الأقصى من غير محدد الأعراض العامة والمظهر في تسلسل معين من نموذجي ، مميزة لهذه العلامات العدوى للمرض (اليرقان ، والطفح الجلدي ، tenesmus ، الخ). في كثير من الأحيان في فترة التطور الأقصى للمرض ، يمكننا تمييز مرحلة النمو والتسارع والانقراض. في فترة الارتفاع ، يحدث المزيد من إعادة تنظيم المناعة ، مما يؤدي إلى التطور الأجسام المضادة المحددة ودورانها الحر في الدم ، الذي يمثل نهاية الحرارة وبداية انقراض المرض.
في فترة النقاهة ، تختفي الأعراض السريرية تدريجيا ، يتم استعادة الهيكل والوظيفة
الأعضاء المصابة. في شكل الآثار المتبقية يمكن أن تستمر أعراض postinfekshyunnoy من التعب: التعب، التوتر لنظام القلب والأوعية الدموية، والتعرق، والصداع، والدوخة، وحالة وهنية العامة. يتم وضع علامة على أساس آلية حدوث كما عرض vagotonia 2ND مرحلة عملية المرضية AA Koltypin.
عيار تراكم مواز من الاجسام المضادة المحددة وتتضخم عمليات التوعية محددة، والذي يحدد عدم استقرار الكائن الحي ضد مختلف التأثيرات الضارة، وفي بعض الحالات تشكيل حالة استعطال. الجمع بين هذه العمليات يحدد حساسية خاصة للأطفال في cence rekonvales- لإعادة العدوى وعدوى، والذي يؤدي بدوره إلى تطور المضاعفات.
التصنيف والأشكال السريرية. التصنيف الدولي للأمراض (ICD-10)، وشملت الأمراض المعدية والطفيلية في 1st صنف (A00-B99)، والتي بدورها تنقسم إلى: 1) الأمراض المعوية (A00-A09)؛ 2) السل (A15-A19) ؛ 3) بعض الأمراض الحيوانية المنشأ الجرثومية (A20-A28) ؛ 4) الأمراض البكتيرية الأخرى (AZO-A49) ؛ 5) العدوى ، التي تنتقل جنسياً بشكل أساسي (A50-A64) ؛ 6) الأمراض الأخرى الناجمة عن اللولبيات (A65-A69) ؛ 7) الأمراض الأخرى التي تسببها الكلاميديا (A70-A74) ؛ 8) Rickettsiosis (A75-A79) ؛ 9) الالتهابات الفيروسية في الجهاز العصبي المركزي (A80-A89) ؛ 10) فيروس الحمى تنتقل عن طريق المفصليات، والحمى النزفية الفيروسية (A90-A99)؛ 11) الالتهابات الفيروسية التي تتميز الجلد والآفات الغشاء المخاطي (B0O-B09) ؛ 12) التهاب الكبد الفيروسي (B15-B19) ؛ 13) المرض الناجم عن فيروس نقص المناعة البشرية - فيروس نقص المناعة البشرية (B20-B24) ؛ 14) الأمراض الفيروسية الأخرى (B25-B34) ؛ 15) داء فطريات (B35-B49) ؛ 16) الأمراض الطفيلية (B50-B64) ؛ 17) الديدان الطفيلية (B65-B83) ؛ 18) pediculosis، acariasis والإصابة الأخرى (B85-B89)؛ 19) عواقب الأمراض المعدية والطفيلية (B90-B94) ؛ 20) العوامل المعدية البكتيرية والفيروسية وغيرها (B95-B97) ؛ 21) الأمراض المعدية الأخرى (B99).
اعتمادا على آلية انتقال الممرض ، تنقسم الأمراض المعدية إلى 4 مجموعات كبيرة.
الأمراض المعدية المعوية (العصبوي، ehsherihioza، السالمونيلا والتيفوئيد والكوليرا وشلل الأطفال والتسمم الغذائي، الحمى المتموجة، الخ). معهم ، توطين الرئيسي للممرض خلال عملية العدوى بأكملها هي الأمعاء.
الخصائص السريرية للأمراض المعدية
الأمراض المعدية التي تصيب الجهاز التنفسي: المسالك (الأنفلونزا والسارس والدفتريا، والحمى القرمزية، والعدوى mepingokokkovaya، عدوى النكاف، السل، وما إلى ذلك). في هذه الحالات، يكون موضعيا الممرض إلى الشعب الهوائية - الأغشية المخاطية في البلعوم والقصبة الهوائية والشعب الهوائية والحويصلات الهوائية، حيث أنها تشكل بؤرة التهابات المحلي:
الدم (انتقال) إصابة (التيفوس، داء الريكتسيات والطاعون وحمى الأرانب، الفيروسة المنقولة بالمفصليات التهاب الدماغ، والحمى النزفية، وما إلى ذلك). يقع العامل المسبب لهذه العدوى بشكل رئيسي في الدم واللمف.
الالتهابات الجلدي (الحمرة، والتراخوما، وداء الكلب، listeri- بحيرة، والجمرة الخبيثة، والحمى القلاعية، والكزاز، وما إلى ذلك).
التقسيم المقبول مشروط إلى حد ما ، كما هو الحال في العديد من الأمراض المعدية والآليات لنقل المنشئ مختلفة. على سبيل المثال، وكلاء الطاعون، حمى الأرانب، والتهاب الدماغ الفيروسة المنقولة بالمفصليات، الحمى النزفية وأمراض أخرى لا يمكن أن تخترق الجسم ولكن tolkotransmissivnym الحبرية (الغبار) ووسائل الغذائية. يمكن أن تنتقل العوامل المسببة للدفتيريا والحمى القرمزية ليس فقط عن طريق طريق الهواء ، ولكن أيضا من خلال الجلد. وبالتالي هناك الخناق من الجلد أو ekstrafaringealpa الحمى القرمزية ، الخ على الرغم من أوجه القصور ، فإن تصنيف الأمراض المعدية من خلال آلية انتقال المرض أمر مهم ، وهو الأكثر قبولا للأغراض الوبائية.
للأغراض السريرية في مرحلة الطفولة ، يتميز المرض المعدية بالنوع ، الشدة ، وبالطبع (AA Koltypin). يمكن تطبيق هذا المبدأ على أي مرض معد.
في ظل هذا النوع من المعتاد أن نفهم شدة علامات مميزة من شكل دراسة محددة. أشكال السريرية النموذجية هي أيضا، والتي هناك العديد من الأعراض والمتلازمات المميزة لهذا المرض، على سبيل المثال في متلازمة داء الشيغيلات التهاب القولون، والذبحة الصدرية نقطة في طفح الحمى القرمزية، واليرقان في التهاب الكبد الفيروسي، الخ
شاذة تشمل الأشكال السريرية ، التي تظهر فيها أعراض المرض الرئيسية. بين اجتماع الأكثر نمطية في كثير من الأحيان يتم مسح ومستترة (subklinicheskis) أشكال تعتبر شاذة والشروط مع أعراض حادة بشكل مفرط (gipertoksicheskis وشكل النزفية).
مع الأشكال المسحوبة ، تكون الأعراض السريرية ضعيفة وتختفي بسرعة.
يتم إجراء النماذج غير الموجودة دون أعراض سريرية. يتم تشخيصها عادة في بؤرة العدوى باستخدام طرق الاختبار المختبري (التحويل المصلي).
وهناك شكل غريب من الإصابة هبوب nositel- عندما، على الرغم من وجودها في الجسم الممرض غائبا تماما ليس فقط علامات سريرية، ولكن أيضا التغيرات المناعية.
من شدة المظاهر السريرية ، تنقسم المتغيرات النموذجية للأمراض المعدية إلى خفيفة ومتوسطة وثقيلة. يجب أن يتم تقييم شدة في ذروة المرض، ولكن ليس في وقت سابق من الحد الأقصى تطوير جميع الأعراض السريرية المميزة لهذا المرض. في هذه الحالة ، تأخذ في الاعتبار شدة simpotomov العام والمحلي. الأعراض الشائعة إضافية لتقييم شدة أهمية قصوى العدوى هي درجة حرارة شدة رد الفعل، وسمية العامة، والتقيؤ، والضعف، وفقدان الشهية والصداع والقلب والأوعية الدموية والاضطرابات الدماغية.
لأشكال أكثر اعتدالا من المرض تشمل الحالات التي تحدث مع أعراض خفيفة فقط من التسمم، والتغيرات المحلية وضوحا بهدوء والتحولات الوظيفية. في شكل معتدل أعراض التسمم معتدلة :. درجة حرارة الجسم 38-39،5 درجة مئوية، صداع، ضعف، فقدان الشهية، والقيء المتكرر الممكن، وما إلى ذلك تتميز الأشكال الشديدة من خلال التفاعل ارتفاع درجة الحرارة والقيء المتكرر، والتغيرات في نظام القلب والأوعية الدموية التي أعرب عنها المحلي مظاهره، واضطرابات التمثيل الغذائي الحاد آل المؤشرات من شدة معينة هي ارتفاع الحرارة، المتشنجة، سحائي، -brain ومتلازمات أخرى.
يتميز مسار الأمراض المعدية بطبيعتها ومدتها. وفقا لطبيعة تدفق يمكن أن يكون على نحو سلس، دون التفاقم والانتكاسات مضاعفات أو nonsmooth، مع التفاقم والانتكاسات مضاعفات. حسب المدة للأمراض المعدية يمكن أن تكون حادة عند اكتمال عملية ضمن 1-3 أشهر، التي طال أمدها - مع المرض مدة من 4-6 أشهر والمزمن - أكثر من 6 أشهر.
تحت تفاقم تحقيق تحسين الأعراض السريرية المميزة للمرض خلال فترة تهدئة عملية المرضية. الانتكاس - عودة الأعراض الرئيسية المعقدة بعد اختفاء المظاهر السريرية للمرض.
تلاحظ الانتكاسات والتفاقم في العديد من الأمراض المعدية ، لكنها أكثر تكرارا في حمى التيفوئيدوالملاريا، والحمى القرمزية، الحمى المالطية، التهاب الكبد الفيروسي وغيرها. التكرارات عادة ما تحدث بسهولة أكثر من مظهر من مظاهر المرض.
تحدث التفاقم والانتكاسات عندما أثناء عملية المعدية ليست متطورة مناعة قوية نتيجة لنقص المناعة الخلقية أو المكتسبة، الهيدروكلوريك، وخفض الجسم غمد مقاومة الارتداد L-أشكال الممرض مع الحد من خصائص المسببة للأمراض، وغيرها.
التعقيد هو حالة مرضية تحدث أثناء سير العملية المعدية وترتبط بها من الناحية الأُخْرَثِيَّة والممرضة (مضاعفات محددة). على سبيل المثال ، تشمل مضاعفات الدفتريا التهاب عضلة القلب والتهاب الأعصاب والكلية السامة. الحمى القرمزية - التهاب كبيبات الكلى والتهاب العقد اللمفية ، وما إلى ذلك ؛ التيفوس البطني - نزيف معوي ، التهاب الصفاق المثقب ، إلخ. إن تكرار حدوث مثل هذه المضاعفات يعتمد بالدرجة الأولى على شدة المرض وتوقيت بداية العلاج ، وخصائص المناعة غير المتماثلة ، وظاهرة التوعية والتمريض وغيرها.
في الأنشطة العملية ، تشمل المضاعفات المختلفة الظروف المرضية، والتي تنشأ نتيجة لتفعيل النباتات الميكروبية المسببة للأمراض الخاصة بهم (autoinfection) أو الممرض العدوى zzogennogo ، وكيل المسببة غير ذات الصلة من المرض الأساسي (عبر العدوى). ما يطلق عليه المضاعفات غير محددة. من بين المضاعفات من هذا النوع في الأطفال ، والالتهاب الرئوي ، التهاب العقد اللمفية ، التهاب اللوزتين ، التهاب الحويضة ، التهاب الفم ، وما إلى ذلك بشكل خاص متكررة.
تحدث المضاعفات في معظم الحالات في مستشفى غير مرضٍ لنظام مكافحة الوباء. إن مسار المرض المعدية في تطور المضاعفات ، والانتكاسات ، والتفاقم يبطئ بشكل كبير ، ويمكن أن يكون هناك شكلاً طويل الأمد ومزمناً.
عملية مخاطية وأمراض جلدية
اختراق الكائنات الحية الدقيقة في البيئة الداخلية لجسم الإنسان يؤدي إلى اضطراب في توازن الجسم ، والذي يمكن أن يظهر نفسه كمجموعة من التفاعلات الفسيولوجية (التكيفية) والتفاعلية المرضية المعروفة باسم عملية معدية ،أو العدوى.طيف هذه التفاعلات واسع جدا ، أقطابها المتطرفة هي آفات وضوحا سريريا ودوران أعراض. مصطلح "الإصابة" (من اللاتينية. inficio- تقديم شيء ضار ومتأخر. infectio- العدوى) يمكن تحديد العوامل المعدية نفسها وحقيقة دخولها إلى الجسم ، ولكن من الأنسب استخدام هذا المصطلح لتحديد مجموعة كاملة من التفاعلات بين العامل المسبب والمضيف.
وفقا ل I.I. Mechnikov ، "... العدوى هي صراع بين اثنين من الكائنات الحية." عالم الفيروسات المنزلي V.D. اعتبر سولوفيوف العملية المعدية بأنها "نوع خاص من الانفجار البيئي مع زيادة حادة في الصراع بين النوعية بين الكائن الحي وتلك التي تسللت إليه. البكتيريا المسببة للأمراض". الأمراض المعدية الشهيرة Bilibin و G.P. وقد عرّفه رودينيف (1962) بأنه مجموعة معقدة من "التفاعلات الفسيولوجية الوقائية والتفاعلية التي تنشأ في ظل ظروف بيئية معينة استجابة لتأثيرات الميكروبات المسببة للأمراض".
التعريف العلمي الحديث للعملية المعدية يعطى بواسطة V.I. بوكروفسكي: "عملية المعدية - مجموعة من ردود الفعل على التكيف المتبادل ردا على إدخال وانتشار مسببات المرض في الكائنات الكلي لاستعادة التوازن بالانزعاج والتوازن البيولوجي مع البيئة."
وبالتالي ، فإن المشاركين في العملية المعدية هم الكائنات الحية الدقيقة ، والعامل المسبب للمرض ، والكائن المضيف (الإنسان أو الحيوان) وبعض ، بما في ذلك الظروف الاجتماعية والبيئية.
بكتيريايمثل السبب المباشر للمرض المعدية ، ويحدد خصوصية مظاهره السريرية ، ويؤثر على مسار ونتائج المرض. صفاتها المحددة الرئيسية:
المرضية.
الفوعة.
توليد الذيفان.
الإلتصاق.
القدرة الإمراضية هي قدرة الممرض على اختراق الكائن الحي البشري أو الحيواني ، للعيش والتكاثر فيه ، مما يسبب الصرفي والوظيفي
تسمم الممرض هو القدرة على تركيب وإطلاق exo- و endotoxins.السموم الخارجية هي بروتينات تطلقها الكائنات الدقيقة في عملية النشاط الحيوي. هم يعرضون تأثير معين، مما يؤدي إلى الاضطرابات المرضية في جسم المريض انتقائية ومرضية في الأعضاء والأنسجة (الدفتيريا، والكزاز، والجرثومية، والكوليرا، وغيرها). يتم إطلاق الذيفان الداخلي بعد وفاة وتدمير الخلية الميكروبية. السموم الداخلية البكتيرية - المكونات الهيكلية للغشاء الخارجي تقريبا كل سالبة الجرام الكائنات الحية الدقيقة، والتي هي كيميائيا lipopolysaccharide في مجمع (LPS معقدة). وأظهر التحليل البنيوي والوظيفي للجزيئات LPS المعقدة أن الموقع النشيطة بيولوجيا (الموقع)، وتحديد كافة الخصائص الأساسية للالأصلي LPS المخدرات المعقدة هو الدهون A. ومن الأمور الملازمة عدم التجانس أعرب، مما يسمح للقوات وقائية للكائن الحي ليتعرف عليه. تأثير السموم الداخلية هو منخفض محددة ، والذي يتجلى من خلال علامات سريرية مماثلة للمرض.
الالتصاق والانجذاب من الكائنات الحية الدقيقة - القدرة على إصلاح على أغشية الخلايا والاختراق في الخلايا والأنسجة.يتم تسهيل هذه العمليات من قبل ترابطات مستقبلات الليجند وكبسولات مسببات الأمراض ، والتي تمنع الامتصاص عن طريق البالعات ، وكذلك الأسواط والأنزيمات التي تضر بأغشية الخلايا.
واحدة من أهم آليات الحفاظ على العامل الممرض في الكائن الحي هو المثابرة الميكروبية ، والتي تتكون في تشكيل أشكال غير نمطية غير مسورة من أشكال الكائنات الدقيقة- L ، أو أشكال الترشيح. في الوقت نفسه ، هناك إعادة هيكلة حادة في عمليات التمثيل الغذائي ، والتي تتجلى في فقدان أو تباطؤ وظائف الإنزيمات ، وعدم القدرة على النمو على المواد الغذائية المغذية الاختيارية للهياكل الخلوية الأصلية ، وفقدان الحساسية للمضادات الحيوية.
يعتبر الفوعة مظهرًا نوعيًا للإمراضية.الأعراض غير مستقرة ، يمكن أن تتغير من نفس سلالة الممرض خلال عملية العدوى ، بما في ذلك تحت تأثير العلاج المضادة للميكروبات. مع ميزات معينة من الكائنات الحية الدقيقة (نقص المناعة ، وانتهاك آليات الدفاع الحاجز) والظروف البيئية ، قد يصبح الجاني من تطور الأمراض المعدية الكائنات الدقيقة الانتهازية وحتى الرخويات.
ويطلق على مكان إدخال الممرض المسببة للأمراض في جسم الإنسان بوابة الدخول للعدوى ، وغالبا ما تعتمد الصورة السريرية للمرض على توطينها.تحدد خصائص الكائن الدقيق وطرق نقله تنوع بوابات الدخول.
يمكن أن تكون:
أغطية الجلد (على سبيل المثال ، للعوامل المسببة للتيفوس ، والطاعون ، والجمرة الخبيثة ، والملاريا) ؛
الأغشية المخاطية في الجهاز التنفسي (على وجه الخصوص ، لفيروس الأنفلونزا والمكورات السحائية) ؛
الجهاز الهضمي (على سبيل المثال ، لمسببات الأمراض من حمى التيفوئيد ، والدوسنتاريا) ؛
الأعضاء الجنسية (للعوامل المسببة لمرض الزهري ، عدوى فيروس نقص المناعة البشرية ، مرض السيلان).
بالنسبة للأمراض المعدية المختلفة ، قد يكون هناك بعض (الكوليرا والأنفلونزا) أو عدة (داء البروسيلات ، التولاريا ، الطاعون) من بوابات الدخول. تؤثر الجرعة المعدية من مسببات الأمراض بشكل كبير على تشكيل العملية المعدية وشدة المظاهر السريرية للمرض المعدية.
من بوابة الدخول يمكن أن ينتشر العامل الممرض بشكل رئيسي عن طريق مسارات ليمفاوية أو دموية.
عندما يتم العثور على العامل الممرض في الدم واللمف ، يتم استخدام المصطلحات التالية:
-تجرثم الدم(وجود البكتيريا في الدم) ؛
-جود الفطريات في الدم(وجود الفطريات في الدم) ؛
-ديه فيروسية دم(الفيروسات في الدم) ؛
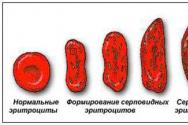
يتم تعريف تداول السموم الميكروبية في هذا المصطلح toksinemiya.في بعض الالتهابات، وتجرثم الدم toksinemiyu لوحظ في وقت واحد (على سبيل المثال، حمى التيفوئيد، وأمراض المكورات السحائية)، مفيد في toksinemiya النامية الأخرى (الزحار والخناق، والتسمم الغذائي، والكزاز). نشر في جسم الإنسان ، يمكن أن مسببات الأمراض تؤثر على مختلف النظم والأجهزة والأنسجة وحتى أنواع مختارة الخلايا ، أي لإظهار انتقائية معينة ، على سبيل المثال، فيروسات الأنفلونزا استوائية إلى ظهارة من مسببات الأمراض في الجهاز التنفسي الدوسنتاريا - لظهارة الأمعاء والملاريا - لكريات الدم الحمراء.
Macroorganism - مشاركا نشطا في عملية العدوى التي تحدد إمكانية حدوثه، مظاهر النموذج، شدة، والمدة، والنتيجة. يمتلك جسم الإنسان العديد من العوامل الفطرية أو المكتسبة بشكل فردي للحماية من عدوان الممرض الممرض. تساعد العوامل الوقائية للكائنات العضوية في الوقاية من الأمراض المعدية ، وفي حالة تطورها - للتغلب على هذه العملية المعدية. وهي مقسمة إلى غير محددة ومحددة.
عوامل الحماية غير المحددة عديدة ومتنوعة جدا في آليات العمل المضاد للميكروبات. الحواجز الميكانيكية الخارجية
بالنسبة لمعظم الكائنات الحية الدقيقة ، تخدم البشرة غير التالفة والأغشية المخاطية.
توفر الخصائص الواقية للجلد والأغشية المخاطية:
الليزوزيم.
أسرار الغدد الدهنية والعرقية.
إفرازي ايغا.
خلايا بلعمية
البكتيريا الطبيعية ، التي تمنع تدخل واستعمار الجلد والأغشية المخاطية من قبل الكائنات الحية الدقيقة المسببة للأمراض.
إنه حاجز مهم للغاية الالتهابات المعوية - البيئة الحمضية للمعدة. الإزالة الميكانيكية من مسببات الأمراض من الجسم تساهم في الجهاز التنفسي حركية الأهداب الظهارية والأمعاء الصغيرة والكبيرة. حاجز داخلي قوي لاختراق الكائنات الدقيقة في الجهاز العصبي المركزي هو الحاجز الدموي الدماغي.
لتشمل مثبطات غير محددة إنزيمات الجهاز الهضمي الجرثومية والدم وسوائل الجسم الأخرى للكائن الحي (مبيدة جرثومية، الليزوزيم، بروبيردين، هيدروليز وآخرون)، وكذلك العديد من المواد الفعالة بيولوجيا [الانترفيرون، اللمفوكينات، البروستاجلاندين (PG) وغيرها.].
بعد الحواجز الخارجية ، والأشكال العالمية لحماية الماكرو الكلي هي خلايا بلعمية ونظام مكمل. أنها بمثابة روابط بين عوامل الحماية غير محددة والاستجابات المناعية المحددة. البالعات، المحببة وخلايا البلاعم تمثل النظام-الوحيدات، وليس فقط استيعاب وتدمير الكائنات الحية الدقيقة، ولكن أيضا الميكروبية تمثل هارون خلايا المناعة، وبدء استجابة مناعية. تضمن مكونات النظام المكمل ، الذي ينضم إلى جزيئات AT ، تأثيرها على الخلايا التي تحتوي على Ar.
تتمثل أهم آلية لحماية الكائنات العضوية من تأثيرات الممرض الممرض في تكوين المناعة كمجموعة من الاستجابات الخلطية والخلوية التي تحدد الاستجابة المناعية. تحدد المناعة مسار ونتائج العملية المعدية ، وتعمل كواحدة من الآليات الرائدة التي تدعم استتباب الجسم البشري.
ردود الفعل الخلطية هي نتيجة لنشاط AT توليف ردا على اختراق Ar.
يتم تمثيل AT عن طريق الجلوبيولينات المناعية من مختلف الطبقات:
-الغلوبولين المناعي.
-مفتش.
-ايغا;
-الجمعية الإسلامية;
-فريق الخبراء الحكومي الدولي.
في المرحلة الأولى من الاستجابة المناعية ، أول من يتشكل الغلوبولين المناعيكما الأقدمين في التاريخ. فهي فعالة ضد العديد من البكتيريا ، وخاصة في تراص (RA) وتحلل ردود الفعل. عناوين كبيرة مفتشتظهر في اليوم 7TH-8 بعد عمل التحفيز المستضدي. ومع ذلك ، عند الدخول المتكرر لـ Ar ، يتم تكوينها بالفعل في اليوم الثاني والثالث ، والذي يرجع إلى تكوين خلايا الذاكرة المناعية في ديناميكية الاستجابة المناعية الأولية. مع استجابة مناعية ثانوية ، عيار مفتشيتجاوز بشكل كبير عيار الغلوبولين المناعي.في شكل مونومرات ايغاتدور في الدم والسوائل الأنسجة ، ولكن dimers لها أهمية خاصة ايغا،مسؤولة عن المناعة
ردود أفعال على الأغشية المخاطية ، حيث تحييد الكائنات الدقيقة والسموم الخاصة بهم. لذلك ، يطلق عليهم أيضا إفرازية ATلأنها لا تحتوي أساسا على مصل الدم ، ولكن في أسرار الجهاز الهضمي ، والجهاز التنفسي والتناسلي. يلعبون دورا هاما بشكل خاص في الالتهابات المعوية و ARVI. وظائف الحماية الجمعية الإسلاميةو فريق الخبراء الحكومي الدوليبالتأكيد لم تدرس. من المعروف ذلك فريق الخبراء الحكومي الدولييشارك في تطوير ردود الفعل التحسسية.
إن خصوصية AT ترجع إلى تطابقها الصارم مع العامل المسبب الذي تسبب في تكوينها والتفاعل معها. ومع ذلك ، يمكن للتفاعلات الجزيئية أن تتفاعل أيضاً مع الكائنات الحية الدقيقة الأخرى التي لها بنية مستضدية متماثلة (محددات مولد مضاد عام).
على عكس ردود الفعل الخلطية ، تتحقق من خلال تعميمها في وسائل الإعلام من الكائن الحي AT ، يتم تحقيق الاستجابات المناعية الخلوية من خلال المشاركة المباشرة للخلايا مناعية.
يتم تنفيذ تنظيم الاستجابة المناعية على المستوى الجيني (جينات immunoreactivity).
البيئةكما يؤثر المكون الثالث من العملية المعدية على حدوثه وطبيعة التيار ، مما يؤثر على كل من الكائنات الدقيقة والكائنات الدقيقة. درجة الحرارة والرطوبة والغبار من الهواء ، الإشعاع الشمسي ، العداء من الكائنات الحية الدقيقة وغيرها من العوامل البيئية العديدة تحدد صلاحية مسببات الأمراض المسببة للأمراض والتأثير على تفاعل الكائنات الحية الدقيقة ، مما يقلل من مقاومتها للعديد من الأمراض.
من العوامل الاجتماعية الهامة للغاية للبيئة التي تؤثر على تطور العملية المعدية:
تدهور الوضع البيئي والظروف المعيشية للسكان ؛
سوء التغذية؛
المواقف العصيبة المرتبطة بالصراعات الاجتماعية الاقتصادية والعسكرية ؛
الحالة الصحية
توافر الرعاية الطبية المؤهلة ، إلخ. أشكال من العمليات المعديةيمكن أن تكون مختلفة اعتمادا على
خصائص مسببات الأمراض ، وظروف العدوى والحالة الأولية للكائنات الحية الكلية. وحتى الآن ، لم تتم دراسة جميع هذه الدراسات بشكل كافٍ وتمييزها بوضوح. يمكن عرض الأشكال الرئيسية للعملية المعدية في شكل الجدول التالي (جدول 2-1).
جدول 2-1.الأشكال الرئيسية للعملية المعدية
عابر(بدون أعراض ، صحية) الدولة الناقل- كشف واحد (عشوائي) في جسم الإنسان من الكائنات الحية الدقيقة المسببة للأمراض (أو أي كائن آخر) في الأنسجة تعتبر عقيمة (على سبيل المثال ، في الدم). يتم تحديد حقيقة الناقل العابر في سلسلة من الدبابات متتالية
تحليلات ثيولوجية. في الوقت نفسه ، لا تسمح طرق الفحص الحالية للكشف عن علامات المرض السريرية والجيولوجية والمرضية.
الدولة الناقل الكائنات الحية الدقيقة المسببة للأمراض من الممكن في مرحلة الشفاء من مرض معد (نقاهة). ومن المعتاد لعدد من الالتهابات الفيروسية والبكتيرية. اعتمادا على مدة ، وتنقسم النقاهة إلى حاد(ما يصل إلى 3 أشهر بعد الانتعاش السريري) و مزمن(أكثر من 3 أشهر). في هذه الحالات، الناقل أعراض أو أحيانا يظهر في مستوى تحت الإكلينيكي، ولكن قد تكون مصحوبة تشكيل التغييرات الوظيفية والمورفولوجية في الجسم، وتطوير الاستجابات المناعية.
العدوى داخل المستشفى- واحدة من أشكال عملية المعدية التي تتميز بغياب المظاهر السريرية للمرض، ولكن يكون مصحوبا بزيادة قدرها التتر من الاجسام المضادة المحددة من خلال تطوير الاستجابات المناعية لمسببات المرض عار.
أشكال واضحةعدوى تمثل مجموعة كبيرة من الأمراض المعدية التي تسببها تأثير على جسم الإنسان من الكائنات الحية الدقيقة المختلفة - البكتيريا والفيروسات والطفيليات والفطريات. لتطوير مرض معد ، فإنه لا يكفي فقط لإدخال مسببات الأمراض المسببة للأمراض في جسم الإنسان. يجب أن يكون الكلي الحي عرضة لهذا المرض، والاستجابة لتأثير تطور الفسيولوجية المرضية الممرض، وردود الفعل المورفولوجية والحماية والتكيف والتعويضية تحديد المظاهر السريرية وغيرها من الأمراض. في هذه الحالة ، تتفاعل الكائنات الدقيقة والكليّة في بعض الحالات ، بما في ذلك الظروف الاجتماعية والاقتصادية والبيئية التي تؤثر حتمًا على مسار المرض المعدية.
تقسيم الأمراض إلى الأمراض المعدية وغير المعدية هو أمر تعسفي نسبيا.
أساسا ، هو تقليديا يستند إلى معيارين ، سمة من سمات العملية المعدية:
وجود مسببات الأمراض.
العدوى (العدوى) للمرض.
ولكن في نفس الوقت ، لا يتم دائمًا ملاحظة توليفة إجبارية من هذه المعايير. على سبيل المثال، وكيل يواجه --β الانحلالي مجموعة المكورات العقدية A - يتسبب أيضا في تطوير التهاب كبيبات الكلى غير المعدية، التهاب الجلد، وعمليات المفاصل وغيرها من الأمراض، ومواجهة نفسها، ويعتبر شكل من أشكال العدوى العقدية عمليا غير المعدية. لذلك ، مع علاج الأمراض المعدية ، وليس فقط الأمراض المعدية ، ولكن أيضا ممثلي جميع التخصصات السريرية. على ما يبدو ، يمكن أن يعزى معظم الأمراض البشرية إلى المعدية. إنشاء خدمات المعدية، وضعت تاريخيا نتيجة للتخصص في الطب، ويهدف إلى توفير الرعاية الماهرة للمرضى المعدية في مرحلة ما قبل المستشفى (في المنزل) ومستشفى (الداخليين) ومستوصف (متابعة بعد خروجه من المستشفى) مراحل.
يمكن أن تكون طبيعة ونشاط ومدة المظاهر السريرية لمرض معد ، والتي تحدد درجة شدته ، شديدة التنوع.
مع عدوى واضحة نموذجية ، وعلامات سريرية و الميزات المشتركة، سمة من الأمراض المعدية:
تسلسل تغيير الفترات ؛
إمكانية تطوير التفاقم والانتكاسات والمضاعفات ، الحادة ، مداهم (مداهم) ، أشكال ممتدة ومزمنة ؛
تشكيل الحصانة.
درجة شدة العدوى الواضحة يمكن أن تكون مختلفة:
سهلة.
الوسطى؛
شدة.
شكل معين من المرض ، والمعروف باسم التهابات بطيئة ،تسبب بريون.
وهي تتميز بما يلي:
فترة حضانة لمدة عدة أشهر أو حتى سنوات عديدة ؛
دورة بطيئة ولكن ثابتة
مركب من آفات فريدة من أجهزة منفصلة وأنظمة ؛
تطوير علم الأورام
الموت لا مفر منه.
العدوى غير النمطية الظاهرةيمكن أن يحدث كعدوى ممحاة وكامنة ومختلطة. تمثل العدوى المكتوبة (غير الإكلينيكية) متغيرًا من الشكل الظاهر ، حيث تكون العلامات السريرية للمرض وتغير فتراته غامضة ، وفي الغالب تكون ضئيلة ، والاستجابات المناعية غير كاملة. تشخيص العدوى التي تم مسحها يسبب صعوبات كبيرة ، مما يساهم في إطالة المرض المعدية بسبب عدم وجود معالجة كاملة في الوقت المناسب.
حدوث متزامن لاثنين من الأمراض المعدية الناجمة عن مسببات الأمراض المختلفة أمر ممكن. في مثل هذه الحالات ، يتحدثون عن عدوى مختلطة ، أو عدوى مختلطة.
تطوير مرض معد يمكن أن يكون سبب مسببات الأمراض disseminirovaniem التي كانت في السابق في جسم الإنسان كما نائمة موقع العدوى الكامنة أو تفعيل بشروط وحتى الفلورا الطبيعية التي تعيش في الجلد والأغشية المخاطية. وتعرف هذه الأمراض العدوى الذاتية(الانتان الذاتي).
كقاعدة عامة ، فإنها تتطور على خلفية نقص المناعة ، المرتبطة بمجموعة متنوعة من الأسباب:
أمراض جسدية حادة.
تدخلات جراحية
استخدام الأدوية السامة والإشعاع والعلاج الهرموني ؛
عدوى فيروس نقص المناعة البشرية.
من الممكن إعادة العدوى بنفس الممرض ، يليه تطور المرض (عادة في شكل واضح). إذا حدثت هذه العدوى بعد إنهاء العملية المعدية الأولية ، يتم تعريفها بأنها الإصابة مرة أخرى.من معاودة العدوى ، وخاصة العدوى المختلطة ينبغي تمييزها عدوىظهور العدوى بعامل معدي جديد على خلفية المرض المعدي الموجود بالفعل.
ميزات عامة من الأمراض المعدية
مصطلح مشترك "الأمراض المعدية" قدمه الطبيب الألماني كريستوف فيلهلم هوفلاند.
العلامات الرئيسية للأمراض المعدية:
مسببات الأمراض المحددة كسبب مباشر للمرض ؛
عدوى (عدوى) أو حدوث العديد من الأمراض (العديدة) الناجمة عن مصدر شائع للعدوى ؛
غالباً ما يكون هناك انتشار لانتشار الوباء على نطاق واسع ؛
التدفق الدوري (التغير المتتابع لفترات المرض) ؛
إمكانية تطوير التفاقم والانتكاسات والأشكال المزمنة والمزمنة ؛
تطوير الاستجابات المناعية للممرض Ag.
إمكانية تطوير الناقل. مسببات الأمراض
يمكن أن تكون مسببات الأمراض المعدية المحددة كالتالي:
البكتيريا.
كساح.
الكلاميديا.
الميكوبلازما.
الفطر.
الفيروسات.
البريونات.
كلما ارتفع معدل العدوى ، ازداد ميله لانتشار الوباء على نطاق واسع. تتحد الأمراض التي تتميز بأكثر الأوبئة تميزًا ، والتي تتسم بطابع شديد وفتك شديد ، في مجموعة من الأمراض الخطيرة بشكل خاص.
إلى مثل هذه الأمراض تحمل:
الطاعون.
الكوليرا.
الحمى الصفراء
حمى لاسا وإيبولا وماربورغ.
التدفق الدوريهو سمة معظم الأمراض المعدية. يعبر عنها في الاستبدال المتتالي لفترات معينة من المرض:
حضانة (كامنة) ؛
البادري (الأولي) ؛
فترة المظاهر الرئيسية (ارتفاع المرض) ؛
تتلاشى الأعراض (إعادة التقسيم المبكر) ؛
يتعافى (نقاهة).
فترة الحضانة
الفترة الزمنية الكامنة بين لحظة العدوى (تغلغل الممرض في الجسم) وظهور الأعراض السريرية الأولى للمرض. تختلف مدة فترة الحضانة باختلاف الإصابات وحتى المرضى الفرديين المصابين بنفس الأمراض المعدية.
تعتمد مدة هذه الفترة على:
من ضراوة الممرض والجرعة المعدية.
توطين مدخل البوابة.
حالة جسم الإنسان قبل المرض ، وضعه المناعي.
يتم تحديد شروط الحجر الصحي ، وتنفيذ التدابير الوقائية وحل العديد من القضايا الوبائية الأخرى مع الأخذ في الاعتبار مدة فترة الحضانة للأمراض المعدية.
البادرية (الأولية) الفترة
عادة لا يستمر أكثر من 1-2 أيام من المرض ، لوحظ ليس لجميع الإصابات.
في الفترة البادرية ، لا تحتوي العلامات السريرية للمرض على مظاهر محددة واضحة وغالبًا ما تكون هي نفسها بالنسبة للأمراض المختلفة:
زيادة درجة حرارة الجسم.
الصداع.
ألم عضلي.
ألم مفصلي.
الشعور بالضيق.
ضعف.
انخفاض الشهية ، وما إلى ذلك.
فترة المظاهر الرئيسية (الطول) للمرض
تتميز هذه الفترة بمظهر و (في كثير من الأحيان) نمو أكثر العلامات السريرية والمختبرية المميزة للمرض المعدي المحدد. درجة تعبيرهم هي الحد الأقصى لأشكال واضحة من العدوى.
وفقًا لهذه الخصائص ، يمكنك:
جعل التشخيص الصحيح.
تقييم شدة المرض.
نفترض أقرب التنبؤ ؛
منع تطور حالات الطوارئ.
والأهمية التشخيصية المختلفة للأعراض تجعل من الممكن تقسيمها إلى أخرى حاسمة وداعمة وموحية.
. الأعراض الحرجة هي محددة لمرض معين (على سبيل المثال ، بقع Filatova-Koplik-Belsky في الحصبة ، طفح نازف نازف مع عناصر نخر في المكورات السحائية).
. دعم الأعراض نموذجي من هذا المرض، ولكن يمكن العثور عليها مع بعض الآخرين (اليرقان في التهاب الكبد الفيروسي ، أعراض سحائية مع التهاب السحايا ، وما إلى ذلك).
. الأعراض القيادية أقل خصوصية ومماثلة في عدد من الأمراض المعدية (حمى ، صداع ، قشعريرة ، وما إلى ذلك).
فترة انقراض الأعراض (النقاهة المبكرة)
يتبع فترة من التورم مع مسار مواتية للمرض المعدية. يتميز باختفاء تدريجي للأعراض الرئيسية.
واحد من مظاهره الأولى هو انخفاض في درجة حرارة الجسم. يمكن أن تحدث بسرعة ، لعدة ساعات (أزمة) ، أو تدريجيا ، على مدى عدة أيام من المرض (تحلل).
فترة النقاهة (فترة النقاهة)
يتطور بعد انقراض الأعراض السريرية الرئيسية. ويأتي التعافي السريري في أغلب الأحيان تقريباً قبل أن تختفي الاضطرابات المورفولوجية الناجمة عن المرض تماماً.
في كل حالة محددة ، تختلف مدة الفترتين الأخيرتين من المرض المعدية ، الأمر الذي يعتمد على العديد من العوامل:
أشكال المرض وشدته ؛
فعالية العلاج
ميزات الاستجابة المناعية لجسم المريض ، إلخ.
مع الشفاء التام ، يتم استعادة جميع الوظائف التي تسبب اضطرابات بسبب الأمراض المعدية ، مع الانتعاش غير مكتمل ، تبقى بعض الظواهر المتبقية.
في كثير من الأمراض المعدية ، هناك أيضا إمكانية تطوير التفاقم والانتكاسات والأشكال المزمنة والمزمنة.أسباب هذه الشروط متنوعة وغير مدروسة بشكل كافٍ.
يمكن ربطها بالميزات المحددة لكل المكونات الثلاثة للعملية المعدية:
العامل المسبب ؛
الكائنات الحية الدقيقة.
الظروف البيئية.
كل مريض لديه عدوى فردية خلال مسار المرض المعدية.
يمكن أن يكون ذلك بسبب:
السلف الحالة الفسيولوجية أهم الأجهزة والأنظمة (الخلفية المسبقة للمريض) للمريض ؛
طبيعة التغذية
ملامح تشكيل ردود فعل حمائية غير محددة ومحددة.
عقد تاريخ من التطعيم ، إلخ.
تتأثر حالة المرض الكلي ، وبالتالي ، مسار المرض المعدية بالعديد من العوامل البيئية:
درجة الحرارة؛
الرطوبة؛
مستوى الإشعاع ، إلخ.
أهمية خاصة هو تأثير العوامل الاجتماعية على تطور مرض معد في البشر:
هجرة السكان
طبيعة التغذية
المواقف المجهدة ، إلخ.
يتم توفير التأثير غير المواتية على الكائنات الحية الدقيقة من خلال جوانب الوضع الإيكولوجي المتدهور:
الإشعاع.
بالغاز.
مواد مسرطنة ، إلخ.
إن تدهور البيئة الخارجية ، الأكثر بروزاً في العقود الأخيرة ، له تأثير إيجابي على تقلبية الكائنات الدقيقة ، وكذلك على تكوين خلفية مسبقة غير مواتية في البشر (ولا سيما حالات نقص المناعة). ونتيجة لذلك ، فإن الصورة السريرية النموذجية ومسار العديد من الأمراض المعدية يتغيران بشكل كبير.
في ممارسة الأطباء الأمراض المعدية ، ترسخت المفاهيم التالية:
بالطبع الكلاسيكية والحديثة من الأمراض المعدية.
أشكال غير تقليدية ، فاشلة ، ومحووعة ؛
التفاقم والانتكاسات.
تعتبر الأشكال غير النمطية من الأمراض المعدية من الحالات التي تتسم بالسيطرة في مظاهرها السريرية للأعراض غير المميزة لهذا المرض ، أو عدم وجود أعراض نموذجية.على سبيل المثال ، غلبة أعراض سحائية (meningothyphus) أو عدم وجود exanthema roseoseous في حمى التيفوئيد. وتشمل الأشكال غير النمطية تدفق فاشل ، يتميز اختفاء المظاهر السريرية للمرض دون تطوير علاماته النموذجية. مع المسار المشوه للمرض ، فإن الأعراض المميزة لها غائبة ، والمظاهر السريرية العامة ضعيفة وقصيرة الأجل.
تفاقم الأمراض المعدية النظر تدهور اقتصادي للحالة العامة للمريض مع زيادة العلامات السريرية المميزة للمرض بعد توهين أو الاختفاء. إذا كانت العلامات المرضية الرئيسية للمرض تتطور مرة أخرى في المريض بعد الاختفاء الكامل للمظاهر السريرية للمرض ، فإنه يقال عن انتكاسه.
بالإضافة إلى التفاقم والانتكاسات ، في أي فترة من الأمراض المعدية من الممكن تطور المضاعفات.تنقسم بشكل مشروط إلى محدد (مرتبط بالمرض إلى المرض الأساسي) وغير محدد.
المذنب من مضاعفات محددة هو العامل المسبب لهذا المرض المعدية. أن تتطور بسبب خطورة غير عادية من المظاهر السريرية والصرفية نموذجية من المرض (على سبيل المثال، اعتلال الدماغ الكبدي الحاد في التهاب الكبد الفيروسي، وقرحة ثقب الدقاق في حمى التيفوئيد) أو نتيجة لتوطين غير طبيعي للتلف الأنسجة (على سبيل المثال، التهاب الشغاف، والتهاب المفاصل أو السالمونيلا).
تعتبر المضاعفات التي تسببها الكائنات الدقيقة الأخرى (على سبيل المثال ، الالتهاب الرئوي البكتيري مع الأنفلونزا) غير محددة.
أخطر المضاعفات للأمراض المعدية:
صدمة سمية مُعدية (ITSH) ؛
اعتلال الدماغ الكبدي الحاد.
الفشل الكلوي الحاد (ARF) ؛
وذمة الدماغ.
الوذمة الرئوية
Hypovolemic ، نزفية وصدمة تأقية.
تتم مناقشتها في الفصول ذات الصلة من الجزء الخاص من الكتاب المدرسي.
العديد من الأمراض المعدية المتأصلة في إمكانية تطوير النقل الميكروبي.نقل - هو شكل غريب من عملية المعدية التي بعد تدخل macroorganism كيل يست قادرة على القضاء عليه تماما، والكائنات الحية الدقيقة غير قادر على الحفاظ على النشاط من الأمراض المعدية أكثر. لم يتم حتى الآن دراسة آليات تطوير الناقل حتى الآن بشكل كاف ، ولم يتم حتى الآن تطوير طرق الإصحاح الفعال للناقلين المزمنين في معظم الحالات. ويعتقد أن في تشكيل الأساس التغيير في الناقل الاستجابات المناعية الذي يجعلها تظهر التسامح الانتقائي للخلايا مناعيا لAR الممرض وفشل البالعات وحيدات النوى إلى البلعمة كاملة.
يمكن أن يساهم تشكيل الناقل في:
الميزات الخلقية ، المحددة جينيا للكائنات الحية الدقيقة ؛
إضعاف ردود الفعل الوقائية بسبب سابق و الأمراض المصاحبة;
انخفاض مناعة العوامل الممرضة (انخفاض في فوعتها وتحويلها إلى أشكال L).
مع تشكيل الناقل المرتبطة العوامل التالية:
مزمن أمراض التهابية هيئات وأنظمة مختلفة
الديدان الطفيلية.
عيوب العلاج
طبيعة مسار المرض المعدية ، إلخ. قد تستغرق مدة نقل مختلف العوامل الممرضة
تختلف على نطاق واسع للغاية - من بضعة أيام (الناقل العابر) إلى أشهر وسنوات (الناقل المزمن). في بعض الأحيان (على سبيل المثال ، مع حمى التيفوئيد) ، يمكن للحامل أن يستمر للحياة.
آليات إمراضي متلازمة التسمم، يتأثر COMPLEX lipopolysaccharide في
بسبب العديد من الدراسات من العلماء المحليين والأجانب فك رموز آليات الردود المتتالية التي تحدث في جسم الإنسان تحت تأثير السموم الداخلية البكتيرية معظم الكائنات الحية الدقيقة. مجمل هذه التفاعلات هو تنشيط أو تثبيط الوضع الوظيفي لمختلف الأجهزة والأنظمة، مما أدى إلى تطور متلازمة التسمم. من المناصب البيولوجية ، فإن متلازمة التسمم هي استجابة نظامية للكائن الحي لعمل عميل أجنبي.
المقاومة لاختراق الجسم البشري على البيئة الداخلية للالذيفان الداخلي تبدأ تدمير نشط من مسببات المرض باستخدام خلية (الضامة، الكريات البيض النوى والبالعات الأخرى) والخلطية (محددة وغير محددة) العوامل. أولا وقبل كل شيء ، الاعتراف LPS وغيرها من الجزيئات المرتبطة الممرضة (PAMP)،نفذت بمساعدة TLR.وبدون الاعتراف والاكتشاف ، فإن الاستجابة الوقائية للكائن العضوي مستحيلة. في الحالات التي يكون فيها الذيفان الداخلي قادرًا على اختراق الدم ، يتم تنشيط نظام دفاع مضاد للذوبان (الشكل 2-1). يمكن تمثيله كمجموعة من العوامل غير المحددة والمحددة.
التين. 2-1.نظام الحماية من الذيفان الداخلي
عوامل غير محددة من الحماية المضادة للذيفانوتشمل الخلوية (الكريات البيض ، الضامة) والآليات الخلطية. مشاركة من العوامل الخلطية في ردود فعل وقائية لا تزال الدراسة، لكنه لم ينف حقيقة أن البروتينات الدهنية عالية الكثافة تنشأ في المقام الأول في طريق الذيفان الداخلي. امتلاك قدرة فريدة على كثف مجمع LPS ، فإنها تحييد ، ثم إزالة الذيفان الداخلي من الجسم البشري.
تمتلك نفس الخصائص بروتينات المرحلة الحادة من الالتهاب:
الزلال.
سابق الألبومين.
ترانسفيرين.
هابتوغلوبين.
عوامل محددة من الحماية المضادة للذيفانتضمن إعادة-ATوالبروتينات السكرية (ليرة لبنانية) ملزمة مجمع LPS ل القرص المضغوط 14+ الخلايا. إعادة-AT
موجودة باستمرار في الدم ، حيث أنها تنتج استجابة لعمل الذيفان الداخلي الذي يأتي من الأمعاء. وبالتالي ، تعتمد قوة تأثير antitoxin المعادل على تركيزها الأولي ، وكذلك على قدرة التوليف السريع في حالات الإفراط في تناول مركبات LPS.
بروتين سكري (LBP) من مجموعة من البروتينات في المرحلة الحادة من الالتهاب يخلق خلايا كبدية. وتتمثل وظيفتها الرئيسية في التوسط في تفاعل معقد LPS بمستقبلات محددة من الخلايا النخاعية CD 14+. LPS-LBP تعقيدا وتعزيز عمل عديد السكاريد الشحمي في التوفيق بين المحببة للتوسط في إنتاج أشكال الأكسجين النشطة، TNF والسيتوكينات الأخرى.
فقط بعد التغلب على الآليات القوية للحماية ضد الذيفان الداخلي ، يبدأ مجمع LPS في ممارسة تأثيره على أعضاء وأنظمة الكائنات العضوية. على المستوى الخلوي ، الهدف الرئيسي لمجمع LPS هو تفعيل سلسلة التقلص araschidonic ، الذي يصبح العامل المدمر الرائد في التسمم الداخلي. ومن المعروف أن تنظيم نشاط الخلية يتحقق ، من بين أمور أخرى ، من خلال إطلاق حمض الأراكيدونيك من الفوسفوليبيدات لغشاء الخلية. تحت تأثير المحفزات ، يتم تشطي حمض الأراكيدونيك لتشكيل PG (شلال متعاقب). هذا الأخير من خلال نظام cyclase adenylate تنظيم وظائف الخلايا. في إطار عمل مجمع LPS ، يستمر استقلاب حمض الأراكيدونيك من خلال مسارات الليوكوزغيناز والسيكلوأوكسيجيناز (الشكل 2-2).

التين. 2-2.تشكيل المواد النشطة بيولوجيا من حمض الأراكيدونيك
المنتج النهائي لمسار lipooxygenase هو leukotrienes. يعزز Leukotriene B4 الانجذاب الكيميائي وردود الفعل للحطام ، و leukotrienes C4 ، D4 ، E4 يزيد نفاذية الأوعية الدموية ويقلل من النتاج القلبي.
خلال انشقاق حامض الأراكيدونيك على طول مسار انزيمات الأكسدة الحلقية ، يتم تكوين بروستانويد (أشكال وسيطة ونهائية). تحت تأثير معقد LPS ، هناك كمية مفرطة من الثرموبوكسان A 2 ، والتي تسبب تضيق الأوعية ، وكذلك تجمع الصفائح الدموية في السرير الوعائي بأكمله. ونتيجة لذلك ، شكل الخثاري في السفن الصغيرة وتطوير
الاضطرابات microcirculatory ، مما يؤدي إلى تعطيل التوليف من الأنسجة ، والاحتفاظ بالمنتجات الأيضية فيها وتطوير الحماض. تحدد درجة الاضطراب في الحالة الحمضية القاعدية (KHS) إلى حد كبير قوة التسمم وشدة المرض.
تطور اضطرابات الدورة الدموية الدقيقة بسبب التغيرات في خصائص الريولوجية للدم هي الأساس المورفولوجي لمتلازمة التسمم. وردا على زيادة تكوين LPSkompleksom الثرموبوكسان A2 التي يسببها، تبدأ شبكة الأوعية الدموية لإفراز بروستاسيكلين والعوامل antiaggregant الحد الريولوجيا الدم.
تأثير LPS-المجمع على طريق انزيمات الأكسدة الحلقية من تسوس حمض الأراكيدونيك تتحقق من خلال توليد كميات كبيرة من PG (وأشكال وسيطة الخاصة بهم).
يتجلى نشاطهم البيولوجي:
توسع الأوعية الدموية [أحد العوامل الرئيسية التي تقلل ضغط الدم (BP) وحتى تطور الانهيار) ؛
الحد من العضلات الملساء (إثارة الموجات التمعجية من الأمعاء الصغيرة والكبيرة) ؛
تعزيز إفراز الشوارد ، وبعدها والماء في تجويف الأمعاء.
قبول الشوارد والسوائل في تجويف الأمعاء، جنبا إلى جنب مع زيادة الحركة سريريا تطوير الإسهال، مما يؤدي إلى الجفاف.
وهكذا يمر تجفاف الكائن بعد عدة مراحل متتالية:
خفض حجم البلازما الدموية المتداولة (زيادة سماكة الدم ، زيادة الهيماتوكريت) ؛
انخفاض حجم السائل خارج الخلية (سريريا هذا يعبر عنه انخفاض في تورم الجلد) ؛
تطوير hyperhydration الخلوية (وذمة حادة وتورم في الدماغ).
بالإضافة إلى ذلك ، تظهر خصائص PG تظهر pyrogenic ، تشكيلها المفرط يؤدي إلى زيادة في درجة حرارة الجسم.
في وقت واحد والتفاعل مع LPSkompleks تتالي الأراكيدونيك تنشيط خلايا من سلسلة النخاعي، الأمر الذي يؤدي إلى تشكيل مجموعة واسعة من وسطاء الذاتية من الدهون وطبيعة البروتين (السيتوكينات في المقام الأول) أن يكون النشاط الدوائي مرتفعة للغاية.
بين السيتوكينات ، تحتل TNF المكانة الرائدة في تحقيق التأثيرات البيولوجية لمجمع LPS. هذا هو واحد من السيتوكينات الأولى ، حيث يزيد مستوى الاستجابة لتأثير مجمع LPS. وهو يشجع على تنشيط سلسلة سيتوكين (أولا وقبل كل IL-1 ، IL-6 ، الخ).
وهكذا، فإن التسمم ضررا المرحلة الأولى، التي تشكلت تحت تأثير LPS-معقدة، أدرك من خلال تفعيل خلوى وتتالي الأراكيدونيك، مما أدى إلى اضطراب نظام إدارة وظائف الخلوية. في مثل هذه الحالات ، يتطلب ضمان النشاط الحيوي لجسم الإنسان والحفاظ على توازنه تضمين آليات تنظيمية أعلى مستوى. وتشمل مهام هذا الأخير تهيئة الظروف لإزالة مصدر المثير لمجمعات LPS واستعادة الوظائف غير المتوازنة
الأنظمة الخلوية. يلعب هذا الدور المركبات النشطة بيولوجيا التي تشارك في آليات التكيف ، وكذلك تنظيم التفاعلات النظامية للكائن الحي.
لأول مرة ، تم تحديد دور هرمونات الجلوكوكورتيكويد في تطوير متلازمة الإجهاد كاستجابة تكيفية ملائمة للضرر بواسطة عالم الكيمياء الحيوية الكندي هانز سيلي. في ذروة التسمم ، يتم تنشيط القشرة الكظرية ، مما يؤدي إلى زيادة إفراز الجلايكورتيكويد في الدم. تتحكم هذه التفاعلات في ضغط الدم في ظروف زيادة نفاذية الأوعية الدموية وتغير حاد في الخواص الريولوجية للدم (زيادة تكوين الخثرة ، واضطرابات دوران الأوعية الدقيقة والأعضاء الغذائية). مع استنفاد القدرات المحتملة والاحتياطية لقشرة الغدة الكظرية ، يتطور الفشل القلبي الوعائي الحاد (الانهيار).
الدور التنظيمي للنظام رينين أنجيوتنسين-الألدوستيرون ينمو على ارتفاع سكر الذاتية، وخاصة على خلفية الجفاف (الإسهال في الالتهابات المعوية الحادة). بفضل تنشيطه ، يحاول الجسم الحفاظ على تركيبة الماء بالكهرباء في أحجام سائلة ، أي الحفاظ على دوام الاستتباب.
تنشيط الكاليكرونين في البلازما في حالات التسمم يؤدي إلى تغيير في هياكل المرحلة من انقباض البطينين الأيسر والأيمن من القلب.
في ذروة التسمم ، يتم تكثيف تبادل السيروتونين والهستامين ، والذي يرتبط مباشرة بتجميع الصفائح الدموية في السرير الوعائي وحالة دوران الأوعية الدقيقة.
هناك دراسة مكثفة لإشراك نظام الكاتيكولامين في تطوير التسمم ، بالإضافة إلى أنظمة أخرى تشارك في إدارة وظائف الجسم الحيوية.
تحليل البيانات المعطاة على الآليات المعروفة والمدروسة لتطوير متلازمة التسمم ، يجب أن نولي اهتماما خاصا لنصين:
تسلسل إدراج آليات الحماية ؛
التفاعل بين أنظمة التحكم المختلفة من وظائف الأجهزة وأنظمة الجسم.
كان كذلك التفاعل بين نظم الإدارة التي تهدف إلى الحفاظ على و(أو) استعادة توازن الجسم البشري ، يمكن تعريفها على أنها متلازمة التكيف.
يتحقق تفعيل الآليات التنظيمية التي تنشأ استجابة للأثر الضار لمجمع LPS من خلال القدرات الوظيفية لمختلف الأجهزة والأنظمة. مع تطور التسمم ، تشارك تقريبا جميع الأجهزة الخلوية الجهاز في عملية الحفاظ على توازن الجسم وإزالة الذيفان الداخلي. في الشكل. 2-3 يقدم ردود فعل النظامية في الجسم على خلفية التسمم.
على أساس المناهج المرضية العامة ، تم تطوير مفهوم الأهمية الطبية والبيولوجية لمتلازمة التسمم في تطور الأمراض المعدية. متلازمة التسمم لها قيمة فريدة للعيادة للأمراض المعدية، حيث من ناحية، يمثل مجمع أعراض سريرية تنوعا، الذي النمو هي الحال في معظم الأمراض المعدية، بغض النظر عن وكيل خاص بأسباب الأمراض، وغيرها - درجته يحدد شدة ونتائج المرض. في المصطلحات المرضية العامة ، تعمل متلازمة التسمم كعلاج سريري

التين. 2-3.ردود فعل الجهازية في الجسم استجابة للتسمم
ما يعادل التكيف العاجل للكائن الحي في ظروف الغزو الميكروبي. أهمية قصوى لتحديد السريرية للأمراض المعدية لها طابع الفشل في تنظيم القدرة على التكيف من الجسم، والذي يتجلى تطوير سريريا أشد مضاعفات المرض، وفي الحالات القصوى، والموت.
وينبغي التأكيد على أن التغييرات في معالم الدولة الوظيفية لجهاز واحد أو نظام خلية واحدة مع متلازمة التسمم في كثير من الأحيان لا تشير دائما هزيمة للجهاز أو نظام. على العكس من ذلك، مؤشرات رفض الجهاز من حالة وظيفية طبيعية قد تكون مؤشرا على الحاجة للتعويض عن الوقت التالفة أو استبدال وظيفتها (على سبيل المثال، عدم انتظام دقات القلب أثناء الجفاف).
يجب التحدث عن أمراض الجهاز فقط إذا كان العامل المعدي يؤثر تأثيراً مباشراً على نسيج العضو (على سبيل المثال ، مع HAV)
أو هناك استنزاف لقدرات الجسم الاحتياطية أثناء عمله الشاق. يتم عرض التغيرات المرضية وتفاعلات أنظمة الأعضاء (إيجابية أو سلبية) في قسم "الجزء الخاص".
نتائج غير مواتية للغاية من الأمراض المعدية - تطوير ITH ،وعلى بعضهم (على سبيل المثال ، في المرحلة النهائية من الكوليرا ، داء السلمونيلات) وصدمة نقص حجم الدم(الشكل 2-4).
تم وصف الصورة السريرية للصدمة في الأقسام ذات الصلة من هذا الكتاب المدرسي. ومع ذلك ، فمن الضروري أن نتصور ما هي الآليات في قلب هذه الحالة ، وهي صدمة من المواقف المرضية الفيزيولوجية.
وفقا لمؤلفي الكتاب المدرسي ، يمكن أن تحدث صدمة على خلفية الاحتياطيات المستنفدة من الجسم ، من دون استعادة أي ظروف يتم إنشاؤها والتي لا تتوافق مع الحياة. ومع ذلك ، يمكن أن تكون هذه الحالة قابلة للعكس إذا تم تجديد الاحتياطيات المفقودة من الخارج.
في الوقت نفسه ، من المعروف أنه في جسم الشخص الذي توفي من الصدمة ، في عدد من الحالات ، لا تزال احتياطيات الحياة غير مستخدمة بالكامل. في هذه الحالة ، يبدو أن الصدمة تعود إلى فشل نظام التحكم في وظائف الأجهزة والأنظمة. على المستوى الحالي لتطوير الأحياء والطب آلية إمراضي صعبة للغاية لاسترداد بسبب تزال معرفة كافية في هذا المجال، وبالتالي عدم وجود فرصة لتطوير نظام لمكافحة المرض. في هذه الحالات ، يجب اعتبار الصدمة لا رجعة فيها.
PATHOGENESIS من الأمراض الفيروسية
والفرق الرئيسي بين الفيروسات والعوامل المعدية الأخرى هو آلية تكاثرها. الفيروسات ليست قادرة على التكاثر المستقل. أساس المرضية الالتهابات الفيروسية يكمن تفاعل جينوم الفيروس مع الجهاز الوراثي للخلية الحساسة. يمكن لبعض الفيروسات أن تتكاثر في مجموعة متنوعة من الخلايا ، بينما تتكاثر الفيروسات الأخرى فقط في خلايا أنسجة معينة. ويرجع ذلك إلى حقيقة أن عدد المستقبلات المحددة التي تضمن تفاعل الفيروس مع الخلايا في الحالة الأخيرة محدود. يتم تنفيذ كامل دورة التكرار من الفيروس باستخدام الموارد الأيضية والجينية للخلية. لذلك، يتم تحديد طبيعة العمليات الخلالي، من جهة، وتأثير الاعتلال الخلوي من الفيروس في خلايا الأنسجة والأعضاء، من ناحية أخرى - عن طريق تفاعل أنظمة الخلالي وجهاز الحماية ضد الفيروس. وغالبا ما تكون هذه الأخيرة مدمرة ، مما يؤدي إلى تفاقم مسار المرض.
يمكن أن يكون انتشار الفيروسات في الجسم محليًا أو نظاميًا.
باستثناء الآفات التي تسببها الفيروسات التي تنتشر من خلال الأنسجة العصبية ، تحدث عدوى فيروسية مع viremia. تتميز Viremia بدرجة الحمل الفيروسي المرتبط بشكل مباشر بدرجة التسمم العام وشدة حالة المريض.
فيروسية الدم مما يؤدي إلى إفراز مفرط من اللمفوكينات تلف الخلايا البطانية وجدران الأوعية الدموية مع نزيف تطوير، التسمم شعري، النزفية الأنسجة وذمة رئوية والكلى وغيرها من أجهزة متني. بالنسبة لعدد من الفيروسات ، فإن تحريض موت الخلية المبرمج هو سمة مميزة ، i. موت الخلايا المبرمج من الخلايا المصابة.

التين.2 -4. مخطط تطوير التسمم (Malov VA، Pak SG، 1992)
العديد من الفيروسات تؤثر على خلايا المناعة. هذا هو الخلل أكثر وضوحا وانخفاض في عدد الخلايا التائية المساعدة، الأمر الذي يؤدي إلى hyperactivation الحصانة B-الخلية، ولكن مع خفض وظائف تركيب خلية البلازما من الأجسام المضادة تقارب عالية. في نفس الوقت ، يزداد محتوى وتنشيط الـ T-suppressors ، وكذلك خلايا B.
التمييز بين أشكال كامنة من العدوى الفيروسية التي يتم تخزين الفيروس لفترة طويلة في الحي بدون علامات سريرية، ولكن تحت تأثير العوامل السلبية يمكن تنشيط وتسبب تفاقم المرض (معظم فيروسات القوباء)، فضلا عن تطور العدوى بطيئة. وتتميز هذه المرحلة الأخيرة بفترة حضانة طويلة (أشهر وسنوات) ، تتضاعف خلالها العوامل المسببة للأمراض ، مما يتسبب في تلف واضح للأنسجة. وينتهي المرض بتطور آفات حادة وموت المريض (التهاب الدماغ الشامل المصلب تحت الحاد ، والعدوى بفيروس نقص المناعة البشرية ، إلخ).
المظاهر السريرية الأساسية
الأمراض المعدية
تقسيم الأمراض إلى الأمراض المعدية وغير المعدية هو أمر مشروط إلى حد ما. في معظم الحالات، وهذا المرض هو نتيجة للتفاعل بين جراثيم (بكتيريا، والفيروسات، الخ)، والكائنات الحية الدقيقة. ومع ذلك، العديد من أنواع الآفات الالتهابية الرئة (الالتهاب الرئوي) والقلب (التهاب الشغاف البكتيري) والكليتين (التهاب الكلية، التهاب الحويضة والكلية) والكبد (الخراج) وغيرها من الأجهزة لا تنتمي رسميا إلى فئة الأمراض المعدية.
إذا كان الأساس للفصل بين هذه المجموعات من الأمراض وضع العوامل الوبائية وأمراض مثل التيتانوس والحمى المتموجة، التسمم الغذائي، وكثير غيرها ذات الصلة إلى مجموعة من الأمراض المعدية، لا تشكل خطر وباء في الفريق. في الوقت نفسه ، يمكن أن ينتقل التهاب الكبد الفيروسي المزمن ، المعالج بشكل رئيسي من قبل المعالجين ، من شخص إلى آخر.
وبالنظر إلى الظروف المبينة في هذا القسم يعطي وصفا للأعراض والمتلازمات السريرية الرئيسية الناجمة عن التفاعل بين الجزئي والكلي الكائنات الحية في تطور مرض، بغض النظر عما إذا كانت تتعلق معدية أو اعدوائي.
بالنسبة للغالبية العظمى من الأمراض المعدية هو سمة مميزة متلازمة السمية العامة.سريريا ، هو مزيج متكرر من الحمى مع العديد من مظاهر التسمم الأخرى.
حمى- أي زيادة في درجة حرارة الجسم فوق 37 درجة مئوية. شخصيتها (منحنى درجة الحرارة) هي نموذجية للغاية بالنسبة للعديد من الأمراض المعدية ، والتي تعمل كميزة تشخيصية مهمة. لا يقتصر الأمر على وجود أشكال قليلة من الأمراض المعدية (مثل الكوليرا والتسمم الغذائي). قد تكون حمى غير موجودة أيضا في الأمراض الخفيفة ، البالية أو الفاشلة.
المعايير الرئيسية للحمى:
مدة.
ارتفاع درجة حرارة الجسم
طبيعة منحنى درجة الحرارة.
لوحظ في معظم الأحيان حمى حادة لا تدوم أكثر من 15 يومًا. يدعى الحمى ، التي تدوم من 15 إلى 6 أسابيع ، تحت الحاد ، أكثر من 6 أسابيع - دون المستوى والمزمن. على ارتفاع ، تنقسم درجة حرارة الجسم إلى درجة منخفضة (37-38 درجة مئوية) ، معتدلة (تصل إلى 39 درجة مئوية) ، عالية (حتى 40 درجة مئوية) و hyperpyretic (فوق 41 درجة مئوية).
من خلال طبيعة منحنى درجة الحرارة ، مع الأخذ في الاعتبار الفرق بين أعلى وأدنى درجات الحرارة ، يتم تمييز الأنواع الرئيسية التالية من الحمى في يوم واحد.
. حمى ثابتة (febris continua).تقلبات مميزة بين معلمات درجات الحرارة في الصباح والمساء ، لا تتجاوز 1 درجة مئوية. لوحظ في البطن والتيفوس ، والاورسينيا ، والالتهاب الرئوي الشهم.
. الاسترخاء ، أو تحويل ، حمى (febris remittens).الخصائص هي تغيرات درجة الحرارة في النهار (لا تسقط إلى الطبيعي) في المدى من 1-1.5 درجة مئوية. راقب بعض السكريات ، السل ، الأمراض القيحية ، إلخ.
. حمى متقطعة أو متقطعة (febris intermittens).السمة هي التناوب الصحيح لفترات الحمى ، وعادة ما تكون سريعة وقصيرة الأجل (نوبات الحُمَّى) ، مع فترات الحمى (الدرقية). في الوقت نفسه ، تكون القيم الدنيا خلال يوم واحد ضمن النطاق الطبيعي. ويلاحظ هذا النوع من الحمى للملاريا ، وبعض الأمراض الإنتانية ، وداء الليشمانيات الحشوي.
. حمى متكررة (febris reccurens).تتألف من بالتناوب نوبات من ارتفاع في درجة الحرارة مع الارتفاع السريع، الخريف والفترات الحرجة إقلاع الحمى. يدوم الهجوم المحموم و apyrexia لعدة أيام. هذا النوع من الحمى هو سمة من التيفوس المتكررة.
. حمى أو حمى موهنة (fumbris hectica).زيادات مفاجئة مميزة في درجة حرارة الجسم بنسبة 2-4 درجة مئوية وسقوطها السريع ل المستوى الطبيعي وتحت ذلك ، والتي تتكرر 2-3 مرات خلال النهار ويصاحبها التعرق الغزير. يحدث أثناء الإنتان.
. متموج ، أو متموج ، febris (febris undulans).منحنى درجة الحرارة المميز مع تغير فترات الزيادة التدريجية في درجة الحرارة إلى الأرقام المرتفعة والانخفاض التدريجي إلى فرط الحموضة أو المؤشرات العادية. هذه الفترات تستمر لعدة أيام (داء البروسيلات ، بعض أشكال داء الثورات ، حمى التيفوئيد المتكررة).
. حمى غير صحيحة أو غير نمطية (febris irregularis، sine atypica).خاصية مختلفة وتقلبات يومية غير منتظمة من مدة غير محددة. مراقبة العديد من الأمراض المعدية (الأنفلونزا ، الخناق ، الكزاز ، التهاب السحايا ، الجمرة الخبيثة ، الخ).
. حمى عكسية.في بعض الأحيان يتم مواجهتها في حالات الحمى المتموجة ، والحمض. في نفس الصباح تكون درجة حرارة الجسم أعلى من المساء.
خلال الحمى ، تتميز ثلاث فترات:
الارتفاع.
استقرار.
انخفاض درجة حرارة الجسم.
اختيار هذه الفترات من حياتهم التقييم السريري من المهم تشخيص المرض المعدية وتحديد مجموعة من التدابير للرعاية الطبية للمريض.
في بداية الحادة للمرض (أنفلونزا، حمى التيفوس، التهاب السحايا، الحمرة، داء اللولبية النحيفة، الخ) زيادة في درجة حرارة الجسم إلى أرقام عالية يحدث بسرعة، في حدود 1 يوم أو حتى بضع ساعات. ويرافق ظهور المرض التدريجي زيادة في الحمى في غضون أيام قليلة ، كما يحدث ، على سبيل المثال ، في حالات حمى التيفوئيد الكلاسيكية. تنتهي الحمى أو بسرعة كبيرة ، بعد بضع ساعات (نقطة حرجة في درجة الحرارة) ، أو ببطء ، تدريجيًا ، لعدة أيام (انخفاض ليتي).
في بعض الحالات ، خلال مسار شديد من مرض معد ، لوحظ انخفاض درجة الحرارة - وليس زيادة ، ولكن انخفاض في درجة حرارة الجسم أقل من المستوى الطبيعي. مزيج من انخفاض حرارة الجسم مع زيادة أعراض التسمم واضطرابات الدورة الدموية غير موات للغاية ويشير إلى تطوير ITS.
عادة ما تكون الحمى في الأمراض المعدية مصحوبة بمظاهر أخرى للتسمم مرتبطة بآفات الأعضاء والأنظمة المختلفة. مع تطور toksinemii أولا نرى علامات على الجهاز العصبي المركزي (الصداع والضعف، والشعور بالضيق، واضطراب النوم)، أو أعراض أكثر وضوحا من الاعتلال الدماغي السامة (التحريض أو اللامبالاة، والعاطفي، والقلق، واضطرابات درجة الوعي متفاوتة تصل إلى غيبوبة عميقة).
التسمم يؤدي أيضا إلى أمراض القلب والأوعية الدموية:
بطء القلب أو عدم انتظام دقات القلب.
الصمم من أصوات القلب.
انخفاض أو زيادة في ضغط الدم.
يحدث تلون الجلد والأغشية المخاطية (ikterichnost، زرقة، شحوب أو احتقان) والأغشية المخاطية الجافة والعطش، وانخفاض كمية البول (قلة البول، انقطاع البول)، والعديد من الأعراض السريرية الأخرى.
علامات التشخيص الهامة ، وكشفت في فحص المريض المعدي ، تمثل تغييرات في الجلد والأغشية المخاطية- التلوين والمرونة والرطوبة ، ثورانات مختلفة عليها. يمكن أن يشير شحوب الجلد إلى تشنج الأوعية الدموية أو ترسب الدم في التجويف البطني (على سبيل المثال ، باستخدام ITH). ظهور زرقة ترتبط اضطرابات شديدة من عملية التمثيل الغذائي والأنسجة نقص الأكسجة (مع انتان الدم بالمكورات السحائية، السالمونيلا شديد، وتعفن الدم، وما إلى ذلك).
بالنسبة لبعض الأمراض المعدية (أنفلونزا، التيفوس، الكاذبة) التي تتميز احمرار الجلد، وخاصة في الوجه والجذع العلوي. بسبب تلف الكبد أو انحلال الدم من كريات الدم الحمراء ويمكن ملاحظة تلطيخ يرقاني من الجلد والأغشية المخاطية والصلبة (التهاب الكبد الفيروسي والالتهاب).
يشير جفاف الجلد وانخفاض في مرونته (تورغور) إلى جفاف كبير. لوحظ عرق واضح مع الملاريا ، داء البروسيلات ، الإنتان ، الالتهاب الرئوي. وعادة ما يرافق خطوات انخفاض حاد في درجة حرارة الجسم.
لكثير من الأمراض المعدية هي سمة مميزة الطفح الجلدي على الجلد (طفح جلدي).
عناصر الطفح متنوعة تمامًا:
الوردية.
البقع.
حمامي.
نزيف.
حطاطات.
الحويصلات.
بثور.
بثور.
في وقت لاحق ، يمكن استبدال العناصر الأساسية للطفح الجلدي من خلال تشكيل المقاييس ، بقع الصباغ ، القروح والندوب. كبير التشخيص طفح طابع الأهمية، وتوقيت حدوثه (يوم من المرض)، وتسلسل (الإلغاء) الآفات، وتوطين السائد، وعدد من عناصر ثوران البركان وديناميات اللاحقة من تطورها.
مع بعض العدوى المنقولة بالنواقل (tularemia ، borreliosis ، الخ) في موقع الممرض في الجلد يتطور التأثير الأساسي- موقع التهاب الجلد ، يسبق المظاهر السريرية الأخرى للمرض.
عند الكشف عن الأغشية المخاطية يمكن الكشف عنها enanthمع تشكل حويصلات، القرحة وتقرحات، نزيف صغيرة (بقعة خياري Avtsyna على أضعاف الانتقالي الملتحمة مرضى التيفوس)، آفات تنخر الظهارية (بقع بلسكي-فيلاتوف-كوبليك الحصبة الخد المخاطية).
يتم إرفاق قيمة تشخيصية كبيرة بالتغيرات الظاهرة في الأغشية المخاطية للعيون:
Hyperemia conjunctiva؛
حقن أوعية الصلبة (الأنفلونزا ، الحصبة ، داء البريميات) ؛
تشكيل الأفلام الفبريني الملتحمة مع تورم حاد في الأجفان (عيون الخناق غشائي التهاب الملتحمة الفيروسة الغدانية).
يمكنك ملاحظة التغيرات في لون الأغشية المخاطية - الصلبة ikterichnost، والحنك الرخو، لجام اللسان في المرضى الذين يعانون من آفات الكبد، هوى مزرقة في الأغشية المخاطية في البلعوم في الخناق.
العديد من الأمراض المعدية تصاحب اعتلال عقد لمفية- تضخم الغدد الليمفاوية. على الفحص والجس ويقدر حجمها، والملمس، والحنان، والتنقل، والتماسك مع الألياف والجلد المحيط (periadenit). في حالات التشخيص غير الواضحة ، يتم إجراء ثقب وخزعة للعقد الليمفاوية. تغييرات محددة من مجموعات منعزلة من الغدد الليمفاوية، ويسمى التهاب الغدد الليمفاوية في المنطقة، لوحظ في الطاعون، حمى الأرانب، felinoze (مرض خدش القطة) والدفتيريا، وأنواع مختلفة من الذبحة الصدرية. وتسمى هذه التغييرات الإقليمية لأنها تطورت بالقرب من بوابة مدخل العدوى وتمثل مكانًا للتوطين الأساسي وتراكم العامل الممرض. مع مشاركة 2-3 مجموعات من العقد الليمفاوية والمزيد من الحديث عن اعتلال عقد لمفية معمم. ومن خصائص العدوى بفيروس نقص المناعة البشرية ، داء البروسيلات ، كريات الدم البيضاء المعدية ، الكلاميديا ، إلخ.
بعض الاصابات هي نموذجي الضرر المشتركفي شكل أحادية، بولي والتهاب حوائط المفصل (الحمى المتموجة، يرسينات، عدوى المكورات السحائية، مرض لايم).
نزلة متلازمة تنفسيةوينطق في ARVI ويتجلى نفسه:
سيلان الأنف.
السعال.
العطس.
ألم وألم في الحلق والبلعوم الأنفي.
عندما ينظر اليها من المرضى تكشف احتقان، في بعض الحالات تورم في الأغشية المخاطية في الجهاز التنفسي العلوي، والهجمات من طبيعة مختلفة (الجوبي فضفاضة أو الجريبي مع المسببات مكوري الذبحة الصدرية، الفبريني المترجمة أو توزيعها في الدفتيريا، وما إلى ذلك). في كثير من الأحيان تطوير التهاب الشعب الهوائية ، التهاب القصيبات والالتهاب الرئوي. الماضي في بعض الأمراض المعدية وتحديدا (حمى Q، الفيلقيات، داء المفطورات، الببغائية).
التغييرات في نظام القلب والأوعية الدمويةهي مميزة لكثير من الأمراض المعدية وغالبا ما ترتبط مع تطور التسمم. ومع ذلك، في بعض التغييرات التهابات في القلب والأوعية الدموية هي مظاهر محددة للمرض (الدفتريا، والحمى النزفية وحمى التيفوس، داء المكورات السحائية).
للصورة السريرية لالالتهابات المعوية الحادة هو الأكثر شيوعا الإسهال.عادة ما يتم دمجها مع مجموعة متنوعة من اضطرابات عسر الهضم، مختلفة إلى حد كبير في الالتهابات المعوية المختلفة - ألم بطني، غثيان وتقيؤ، واضطرابات الشهية والحمى وغيرها من أعراض التسمم (العصبوي، السالمونيلا، ehsherihioza، يرسينات، التهاب الأمعاء الفيروسي، وما إلى ذلك). . منذ طبيعة كرسي المرتبطة بتطوير العمليات المرضية في أجزاء مختلفة من الجهاز الهضمي، دورا هاما في تشخيص الالتهابات المعوية يلعب التفتيش. مع الهزيمة الأمعاء الدقيقة مراقبة كرسي التهاب الأمعاء - متكررة وفيرة ، السائل ، المائي ، مع الجسيمات الطعام غير مهضومأو مزبد أو مسيء أو أخضر أو أصفر فاتح اللون. في عملية المرضية في القولون لاحظ كرسي التهاب القولون - فطيرة أو الاتساق شبه سائل حجم المتكرر البني براز يميل إلى الانخفاض مع كل التغوط لاحقة. في البراز يمكن الكشف عن الشوائب المرضية في شكل مخاط أو دم. في التهاب القولون الحاد زهيد والغائط تتكون فقط من المخاط، والشرائط الدم أو قطرات، وأحيانا الشوائب صديد (بصق مستقيمي).ومن الممكن أن نلاحظ رغبات زائفة وتقلصات مؤلمة في القولون - زحير.
الأمراض thypho-paratyphoid يمكن أن يعقد تطور وفيرة نزيف معوي. في هذه الحالة ، يحصل البراز على مظهر tarry (ميلينا).
ومع ذلك، ينبغي أن يوضع في الاعتبار أن شخصية الرئيس (في المقام الأول - تلوين به) يمكن أن تترافق مع المنتجات الغذائية، يستخدم المرضى (البنجر، العنبية، وما إلى ذلك).
واحدة من المظاهر الهامة لكثير من الأمراض المعدية ، يرافقه تداول الممرض في الدم ، متلازمة الكبد.ويعبر عن ذلك في زيادة مجمعة في الكبد والطحال ، وهو ما يفسره ردود الفعل النشطة للنسيج الشبكي الخلايا في هذه الأجهزة.
متلازمة هيباتولينيال تتشكل في التهاب الكبد الفيروسي ، داء البروسيلات ، داء البريميات ، الملاريا ، التيفوس ، التيفية التيفوئيد وغيرها
الأمراض المعدية التي تحدث في شكل معمم. مع مساعدة من قرع والجس تقييم حجم الكبد والطحال ، واتساقها ، وحساسية أو ألم في الأعضاء.
متلازمة السحائيةيتطور مع التهاب السحايا من المسببات المختلفة. عادة ما يتم الجمع بين المظاهر السامة الشائعة والتغيرات في السائل النخاعي. إن القدرة على التعرف على علاماته أمر في غاية الأهمية للتشخيص المبكر للأمراض والبدء في الوقت المناسب لعلاج كامل ، يعتمد عليه مصير المريض في كثير من الأحيان. تشمل متلازمة السحائي أعراض دماغية وقشرة.
الأعراض الدماغية - تزداد قوة منتشر الصداع، والطبيعة المتوسع والقيء المفاجئ دون الغثيان السابق، وكقاعدة عامة، لا إغاثة المريض، فضلا عن انتهاكات درجات الوعي متفاوتة تصل إلى غيبوبة عميقة.
الكسوة الأعراض - السمعية وفرط الحس البصري واللمس، والحنان على الضغط على مقل العيون مع الجفون مغلقة، وعند نقطة الخروج من فروع العصب مثلث التوائم والأعصاب القفوية قرع الجمجمة.
جنبا إلى جنب مع أعراض القشرة الدماغية ، تظهر أعراض سحائية في شكل عضلات الرقبة الصلبة ، أعراض Kernig ، Brudzinsky ، وغيرها.
يتم الكشف عن جمود عضلات الرقبة عند محاولة الرضوخ بشكل سلبي لرأس المريض مستلقيا على ظهره على صدره.
يتم التعبير عن أعراض Kernig في استحالة التمديد السلبي الكامل في الركبة من ساق المريض ، والتي كانت مثنية في الزاوية اليمنى في الزاوية اليمنى (تحقق من كلا الجانبين).
أعراض العلوي Brudzinskogo تحديد المريض مستلقيا على ظهره، جنبا إلى جنب مع محاولة التعرف على تصلب الرقبة: مع واحد أو كلا الساقين للمريض ينحني بشكل عفوي في مفاصل الركبة والورك. يمكن أن يحدث نفس الانحناء التلقائي لساقين المريض في موضعه على ظهره عند الضغط على مفصل lonnoe أو عند اختبار أعراض Kernig (متوسط أعراض Brudzinsky وانخفاضها).
جنبا إلى جنب مع الأعراض السحائية الرئيسية المذكورة أعلاه ، قد يكون هناك العديد من الآخرين (Guillain ، غوردون ، أعراض تعليق ، أو Lessazh ، وما إلى ذلك).
يتميز أطفال السنة الأولى من الحياة بالانتفاخ والتوتر من اليافوخ الكبير. في وقت لاحق من العمر ، هناك أعراض من زرع (ترايبود): عند محاولة الجلوس في السرير ، يأخذ الطفل يديه مرة أخرى ويميل ضد السرير ، ودعم الجذع في وضع رأسي.
قد تكون درجة شدة الأعراض الفردية ومتلازمة السحائي ككل مختلفة ، ولكن في جميع الحالات يتبين أن البزل القطني والتحقيق في السائل النخاعي (CSF) موضحة.
في حالة عدم وجود تغيرات في السائل الدماغي الشوكي لدى مريض يعاني من أعراض سحائية إيجابية ، فإنهم يتحدثون عن التهاب السحايا. يمكن أن تتطور الحالة مع الأمراض المعدية ، مصحوبة بردود فعل سامة عامة ، على سبيل المثال ، الأنفلونزا.
جنبا إلى جنب مع المتلازمات الأساسية المدرجة في بعض الأمراض المعدية ، يتم الكشف عن آفات محددة من الأجهزة الفردية:
الكلى - مع الحمى النزفية مع متلازمة الكلوي (HFRS) و leptospirosis.
الأعضاء الجنسية - مع داء البروسيلات ، التهاب الغدة النكفية الوبائي ، إلخ.
الطرق الرئيسية لتدبير الأمراض المعدية
يعتمد تشخيص الأمراض المعدية على الاستخدام المتكامل للأساليب السريرية والمخبرية والوسائل لفحصها.
التشخيص السريري
تشمل الطرق السريرية:
تحديد شكاوى المرضى
معلومات الأنام (التاريخ الطبي ، والتاريخ الوبائي ، والمعلومات الأساسية من سوابق الحياة) ؛
الفحص السريري للمريض.
Anamnesis من الأمراض المعديةتأكد من خلال الاستجواب نشط للمريض: تحديد تفصيلي لشكواه في وقت الفحص من قبل الطبيب، والوقت وطبيعة بداية المرض (الحادة أو تقدمية)، ووصف تفصيلي حدوث متتابعة من أعراض الفردية وتنميتها في مسار المرض. في هذه الحالة ، يجب على المرء أن لا يقتصر على قصة المريض (إذا سمحت حالته) ، يتم توضيح البيانات anamnestic بطريقة أكثر تفصيلا. هذا يعطي الطبيب الفرصة لتقديم انطباع أولي عن التشخيص السريري المحتمل. القاعدة القديمة للأطباء تقول: "Anamnesis هو نصف التشخيص."
عند جمع معلومات حول الأمراض من المرضى المصابين بالعدوى ، ينبغي إيلاء اهتمام خاص للبيانات التاريخ الوبائي.في هذه الحالة ، يهدف الطبيب إلى الحصول على معلومات حول المكان والظروف والظروف التي يمكن أن تحدث العدوى فيها ، وكذلك الطرق والوسائل الممكنة لإيصال العامل المسبب للعدوى إلى مريض معين. تعرف على الاتصالات وتواتر التواصل مع المرضى الآخرين أو الحيوانات ، وإقامته في أماكن يمكن أن تحدث العدوى (في بؤر مستوطنة أو epizootic). إيلاء الاهتمام لإمكانية لدغ الحشرات والحيوانات ، أي ضرر على الجلد (الإصابات والإصابات) ، التدخلات العلاجية بالحقن.
عند التوضيح anamnesis من الحياةالانتباه إلى ظروف الحياة والتغذية والعمل وبقية المريض. معلومات عن الأمراض المنقولة سابقا ، بما في ذلك الأمراض المعدية ، والتي يتم تنفيذها مع هذا العلاج مهم للغاية. من الضروري معرفة ما إذا كان المريض يحصل على التطعيمات الوقائية (ماذا ومتى) ، وما إذا كان هناك سلالة تشير إلى إدخال الأمصال ، والغلوبولين المناعي ، ومستحضرات الدم وبدائل الدم ، وكذلك ردود الفعل المحتملة لهم.
الفحص السريرييتم تنفيذ المريض في ترتيب معين وفقًا لمخطط التاريخ الطبي. يسمح لنا الفحص المتسق والمفصل بتحديد الأعراض والمتلازمات المميزة لمرض معدٍ (انظر القسم "المظاهر السريرية الرئيسية للأمراض المعدية").
بادئ ذي بدء ، يتم تقييم الحالة العامة للمريض:
الحفاظ على الوعي أو درجة انتهاكه ؛
الإثارة أو التخلف
الاضطرابات العقلية
كفاية السلوك.
وفقا للإجراء المعمول به ، يتم إجراء مسح:
الجلد والأغشية المخاطية.
العقد الليمفاوية الطرفية ؛
تقييم حالة الجهاز العضلي الهيكلي ، الجهاز التنفسي ، نظم القلب والأوعية الدموية ، الجهاز الهضمي ، الأجهزة البولية ، الأعضاء التناسلية ، الجهاز العصبي.
استنادًا إلى المعلومات التي يتلقاها الطبيب في الكشف عن المعلومات الصحية ، وبيانات الفحص السريري للمريض ، يتم وضع تشخيص أولي.
وفقا للتشخيص (مع تقييم شكل وشدة المرض ، فترة المرض والمضاعفات والأمراض المصاحبة) ، يحدد الطبيب:
مكان إدخال المريض إلى المستشفى في مستشفى معدي أو الانفصال (إذا كان هناك ضرورة للإنعاش) أو عنبر أو مربع معزول.
يطور خطة للفحوص المختبرية والفعّالة ، ومشاورات الأخصائيين ؛
هو مخطط علاج مريض (النظام ، النظام الغذائي ، العلاج من تعاطي المخدرات).
كل هذه البيانات تساهم في التاريخ الطبي.
التشخيص المختبري والأساسي
تنقسم طرق التشخيص المختبري والأدوات إلى عام (على سبيل المثال ، التحليلات العامة اختبارات الدم والبول، أشعة الصدر) وتحديدا (خاص)، وتستخدم لتأكيد التشخيص الظني من الأمراض المعدية وتقييم شدة المرض. هناك حاجة أيضا إلى بيانات بحث محددة للسيطرة على الانتعاش ، وتحديد توقيت وشروط تفريغ المريض.
اعتمادًا على الشكل المرضي للمرض ، قد تخضع طبيعته وفترة أبحاث محددة لما يلي:
الدم.
البراز.
البول.
البلغم.
السائل الدماغي الشوكي
محتويات الاثنى عشر.
تدفق من الأغشية المخاطية.
وخزعة الخزعة والأعضاء ؛
قرح انفصال.
المواد مقطعية. طرق مخبرية بحث
الدراسات البكتريولوجيةتوفير المحاصيل في مختلف المواد الإعلامية المواد الغذائية المأخوذة من المريض (الدم والبول والسائل النخاعي، البراز، الخ)، والعزلة ثقافة نقية من مسببات المرض وتحديد خصائصه، ولا سيما الملحقات نموذجية والحساسية للمضادات الحيوية. في تفشي الالتهابات المعوية تخضع للفحص البكتريولوجي من بقايا الطعام، والتي قد تكون بسبب عدوى من الناس لاستخدامه. دراسة بكتريولوجية يستغرق على الأقل بضعة أيام.
البحوث الفيروسيةتوفير لتحديد وتعريف الفيروسات. في تنفيذها استخدام الثقافات الأنسجة ، أجنة الدجاج ، حيوانات المختبر. في كثير من الأحيان ، يتم إجراء هذه الدراسات في المختبرات الروتينية.
طرق مناعيةتستند إلى الكشف عن العامل المسبب AG أو AT لهم.
ع الممرض الكشف في البراز، والدم، والسائل المخي الشوكي واللعاب والمواد البيولوجية الأخرى التي تم الحصول عليها من المريض. للقيام بذلك ، استخدم:
تفاعلات تكاثف (PKA) ؛
تفاعلات تراص اللاتكس (RLA) ؛
IHA.
ELISA ، وما إلى ذلك
وتستند ردود الفعل على استخدام العقاقير التشخيصية الخاصة (التشخيص) يمثل الناقل (الذهبية مجفف بالتجميد، والجسيمات اللاتكس، الكريات الحمراء) ثابتة في هذا الشأن مصل للغاية ضد العوامل المسببة للأمراض معينة هارون. ردود الفعل هي محددة للغاية ويمكن استخدامها كطرق التشخيص السريع في شروط مبكرة المرض.
الأجسام المضادة في الدم كلها أو مصل الكسور التي تحتوي فئات مختلفة من المناعية، يمكن الكشف عن العديد من التقنيات المخبرية محددة.
الأكثر شعبية منها:
RA - مع الحمى المتموجة، يرسينات، حمى الأرانب، وبعض rikketsiozah وغيره من الأمراض؛
RNGA - مع العديد من الالتهابات المعوية.
RTGA - للعديد من الالتهابات الفيروسية.
عندما rikketsiozah وبعض الأمراض الفيروسية من عظيم التشخيص تثبيت أهمية تكملة (RSK)، المقايسة المناعية الشعاعية (RIA) وELISA. يتم إجراء الدراسات مع Ag المعروفة. تعريف الأجسام المضادة للفئات مختلفة من المناعية يساعد على توضيح مرحلة من مراحل عملية المعدية للتمييز العدوى الأولية من تكرار (على سبيل المثال، التيفوس من زينسر المرض Brilla-) التفريق العدوى من ردود الفعل بعد التطعيم.
في نفس الوقت ، طرق الكشف AT لها أيضا عيوب كبيرة. كقاعدة عامة ، نتائج ايجابية قد تكون مستعدة ردود الفعل لا في وقت سابق من الأسبوع على 2ND من المرض عندما تبدأ الأجسام المضادة في مصل الدم التتر يتجاوز الحد الأدنى التشخيص. وقد لوحظ تشكيل ضعف أو تأخر من الأجسام المضادة في الأشخاص الذين يعانون من انخفاض نشاط الجهاز المناعي وكذلك في العديد من الأمراض المعدية، ومسببات الأمراض التي تظهر النشاط مناعة عالية (يرسينات، البطن
التيفوس ، وما إلى ذلك). يزيد يقترن قيمة التشخيص في دراسة التفاعلات الأمصال التي اتخذت مع فاصل زمني من 7-10 أيام. في هذه الحالات، وتتبع ديناميات زيادة AT التتر، الأكثر أهمية في الالتهابات الفيروسية حيث لها قيمة تشخيصية فقط خلال زيادة عيار جزء 2ND المصل بنسبة 4 مرات أو أكثر.
في السنوات الأخيرة، ويستخدم على نطاق واسع ممارسة الرعاية الصحية، والطرق المناعية الأخرى - تقرير من التهاب الكبد الفيروسي (الفيروسات والأجسام المضادة AH بها) علامات، وتحديد المناعية من فئات مختلفة، والمحتوى الكمي من الخلايا اللمفاوية التائية، immunoblotting، وغيرها.
حاليا، قيمة كبيرة لتشخيص الأمراض المعدية هي تفاعل البلمرة المتسلسل (PCR)، وتحديد الحد الأدنى لعدد من الأحماض النووية، وتقريبا أي عامل ممرض في مجموعة متنوعة من السوائل البيولوجية والكائنات الحية الدقيقة خلية خلية.
اختبارات الجلد والحساسيةتنطبق على تشخيص الحساسية من داء البروسيلات ، tularemia ، الجمرة الخبيثة ، داء المقوسات ، ornithosis والأمراض المعدية الأخرى. للقيام بذلك ، يتم حقن 0.1 مل من مسببات الحساسية المحددة (بروتين مستخرج من ثقافة الممرض) داخل الأدمة أو تطبق على الجلد المندفع. ويعتبر عينة إيجابية إذا في موقع الحساسية تظهر 24-48 ساعة احتقان، وذمة، والتسلل، والتي يتم الحكم على شدة معدل التفاعل.
مكان هام في ممارسة الطبيب العدوى تحتل طرق بيوكيميائية البحث. أنها تحظى بشعبية خاصة في الأمراض المعدية ، يرافقه الكبد والكلى والقلب والأوعية الدموية ، نظم الغدد الصماء وهلم جرا.
طرق البحث الآلي
إلى التشخيص التفريقي بعض الالتهابات المعوية، وطبيعة وعمق الآفات المخاطية المستقيم ومنذ فترة طويلة يمارس التنظير السيني السيني. تجعل هذه الطريقة من الممكن دراسة حالة الغشاء المخاطي للأمعاء الغليظة عبر مسافة ، ولكن ليس أكثر من 30 سم من شرج. في الآونة الأخيرة ، يكون التنظير السيني أقل شأنا من القيمة التشخيصية للتنظير الليفي وفحص الأشعة السينية (irrigoscopy) ، تغييرات مرضية على مستوى الأجزاء العميقة من الأمعاء.
مع داء المشوكات و alveococcosis ، يمكن الكشف عن توطين وكثافة الآفات عن طريق مسح الكبد. عند الكشف عن الآفات البؤرية للأعضاء الحشوية ، فإن أكثر الطرق شيوعًا هي الموجات فوق الصوتية (الموجات فوق الصوتية). فهي لا تقدر بثمن في التشخيص التفريقي من الأمراض المرتبطة اليرقان (التهاب الكبد الفيروسي، وأورام الكبد، والمنطقة بوابتها، الحجارة في القنوات الصفراوية والمرارة وغيرها). لهذا الغرض ، يتم أيضا استخدام تنظير البطن وثقب خزعة الكبد.
في تشخيص الأمراض المعدية ويستخدم أيضا تقنيات التصوير الشعاعي (ولا سيما في الرئتين مع SARS)، تخطيط القلب الكهربائي (ECG) والتصوير المقطعي المحوسب (CT).
تستخدم أساليب البحث المعروضة في الغالب في ممارسات العدوى، ومع ذلك لتشخيص الأمراض المعدية والتشخيص التفريقي خاصة ، فمن الضروري استخدام أي أساليب أخرى يستخدمها الأطباء.
المبادئ العامة لعلاج المرضى الذين يعانون من فيروس نقص المناعة البشرية
التطورات في تشخيص وعلاج الأمراض المعدية في وقت مبكر، والانجازات العظيمة في علم الأوبئة وتحسين الظروف المعيشية الاجتماعية للشعب يسمح حاليا لمراقبة وعلاج المرضى الذين يعانون من بعض الأمراض المعدية إلى المستشفى في وقت سابق، في العيادة الخارجية (في العيادة والمنزل). وتشمل هذه الأمراض PTI ، shigellosis ، HAV وعدة أخرى. بطبيعة الحال ، من المرغوب فيه (بموافقة المرضى) أن يتم إدخالهم في المستشفى مع الأمراض المذكورة وفقًا للمؤشرات الإكلينيكية - في حالات الدورة الحادة والممتدة ، والمضاعفات ، والأمراض المصاحبة الحادة.
في الوقت نفسه ، تبقى المبادئ العامة لمعاملة المرضى المصابين بالعدوى في العيادات الخارجية والمرضى الداخليين موحدة.
طريقة المرضى المصابين بالعدوى
علاج المرضى المعدية التي يحددها الطبيب وفقا للشروط التالية: شدة المرض، وتوقيت العدوى، وشدة أمراض مختلف الأجهزة والنظم، فضلا عن إمكانية حدوث مضاعفات. لوحظ النظام الموصوف في التاريخ الطبي.
الوضع الأول - السرير بدقة. يحظر على المريض الجلوس والاستيقاظ ؛ العناية به ، والتغذية وجميع التلاعبات الطبية تتم في موقع المريض في السرير. مع بعض الأمراض المعدية (البطن والتيفوس ، وما إلى ذلك) ، يتم وصف قسطرة سرير صارمة لفترة طويلة. من الضروري شرح سبب أسباب الراحة في الفراش ، والعواقب المحتملة لانتهاكه ومراقبة امتثاله بدقة.
الوضع الثاني - نصف السرير (جناح). ربما زيارة مستقلة إلى المرحاض المريض ، وغرفة العلاج ، والوجبات في الجناح ، ولكن في معظم الأحيان ينصح بقضاء وقت النوم.
الوضع الثالث - العام. تكليف بصحة جيدة وحالة مرضية للمريض ، إذا تم استبعاد خطر تطوير المضاعفات وعواقب هذا المرض. يسمح للمريض بالخدمة الذاتية ، وزيارة غرفة الطعام.
ينطبق قسم الأمراض المعدية أيضًا على العاملين في المجال الطبي ، الذين يجب أن يحاولوا إزالة أكبر قدر ممكن من العوامل التي تزعج سلام المريض:
نغمة حادة وغير مقيدة في التعامل معه.
محادثات صاخبة في عنابر وممرات.
من الضروري بشكل خاص مراقبة الصمت في الليل. لا ينبغي مناقشة شدة حالة المريض في حضوره ، حتى لو كان المريض فاقد الوعي.
رعاية المرضى المصابين بالعدوى
تساعد الرعاية المؤهلة للمرضى المصابين بالعدوى في شفائهم ، والوقاية من المضاعفات ، وتساعد على منع العدوى بالآخرين.
من المهم للغاية الحفاظ على لهجة هادئة وهادئة في التواصل مع المرضى. يجب أن نتذكر أن التهيج وخشونة المريض يمكن أن تسبب ليس فقط منخفض الثقافة والمبادئ الأخلاقية ، ولكن أيضا نوع من رد الفعل على البيئة ، والتحولات في الحالة النفسية ، الناجمة عن الأمراض المعدية الطويلة والشديدة. في الوقت نفسه ، من الضروري اتخاذ التدابير اللازمة وإجبار المريض على الامتثال لنظام الأمراض المعدية. هذا يتطلب عامل طبي معرفة المبادئ الأساسية للأخلاقيات الطبية وعلم الأخلاق ، بما في ذلك ميزات التبعية والسلوك المهني والمظهر والقدرة على تطبيقها في الأنشطة اليومية.
في الجناح المعدية ، من الضروري إجراء تنظيف رطب للمباني باستخدام المطهرات ، تهوية الغرف. يتم إيلاء اهتمام خاص لنظافة الجسم وسرير المريض. يتم غسل المرضى في الحمام أو تحت الدش على الأقل مرة واحدة في الأسبوع. إذا كان هذا هو بطلان ، امسح الجلد المريض مع منشفة مبللة بالماء الدافئ يوميا. يتم علاج المرضى المصابين بأمراض خطيرة مع تجويف الفم والأنف ، والوقاية من تقرحات الضغط والالتهاب الرئوي الاحتقاني ، والتحكم في المغادرات الفسيولوجية.
مرضى التغذية
يتم تنفيذ التغذية من المرضى مع الأخذ بعين الاعتبار خصوصيات تطور مرض معدي. يجب أن تكون التغذية عالية بالسعرات الحرارية وتجديد جميع احتياجات الجسم من الطعام والسوائل والفيتامينات والأملاح. يتم تغذية المرضى المصابين بالعدوى والنقاهة على الأقل 4 مرات في اليوم (الإفطار والغداء والشاي بعد الظهر والعشاء) في وقت محدد بدقة. يتم إعطاء الطعام السيئ في أجزاء صغيرة 6-8 مرات في اليوم.
يتم وصف الغذاء الغذائي من قبل الطبيب المعالج ، ويتم مراقبة النظام الغذائي للمريض من قبل الممرضة. يتم فحص المنتجات التي يتم جلبها من قبل الزوار في وجودها وعاد على الفور إذا لم تتوافق مع النظام الغذائي المنصوص عليها. من الضروري مراقبة ظروف تخزين المنتجات التي يتم إحضارها إلى المريض في طاولات السرير والثلاجات المخصصة بشكل منهجي.
بشكل عام ، يتم تنفيذ تغذية المرضى المصابين باستخدام أنواع معينة من الوجبات الغذائية ، المقابلة لعلم الأمراض التي تم الكشف عنها.
في معظم الأحيان في المستشفيات المعدية استخدام الأنواع التالية من الوجبات الغذائية.
يشرع النظام الغذائي رقم 2 لالالتهابات المعوية الحادة خلال فترة النقاهة لفترة طويلة. فإنه يوفر لالاهتزاز الميكانيكية والحرارية في الجهاز الهضمي. يتم خلط الجدول ، يتم طهي جميع الأطباق في شكل مفرم ومفروم. استبعاد الفاصوليا والفاصوليا والبازلاء الخضراء.
النظام الغذائي № 4 الموصى بها للإسهال مصحوبة تهيج الغشاء المخاطي المعوي كبير (الزحار، السالمونيلا، بعض أشكال ehsherihioza وآخرون). المرق بالحيوانات الأليفة، الحساء المخاطية، واللحوم المسلوقة في شكل اللحم والهامبرغر، الأسماك المسلوقة والحبوب المهروسة، وهلام، الهلام، وعصائر الفاكهة المخصب في الفيتامينات. استبعاد المنتجات التي تسبب عمليات التخمير وزيادة الحركة المعوية: الملفوف والبنجر والمخللات واللحوم المدخنة والتوابل والحليب والقهوة العضوية.
حمية معدلة إلى حد ما عدد 4 (في المستشفيات المعدية يشار إليها أحيانا باسم النظام الغذائي رقم 4abt)يصف في حمى التيفوئيد ونظيرة التيفية خلال الفترة الحموية و10-12 يوما إقلاع الحمى. النظام الغذائي يزيد الميكانيكية والكيميائية الأمعاء shchazhenie، والحد من عمليات الحركة والتخمير. السماح لتتكئ مرق لحم البقر أو الدجاج والجريش الحساء المخاطية، عصيدة المهروس في ماء واللحوم في شكل اللحم، نفيخة الفطائر أو البخار والسمك المسلوق والبيض المسلوق والخبز الأبيض المجففة. على إدراج 10-12 يوم التاسع إقلاع الحمى الحمية polucherstvogo من الخبز الأبيض (150-200 جم / يوم). يجب إثراء الغذاء بالفيتامينات. أوصى جيلي ، التوت وعصائر الفاكهة ، والتفاح المهروس. كمية السائل - 1،5-2 لتر / يوم (الشاي ، عصير التوت البري ، مرق من الورود البرية). الحد من الدهون والكربوهيدرات والألياف الخشنة.
النظام الغذائي № 5A هو مبين في المرحلة الحادة من التهاب الكبد الفيروسي وتفاقم التهاب الكبد المزمن. لتقليل الحمل على الكبد ، وتقييد الدهون الحيوانية والمستخلصات ، استبعاد الأطعمة المقلية. يتم طهي الأطباق في الغالب. يأذن أمس الخبز الخبز والحساء والخضار والحبوب والمعكرونة أو الخضار إلى مرق خفيف لحوم البقر والأسماك ومنتجات الألبان وعصائر الفاكهة. اللحوم الخالية من الدهون والأسماك والدواجن في صورة مسلوقة ؛ يفرك عصيدة (خصوصا الحنطة السوداء) على الماء أو مع إضافة الحليب. البيض والحليب والزبدة والزيت النباتي (كإضافات للأطباق) ؛ جديد منتجات الحليب المتخمرة والجبن المنزلية (سوفليه) ؛ الفاكهة ، والتوت ، والمربى ، والعسل ، هلام ، هلام ، كومبوتيس ، والشاي الضعيف. استبعاد الوجبات الخفيفة، والفطر والسبانخ، حميض، واللفت والفجل والليمون والتوابل والكاكاو والشوكولاته.
يشرع النظام الغذائي رقم 5 أثناء الشفاء مع التهاب الكبد الفيروسي الحاد أو خلال مغفرة التهاب الكبد المزمن. بالإضافة إلى منتجات النظام الغذائي رقم 5 أ ، دع الرنكة المملحة ، والخمر المخلل غير الحمضي ، والخضروات والخضراوات في شكل خام أو في شكل السلطة ، يتم غمرها في الخل ؛ الحليب والجبن والعجة. لا يتم سحق الطعام.
ويشرع النظام الغذائي № 15 (الجدول العام) في غياب مؤشرات لنظام غذائي خاص. نظام غذائي كامل من الناحية الفسيولوجية مع نسبة عالية من الفيتامينات.
في حالة اللاوعي من المرضى أو في شلل عضلات البلع (على سبيل المثال ، في التسمم الغذائي ، الخناق) ، يتم تنفيذ التغذية من خلال مسبار الأنف الذي يديره الطبيب. استخدام 100-200 مل من خليط غذائي تحسنت من الحليب والكفير والمرق والبيض وعصير الفواكه والزبدة ، وما إلى ذلك من خلال التحقيق ، السوائل والأدوية يتم إدخالها أيضا.
ضروري لسعرات حرارية خطيرة بشكل خطير يعيد تغذية التغذية الوريدية بشكل جزئي ، حيث يتم حقنه عن طريق الوريد:
hydrolysates.
أحماض أمينية
الملح.
الفيتامينات.
5 ٪ محلول الجلوكوز ♠ ؛
خلائط غذائية خاصة.
عندما تكون حالات الحمى والمرضى المعديين للجفاف غالباً ما يحتاجون إلى مشروب غزير (حتى 2-3 لتر / يوم). التوصية بالمياه المعدنية والشاي مع الليمون ومشروبات الفواكه (التوت البري والكشمش الأسود ، إلخ) ، ومجموعة متنوعة من عصائر الفاكهة والتوت. مع الجفاف ونزع المعادن ، ويشرع عن طريق الفم والحقن في الوريد من الحلول متناظرة polyionic crystalloid.
دواء
العلاج الطبي المعقد للمرضى المعدية يوفر لمراعاة المسببات المرضية والمرض ، والتحليل الدقيق لحالة المريض الفردية ، والعمر والخصائص المناعية ، وفترة وشدة المرض المعدي ، والمضاعفات والأمراض المصاحبة.
واحدة من أهم مجالات العلاج المعقدة للمرضى المصابين بالعدوى - علاج انتقائي ،أي تأثير على العامل المسبب للمرض. في تنفيذ استخدام المضادات الحيوية والكيميائية.
عند اختيار الدواء ، من المهم استخدام قواعد معينة.
يجب أن يكون العامل المسبب حساسًا للعامل المستخدم.
يجب أن يكون تركيز العلاج الكيميائي (مضاد حيوي) في تركيز العدوى كافياً لقمع حياة العامل الممرض (تأثير جراثيم أو جراثيم).
يجب أن تدار المخدرات بهذه الطريقة وعلى فترات من هذا القبيل يتم الحفاظ على التركيز اللازم في تركيز العدوى.
يجب أن يكون التأثير السلبي للدواء على الماكروية أقل من تأثيره الشافي.
يجب أن تدار الدواء طالما المطلوب لقمع الحياة الكاملة للممرض.
ومن المستحيل في عملية المعالجة لخفض جرعة الدواء، على الرغم من تحقيق واضح لتأثير علاجي.
المبادئ الأساسية etiotrop العلاج تقليل العزلة وتحديد العامل المسبب للأمراض المعدية، ودراسة حساسية لهذا العقار، واختيار الدواء etiotrop النشطة والأقل السامة (أو أكثر من العقاقير في العلاجات المركبة)، وتعريف لها الجرعة المثالية، وطريقة ومدة الاستخدام في ضوء الآثار الجانبية المحتملة . بما أن توقيت العلاج مهم للغاية ، فإنه غالباً ما يبدأ فورًا بعد أخذ المادة البحوث الميكروبيولوجية، حتى قبل عزل المخرج. ومع ذلك ، فمن المستحسن تجنب تعيين مجموعة المخدرات وإجراءات العلاج ، يجب أن يقتصر نطاقها على الحد الأدنى المطلوب في كل حالة.
في ممارسة العدوى ، وتستخدم على نطاق واسع المضادات الحيوية. المخدرات مجموعة البنسلين (أملاح بنزيل، فينوكسي ميثيل بنسيلين، bitsillin ♠، الأمبيسلين، البنسلين شبه صناعية - أوكساسيلين، الأمبيسلين، كربنيسيلين، الخ) لديها عمل للجراثيم ضد المكورات (تفعيل العدوى بالمكورات السحائية، والالتهاب الرئوي، الحمرة) والدفتيريا والالتهاب، والجمرة الخبيثة القرحة ، listeriosis. مقاومة لعمل الأحماض وβ-اكتاماز (Ψ كلوكساسيللين، ديكلوكساسيلين Ψ، Ψ فلكلوكساسيلين) البنسلين، ويستخدم ل
الإدارة الفموية. أجيال السيفالوسبورين I-IV تختلف النشاط مبيد للجراثيم وضوحا ضد الغرام إيجابية (المكورات العنقودية والمكورات الرئوية)، وكذلك معظم البكتيريا سالبة الجرام. استعدادات سمية منخفضة، ولكن مع ذلك في بعض الأحيان يمكن أن يسبب آثار غير مرغوب فيها في شكل الحساسية وعسر الهضم، متلازمة النزفية، وريدي (للإدارة الوريدية). أوسع نطاق من النشاط البكتيري يكون الكاربابينيمات (الإيميبينيمن، الميروبينيم) المتعلقة حجز المضادات الحيوية. التتراسيكلين، ♠ الكلورامفينيكول، يتم استخدام ريفامبيسين في علاج يرسينات، الريكتسيا (التيفوس، وأمراض بريل زينسر، حمى Q، الخ)، وداء البورليات والتيفوئيد ونظيرة التيفية، الحمى المتموجة، المحاربين القدامى والكلاميديا وداء المفطورات. عندما مقاومة مسببات الأمراض للبنسلين، الكلورامفينيكول ♠ والتتراسكلين تطبيق الأمينوغليكوزيد أجيال مختلفة - الستربتومايسين، النيومايسين، كانامايسين، monomitsin ♠ (الجيل الأول)، جنتاميسين، توبراميسين، سيزوميسين (II الجيل)، نيتيلميسين، أميكاسين (III الجيل)، الخ، ولكن. الطيف نشاطها لا يشمل النباتات اللاهوائية، وسمية أعلى من ذلك بكثير، وذلك بسبب التي تقضي حاليا المخدرات I جيل داخل محظور. الأمينوغليكوزيد نشطة ضد النباتات سلبية الغرام، المكورات العنقودية، الزائفة الزنجارية (التركيبات الأجيال II-III). في عدوى cocciوالسعال الديكي والدفتيريا وداء العطائف تدار الماكروليدات (الاريثروميسين، أولياندوميسين، وما إلى ذلك). واحدة من أفضل الماكروليدات شبه الاصطناعية لخصائصه الدوائية هو أزيثروميسين. في حالات الأمراض الفطرية هي المضادات الحيوية المضادة للفطريات النشطة - النيستاتين، mikoseptin ♠ آخرون.
عدد المضادات الحيوية الجديدة ينمو باستمرار. بدلا من العديد من الأدوية من أصل طبيعي تأتي المضادات الحيوية شبه صناعية الثالث والرابع الأجيال، لها مزايا عديدة. ومع ذلك، انتبه إلى أن الاستخدام الواسع النطاق والعشوائي للمضادات الحيوية، وإجراء دورة طويلة من المضادات الحيوية يمكن أن تتسبب في آثار غير مرغوب فيها: تطوير التوعية، وأمراض الحساسية، dysbiosis (دسباقتريوز)، انخفاض في نشاط الجهاز المناعي، وزيادة الاستقرار من الكائنات الحية الدقيقة المسببة للأمراض، وغيرها الكثير.
مجموعة جديدة نسبيا من الأدوية لعلاج الأمراض المعدية والموجبة للظروف هي الفلوروكينولونات. وهي تستخدم بشكل متزايد في حالات التهابات حادة في الأمعاء البكتيرية (التيفوئيد، يرسينات)، داء المفطورات والكلاميديا.
خلال العلاج الموصوف موجه للسبب وغيرها من العوامل المضادة للجراثيم، وإلى حد أقل من المضادات الحيوية، مما تسبب في تطور المقاومة الميكروبية. في علاج الالتهاب الرئوي والذبحة الصدرية وبعض الأمراض المعدية الأخرى ، يمكن استخدام مستحضرات السلفانيلاميد ، وخاصة العمل لفترات طويلة. غرضهم بالاشتراك مع المضادات الحيوية غالباً ما يعطي تأثير علاجي تآزري. ومع ذلك ، فإن استخدام السلفوناميدات يمكن أن يسبب ردود فعل سلبية: توعية الجسم ، قمع تكون الدم ، قمع الميكروفلورا الطبيعية، تشكيل الحجارة في أجهزة التبول ، تأثير مزعج على الأغشية المخاطية.
المشتقات نتروفوران (فيورازولدون، furadonin ♠، furagin ♠ آخرون) هل فعالة في علاج العديد من الأمراض البكتيرية والطفيلية،
بما في ذلك تلك التي تسببها النباتات المقاومة للمضادات الحيوية. لقد وجدوا التطبيق في علاج الجيارديا ، داء المشعرات ، الأميبية.
في ممارسة علاج الأمراض المعدية ، يتم إدخال الأدوية المضادة للفيروسات بشكل متزايد. وهي تستخدم في علاج السببية والوقاية من الإنفلونزا (الأمانتادين، ريمانتادين ♠)، والتهابات الهربس (الأسيكلوفير، وما إلى ذلك)، والتهاب الكبد الفيروسي (ريبافيرين)، والعدوى بفيروس نقص المناعة البشرية (azidothymidine Ψ). ومع ذلك ، فإن الفعالية السريرية لهذه الأدوية في كثير من الحالات لا تزال غير كافية بما فيه الكفاية.
في الوقت المزمن للمرض هو التزام أهمية خاصة لرعاية المرضى، أي الالتزام الصارم الأدوية العادية، التي عقدت في بعض الحالات للحياة (مثل فيروس نقص المناعة البشرية). الأشخاص المصابون بفيروس نقص المناعة البشرية الذين يستخدمون باستمرار العلاج المضاد لفيروسات النسخ العكسي لسنوات عديدة يحافظون على صحتهم وقدرتهم على العمل.
في علاج الأمراض المعدية ، والمخدرات علاج مناعي خاص- الأمصال المناعية (انظر الملاحق ، الجدول 3) ، الغلوبولين المناعي والγ الجلوبيولين ، البلازما للمانحين المحصنين. تنقسم الأمصال المناعية إلى مضادات للميكروبات ومضاد للميكروبات. قدم مصل ترياقي الدفتيريا، الكزاز، وprotivobotulinicheskoy الأمصال protivogangrenoznoy من مختلف الأنواع. وهي تحتوي على أجسام مضادة محددة مضادة للتأكسد ، وهي تُستخدم لتحييد السموم المنتشرة للممرضات في الدم في الأمراض المناظرة. الاثر السريري من الأمصال الترياق كان أكثر وضوحا في المراحل المبكرة من المرض، لأن المصل غير قادر على تحييد السموم، والخلايا والأنسجة متصلا بالفعل. الأمصال المضادة للجراثيم تحتوي على أجسام مضادة لمسببات الأمراض المعدية لممارساتها نادرا ما تستخدم (protivosibireyazvenny الجلوبيولين).
في علاج العديد من الأمراض المعدية (الانفلونزا، الحصبة، داء اللولبية النحيفة، عدوى الهربس، والجمرة الخبيثة، الخ) وقد استخدمت المناعية وجود نسبة عالية من الأجسام المضادة والبلازما من المانحين تحصين (مضاد العنقوديات، الزائفة وآخرون).
حاليا، يتم استخدام اللقاحات قتل المحدود على نحو متزايد بسبب إمكانية التفاعلات الجانبية الواردة فيه نخالة، ردود فعل المناعة الذاتية، وتأثير مثبط للمناعة، تكرار أكثر تواترا.
استعمال مستحضرات لعلاج مناعي محدد يتطلب اشراف طبي والامتثال الصارم للقواعد المنصوص عليها في تعليمات لاستخدامها، كما هو الحال في يمكن أن يؤدي إلى مضاعفات بعض الحالات:
صدمة تأقية
مرض المصل
تفاعل تأقاني مضاعف.
صدمة الحساسية - رد فعل تحسسي من النوع المباشر الذي يحدث في الأشخاص الذين يعانون من فرط الحساسية. وتشمل آليات إمراضيه الرئيسية تشكيل المجمعات المناعية ، المثبتة على الهياكل الخلوية مع أضرار لاحقة وإطلاق المواد النشطة بيولوجيا. هذا الأخير، بناء على العضلات الملساء الوعائية والرصاص الشعب الهوائية في تطوير شلل الأوعية الدموية مع زيادة نفاذية جدران الأوعية، وتشنج أجهزة العضلات الملساء. هذا يقلل من حجم الدم المتداول والناتج القلبي. مضاعفات حادة في شكل فشل في الدورة الدموية الحاد، تخثر داخل الأوعية (DIC)، وذمة دماغية وذمة رئوية الحنجرة مع الاختناق، والفشل الكلوي الحاد و(أو) قصور الغدة الكظرية الحاد.
تحدث صدمة تأقية فجأة ، مباشرة بعد إعطاء بالحقن المنتج الطبي، ويتميز عن طريق سريع ، في كثير من الأحيان البرق الحالي.
العلامات السريرية للصدمة التأقية:
القلق العام للمريض.
الشعور بالخوف
الصداع.
الدوخة.
الإحساس بالحرارة
احتقان.
انتفاخ الوجه
الغثيان والقيء.
الضعف العام.
هناك شعور بالضغط في الصدر ، ألم في القلب. ضيق تدريجي سريع في التنفس ، والتنفس الصاخب ، والتنفس ، مع صعوبة في استنشاق وزفير. قد تكون هناك هجمات الاختناق بسعال. في بعض الأحيان ، لوحظ ذمة Quincke ، خلايا النحل. في الوقت نفسه ، يصبح الجلد شاحبًا ، ويزيد من التعرق ، وينخفض ضغط الدم ، ويزيد عدم انتظام دقات القلب ، ويزعج الوعي. مع تطور أكثر تدريجيًا لحالة الصدمة ، يلاحظ المرضى حكة في الجلد ، خدر في الشفاه ، واللسان ، والوجه.
يتم تقديم الرعاية في حالات الطوارئ لصدمة الحساسية على الفور.
ويشمل الإجراءات التالية.
على الفور وقف إدارة الدواء الذي تسبب في رد فعل الحساسية.
تطبيق وقف النزف فوق موقع الحقن.
النار حتى حقن الادرينالين تمييع ♠ (1 مل من 0.1٪ ادرينالين ♠، مخففة في 5-10 مل من محلول كلوريد الصوديوم متساوي التوتر).
ضع الثلج على مكان التقطيع.
امنح المريض وضعًا أفقيًا مع أرجل مرتفعة قليلاً وتحول إلى الجانب.
ضع وسادة التدفئة عند قدميك.
تطبيق الكفة من مقياس التوتر ، وتسجيل الوقت وقياس وتسجيل مؤشرات ضغط الدم والنبض والتنفس.
أدخل عن طريق الوريد 0.5-1 مل من محلول 0.1٪ من الأدرينالين ♠ 10-20 محلول متساوي التوتر مل من كلوريد الصوديوم و 60 بريدنيزولون ملغ. كرر
♠ ادرينالين عن طريق الوريد كل 10-20 دقيقة لإزالة المريض من صدمة أو أي تأثير لأنه عقد في الوريد بالتنقيط التسريب (1.2 مل من محلول 0.1٪ من الأدرينالين ♠ 250 مل متساوي التوتر محلول الجلوكوز ♠).
عندما تشنج قصبي وذمة رئوية تدخل تحت الجلد 0.5 مل من محلول 0.1٪ من ♠ سلفات الأتروبين، العضل - 1 مل من 2.5٪ محلول diprazina ♠، عن طريق الوريد - 20 مل 40٪ محلول الجلوكوز ♠ مع بريدنيزولون 60 ملغ.
تنفيذ ضخ مع حقن بالتنقيط في الوريد من 400 مل من reopolyglucin ♠ ، 400 مل من محلول كلوريد الصوديوم متساوي التوتر. القطارة إضافة 5000 وحدة العمل (ED) في حل ♠ الهيبارين ديكستران، بريدنيزولون في 10 مغ / كغ (يدار كل جرعة كسور في غضون 2 ساعة)، 2 مل من محلول 0.25٪ دروبيريدول، 1 مل من محلول 0.05٪ ابائين.
تدخل تحت الجلد 2 مل من محلول 10 ٪ من الكافيين ، 2 مل من محلول 25 ٪ من cordiamine ♠.
مواصلة تزويد الأكسجين طوال فترة العلاج.
غالباً ما يحدد المسار الحاد للصدمة التأقية الحاجة إلى مجموعة من التدابير في وحدة العناية المركزة:
علاج مضاد للاختلاج
تصحيح انتهاكات تبادل الماء بالكهرباء و KHS ؛
التنبيب أو القصبة الهوائية.
التهوية ، إلخ.
مرض المصل يتطور 6-12 أيام بعد إدخال المصل. رد فعل يتجلى محموم، حدوث pyatnistopapuleznoy من الطفح على الجلد، وتورم الأغشية المخاطية لل، العقد اللمفية.
تفاعل تأقاني مضاعف يتواصل في مرحلتين:
أولا ، تتطور صدمة الحساسية.
ثم - مرض المصل.
في علاج بعض أنواع العدوى ، كبير علاج مناعي غير محدد.وتشمل ترسانتها الغلوبولين المناعي البشري الطبيعي ، والمناعة المناعية ومضادات الاكتئاب. فهي توصف لزيادة مقاومة غير محددة من الجسم والتأثير التنظيمي على الجهاز المناعي. في علاج بعض الالتهابات الفيروسية (الأنفلونزا، والتهاب الدماغ الفيروسي، وعدوى الهربس) المستخدمة IFN المنشطات إنتاجها.
كما تستخدم هي البنتوكسيلين ♠ ، ميثيلوراسيل ♠ و البوتاسيوم الفطري ، تحفيز الكريات البيض. Splenin ♠ و apilak ♠ يتعافى من الانتعاش بعد الإصابات الشديدة.
مناعة الليفاميزول timalin ♠، ♠ T-activin والصوديوم nukleinat وبعض عديد السكاريد الشحمي (pirogenal ♠، prodigiozan ♠) المساهمة في تنظيم العمليات الخلوية البلعمة والحصانة.
من الضروري الانتباه إلى حقيقة أن المؤشرات لتحديد أدوية هذه المجموعة يتم تحديدها بواسطة مجموعة كاملة من العوامل المختلفة:
ملامح التسبب في المرض.
مدة وشدة المرض ؛
حالة العوامل غير المحددة والمحددة لحماية الجسم.
لذلك ، ينصح باستخدام العقاقير المناعية فقط في إطار التحكم المناعي الديناميكي.
علاج إمراضييهدف إلى تصحيح الاضطرابات المثبطة في الأمراض المعدية.
ترتكز أساليبه وأدواته على دراسة تفصيلية لآليات إمراضي:
التسمم.
انتهاكات تبادل الماء بالكهرباء و KHS ؛
التغييرات في الخصائص الريولوجية للدم.
دوران الأوعية الدقيقة.
حالة المناعة ، وما إلى ذلك
واحدة من العلاج إمراضي الرئيسية من الأمراض المعدية - استخدام العقاقير التي تقلل من سمية. خصائص كثافة علاج الإدمان هي الحلول الغروية - gemodez ♠، polidez ♠، reopoligljukin ♠، makrodeks Ψ، zhelatinol ♠، الزلال وكثير تدار عن طريق الوريد بجرعات عالية من 200-400 مل الآخرين. تأثير إزالة السموم وأقل وضوحا 5٪ أو 10٪ محلول الجلوكوز ♠، 0،9٪ من محلول كلوريد الصوديوم. في علاج الالتهابات المعوية الحادة، والإسهال، وإزالة السموم ويمكن تعزيز حين تعيين التسريب في الوريد وتناوله عن طريق الفم من مضادات الالتهاب غير الستيروئيدية (اندوميثاسين)، وenterosorbents (enterodeza ♠، polysorb ♠، الكربون المنشط وغيرها). في وقت واحد مع إزالة السموم لتحسين القدرة مطرح الكلى saluretiki المقررة (فوروسيميد، اسيكس ♠ آخرون).
في التهابات شديدة وتستخدم طرق إزالة السموم خارج الجسم:
غسيل الكلى.
hemosorption.
البلازما.
Tsitoferez.
الاستعدادات الضرورية لتصحيح الجفاف، والتوازن الحمضي القاعدي، واضطرابات الانسيابية والدقيق microcirculatory هي الحلول متساوي التوتر البلورانية متعدد الأيونات عن التسريب في الوريد (Trisol ♠، kvartasol ♠، laktasol Ψ وآخرون)، وحلول الجلوكوز المالحة للاستخدام عن طريق الفم (♠ rehydron، Ψ عن طريق الفم، tsitroglyukosolan Ψ ). استخدامها يقلل في نفس الوقت سمية، لأن بطلان استخدام الحلول الغروية في ظروف الجفاف. نشاط العمل متعددة الاتجاهات للجماعات وقال من المخدرات (وإزالة السموم الإماهة) potentiated مع الالتهابات المعوية الحادة prostanoids مهمة في وقت واحد الحيوي المانع (إندوميثاسين).
لمنع مظاهر ملحوظة من الالتهابات والحساسية في كثير من الأمراض المعدية (التهاب الدماغ والتهاب السحايا وعدد كريات الدم البيضاء المعدية، والحمى المالطية، مرض دودة الخنزير وآخرون.) يصف مضادات الهيستامين والستيروئيدات القشرية (بريدنيزون، ديكساميثازون، هيدروكورتيزون، وما إلى ذلك). يشار إلى العلاجات الهرمونية وخاصة في الحالات ITSH وتطوير قصور حاد الكظرية (عدوى المكورات السحائية والدفتيريا)، وكذلك في حالة صدمة الحساسية.
الأمراض المعدية، وخاصة في كثير من الأحيان معقدة الالتهابات المعوية من خلال تطوير dysbiosis (dysbiosis)، مما يسهم في الكثير من العاملين وعلى المدى الطويل، ولكن يتطلب العلاج بالمضادات الحيوية.
وقد استخدمت تصحيح dysbiosis على نطاق واسع البروبيوتيك أي الاستعدادات البكتيرية، وخفض وتنظيم الأمعاء الدقيقة (kolibakterin ♠، bifidumbakterin ♠، laktobakterin ♠، baktisubtil ♠ آخرون) والبريبايوتكس (المواد أصل غير الميكروبي).
تنظيم التحلل البروتيني، انحلال الفيبرين، التحلل العلاج إمراضي من الأمراض المعدية التي تقوم بها المعين الاستعدادات انزيم. في السنوات الأخيرة، وتستخدم على نطاق واسع التربسين، كيموتربسين، حالة الفبرين، Streptodekaza ♠، حمض ε الأمينوكابرويك، ديوكسي ريبونيوكلياز ♠ آخرون تحتل مثبطات مكان خاصة من التحلل البروتيني (contrycal ♠، trasilol ♠ والنظير منه) ويوصى في نخر الهائل حاد في الكبد (في شدة و بالطبع معقد من التهاب الكبد الفيروسي الحاد B). الحاجة إلى تصحيح إفراز الغدة الهضمية يفسر جدوى البنكرياتين Festalum ♠، panzinorma ♠، mezima ♠، pankurmena Ψ وغيرها من الاستعدادات أنزيم.
وثمة عنصر إلزامي في علاج الأمراض المعدية - الفيتامين. نقص الفيتامينات يقلل من مقاومة الجسم ويسهل تطور الاصابة، وغالبا ما يظهر زيادة السمية، وتطوير السلبية لهذا المرض والمضاعفات. الغرض المعدية الفيتامينات المرضى C و B يساهم في تطبيع عمليات التمثيل الغذائي، والحد من سمية، يكون لها تأثير إيجابي المناعية.
في الأمراض المعدية يستخدم على نطاق واسع المعالجة العرضية - التنازل عن القلب والأوعية الدموية ومضاد للتشنج المخدرات والمسكنات، خافضات الحرارة والمهدئات، المنومات، مضادات الاختلاج، وغيرها.
في التهابات شديدة وتطور المضاعفات (ITSH، متلازمة trombogemorragichesky، وذمة الدماغ والجهاز التنفسي الحادة وانهيار القلب والأوعية الدموية، والتشنجات، وفشل الكبد الحاد وARF) يبين العلاج إمراضي معقدة مكثفة مع العلاجات المذكورة أعلاه والخاصة (التهوية الميكانيكية، الأكسجين الضغط العالي ، وما إلى ذلك). غالباً ما يتم العلاج في ظروف وحدات العناية المركزة.
ووفقا للمؤشرات الفردية في الأمراض المعدية والأساليب المستخدمة من العلاج الطبيعي والعلاج بالمياه المعدنية.
بعد العديد من الأمراض المعدية أوصت الناقهين المراقبة السريرية والعلاج في المصحات.
يتميز المرض المعدية بمدى معين ومظاهر سريرية. يتم تحديد مسار ونتائج العملية المعدية من قبل عدد الكائنات الحية الدقيقة المسببة للأمراض المحاصرين في الكائنات الحية الدقيقة ، وحالة الجسم البشري ، وقابليته للميكروب ، والعوامل البيئية (البيئية) ، حيث يتفاعل الميكروب مع المضيف. في تطور العملية المعدية ، يمكن تمييز عدة فترات:
1. فترة الحضانة هي الفترة الزمنية التي انقضت منذ اللحظة التي يضرب فيها الكائن الحي الدقيق الكائن الحي قبل ظهور العلامات الإكلينيكية الأولى للمرض. هذه الفترة يمكن أن تكون مختلفة في المدة وتعتمد بشكل رئيسي على نوع الممرض. على سبيل المثال ، مع الالتهابات المعوية ، لا تمتد فترة الحضانة - من عدة ساعات إلى عدة أيام. مع الالتهابات الأخرى (الأنفلونزا ، جدري الماء ، السعال الديكي) - من عدة أسابيع إلى عدة أشهر. ولكن هناك عدوى تستمر فيها فترة الحضانة لعدة سنوات: الجذام ، عدوى فيروس نقص المناعة البشرية ، السل. في هذه الفترة ، يحدث التصاق الخلية ، وكقاعدة عامة ، لا يتم الكشف عن مسببات الأمراض. 2. الفترة البادرية - في هذه الفترة هناك استعمار للممرض على الخلايا الحساسة في الجسم. خلال هذه الفترة ، الأول
الألم (الحمى والشهية وانخفاض القدرة على العمل ، وما إلى ذلك) ، تشكل الكائنات الحية الدقيقة الإنزيمات والسموم التي تؤدي إلى تأثيرات محلية وعامة على الجسم. مع مثل هذه الأمراض مثل حمى التيفوئيد ، الجدري ، الحصبة ، الفترة البادرية مميزة جداً ومن ثم في هذه الفترة يمكن للطبيب إجراء تشخيص أولي. في هذه الفترة ، كقاعدة عامة ، لا يتم الكشف عن العامل المسبب ، باستثناء السعال الديكي والحصبة.
3. فترة المرض - في هذه الفترة هناك الضرب المكثف من مسببات المرض، ومظهر من مظاهر خصائصه الحد الأقصى الأعراض السريرية تتجلى محددة لالممرض (اصفرار الجلد في طفح جلدي مميز التهاب الكبد مع ظهور الحصبة الألمانية، الخ ...). في هذه الفترة استجابة الكائنات الحية الدقيقة وقائية ردا على الإجراءات المسببة للأمراض وكيل، ومدة هذه الفترة تختلف أيضا تبعا لنوع من الوكيل. على سبيل المثال ، داء السل ، داء البروسيلا لفترة طويلة ، عدة سنوات - يطلق عليها اسم الالتهابات المزمنة. مع معظم الإصابات ، هذه الفترة هي الأكثر العدوى. في ذروة المرض ، ينبعث شخص مريض الكثير من الميكروبات إلى البيئة. تنتهي فترة المظاهر السريرية بانتعاش أو موت المريض. يمكن أن تحدث النتائج المميتة مع مثل هذه الإصابات مثل التهاب السحايا ، والأنفلونزا ، والطاعون ، وما إلى ذلك. يمكن أن تكون درجة شدة الدورة السريرية للمرض مختلفة. قد يكون المرض شديدًا أو معتدلًا. وأحيانا يمكن أن تكون الصورة السريرية غير نمطية بشكل عام لهذه العدوى. تسمى هذه الأشكال من المرض غير نمطية ، أو تهالك. لتشخيص في هذه الحالة فإنه من الصعب ومن ثم يتم استخدام أساليب البحث الميكروبيولوجية.
4. فترة النقاهة (نقاهة) - في هذه الفترة مسببات الأمراض قتل تنمو الطبقة الغلوبولين المناعي G وA. في هذه الفترة، يمكن أن تتطور bacteriocarrier: في الجسم ويمكن تخزين المستضدات التي من شأنها أن تنتشر في الجسم لفترة طويلة. ويقترن فترة الاسترداد بانخفاض في درجة الحرارة ، واستعادة القدرة على العمل ، وزيادة الشهية. خلال هذه الفترة ، تفرز الميكروبات من جسم المريض (مع البول والبراز والبلغم). إن مدة فترة إفراز الميكروبات ليست هي نفسها بالنسبة للإصابات المختلفة. على سبيل المثال ، عندما مرض الجدري ، يتم إعفاء مرضى القرحة السيبيرية من الممرض في حالة اختفاء المظاهر السريرية للمرض. في أمراض أخرى ، تستمر هذه الفترة 2-3 أسابيع.
لا تمر العملية المعدية دائمًا بجميع المراحل ويمكن أن تنتهي في المراحل المبكرة من المرض. على سبيل المثال ، إذا تم تطعيم شخص ضد مرض ما ، فإن فترة تطور المرض قد لا تكون كذلك. في أي فترة من الأمراض المعدية ، ولكن خاصة خلال ارتفاعها ، من الممكن حدوث مضاعفات: محددة وغير محددة.
خاص - من مضاعفات المرض الناجم عن العوامل المسببة للأمراض وشدة غير عادية الناتجة عن التغيرات الوظيفية والمورفولوجية في جسم المريض (على سبيل المثال، تضخم اللوزتين مع الذبحة الصدرية العنقوديات أو الأمعاء انثقاب القرحة في حمى التيفوئيد). غير محددة - انها مضاعفات، تسببها الكائنات الحية الدقيقة من نوع آخر، عادة ما تكون انتهازية، فإنه ليس محدد لهذا المرض (على سبيل المثال، تطوير صديدي التهاب الأذن الوسطى في المرضى الذين يعانون من مرض الحصبة).
3. شيغيلا- مسببات الأمراض من الزحار الجرثومي
وفقا للتصنيف الدولي ، يتضمن جنس Shigella 4 أنواع (المجموعات الفرعية):
A.S. dysenteriae - 10 serovars؛
B. S. flexneri - 13 serovars؛
C. S. boydii - 15 serovars؛
D. س sonnei هو متجانس مصليا.
مصطلح "الزحار" كمفهوم سريري قد وجد منذ العصور القديمة. تم إعطاء اسم المرض من قبل أبقراط في القرن الخامس. BC. ه. حتى بداية القرن التاسع عشر. تحت هذا المفهوم ، تم الجمع بين جميع الأمراض المصحوبة بالإسهال.
الخصائص المورفولوجية والثقافية. لأول مرة تم تفريق الشيغيلا في عام 1919 من قبل كاستيلاني وتشالمرز سوم ، وتم تسميته باسم كيوشي شيغا ، الذي وصف نوعه النمطي.
Shigella - العصي الصغيرة (2-3 ميكرون) مع نهايات مدورة. في يتم ترتيب مسحات عشوائيا. غرام لا يتشكل النزاع ، وبعض السلالات لديها عطاء
كبسولة. ليس لديهم علماء - هم غير منقولين. اللاهوائيات الاختيارية ، درجة الحرارة opt-37 ° C ، pH -6،8- 7،2. على وسائط الإعلام الكثيفة ، فهي تشكل مستعمرات شبه صلبة وناعمة وخشنة. على وسائل الإعلام البسيطة ، تنمو بشكل جيد ، على الرغم من أن وسائل التخصيب تستخدم في الغالب للزراعة.
المقاومة. يتم الحفاظ على العوامل المسببة للدوسنتاريا البكتيرية في الماء والتربة ، في مواضيع مختلفة لمدة 10-15 يوما. درجة الحرارة 60 درجة مئوية تقتل البكتيريا لمدة 10-20 دقيقة. تحت تأثير محلول 1 ٪ من اللايسول ، تموت الشيغلة الكلورامبين بعد 30 دقيقة. هذا يدل على استقرار معين من العوامل المسببة للدوسنتاريا لعمل المطهرات.
علم الأوبئة. المصدر الوحيد للعدوى هو الشخص المريض والناقل. آلية العدوى هي البراز البرازي. يمكن أن تكون طرق النقل مختلفة ، اعتمادًا على نوع العامل الممرض ، أي: الطعام أو الماء أو الاتصال المنزلي. الزحار موجود في كل مكان ، على الرغم من أن أنواع مختلفة من الدوسينتاريا تنتشر في مناطق مختلفة من العالم. على سبيل المثال ، في S. boydii تدور في الهند ، في الولايات المتحدة الأمريكية هناك زيادة في حدوثها بسبب S. flexneri ، في روسيا - S. sonnei. في معظم الأحيان ، يتطور مرض الزحار لدى الأشخاص ذوي المناعة المنخفضة. يتم تسجيل الزحار طوال العام ، ولكن في كثير من الأحيان في موسم دافئ: يونيو-سبتمبر.
المرضية من الآفات. تدخل العوامل المسببه للدوسنتاريا الجهاز الهضمي عبر الفم ، تصل إلى الأمعاء الغليظة وتخترق خلايا الغشاء المخاطي.
إعادة إنتاجها وإصابة الخلايا المجاورة ، بسبب عامل الغازية. استنساخ الشيغيلا في الخلايا الظهارية تسبب التلف الميكانيكي لظهارة، الأمر الذي يؤدي إلى عيوب التنمية والاستجابة للالتهابات الغشاء المخاطي في العائد من خلايا الدم تحت المخاطية في التجويف. يسبب الذيفان الداخلي ، الذي يتم إطلاقه عند تدمير البكتيريا ، التسمم العام للجسم ، وزيادة التمعج المعوي ، والإسهال. الدم من تجويف الأمعاء يندرج
كال. تحت تأثير exotoxin ، هناك انتهاك لاستقلاب الماء الملح ، على جزء من الجهاز العصبي.
المظاهر السريرية. فترة حضانة الدوسنتاريا هي من 2 إلى 7 أيام. قد يكون المرض بدون أعراض أو، على العكس، من الصعب جدا: ارتفاع في درجة الحرارة (38-39 درجة مئوية)، والحمى والقشعريرة وآلام البطن والإسهال. في الشكل الحاد للدوسنتاريا ، يكون لدى الشخص من 10 إلى 25 فعلًا للتغوط يوميا المرحلة الأولية المرض. ثم ينخفض عدد التغوط ويصبح البراز بطاطا مبشورة. وهو يتألف من المخاط والدم ، وفي فترة لاحقة هناك شوائب من القيح. ولوحظت الدورة الأكثر شدة مع الزحار Grigoriev-Shiga. في بعض الأحيان يمكن أن ينتقل المرض إلى شكل مزمن. معدل الوفيات في الدوسنتاريا منخفض وهو 1٪.
يمتلك الشخص مناعة طبيعية للعدوى بالزحار ، لذلك لا تؤدي العدوى دائمًا إلى مرض.
بعد انتقال المرض هناك مناعة قصيرة الأجل قصيرة الأجل.
للوقاية من الطوارئ من الزحار في تفشي الأوبئة ، يتم استخدام البكتيريا القاتلة ، وهو يستخدم أيضا لعلاج المرحلة الأولية من المرض عند الرضع. وتشمل التدابير الوقائية تنفيذ القواعد الصحية والنظافة ومراعاة النظافة الشخصية.