الطفيليات والأمراض التي تسببها. الأمراض الناجمة عن الطفيليات والديدان الطفيلية
لا يحدث تطور اليرقات عند درجات حرارة أقل من 12 درجة مئوية ، ولكن البيض لا يموت في مثل هذه الظروف ، بحيث يمكن أن يحدث النضج في مرحلتين (خلال فترتين دافئتين). مزيد من اليرقات الحساسة والبيض ل درجة حرارة مرتفعة (مميتا تماما بالنسبة لهم درجة الحرارة أكثر من 38 درجة مئوية).
آلية العدوى مع داء الصفر هي البراز البرازية ، وهذا هو ، يحدث العدوى عندما يتم تناول البيض. في معظم الأحيان يدخلون جسم الإنسان مع الخضار والفواكه غير المغسولة ، التي توجد فيها جزيئات من التربة. في كثير من الأحيان ، تحدث العدوى مع استخدام الفراولة الحديقة ، مباشرة "من الحديقة" ، بالإضافة إلى ذلك ، الشعر على سطح الشعر يحمل بيض الديدان الطفيلية حتى عندما يتم غسلها في المياه الجارية.
مرة واحدة في لمعة الأمعاء يرقة يعيد غشاء البويضة البشرية واستخدام ثمرة انس الخاصة التي أدخلت على جدار الأمعاء. ثم اليرقة هي في الشعيرات الدموية تكفين كثيفة جميع طبقات جدار الأمعاء، ومع بدء تدفق الدم إلى الهجرة. الدم من الأمعاء تدفق قبالة الأولى في الأوعية المساريقي، وبعد ذلك في الوريد البابي والكبد، والتي سوف تقع لا محالة ويرقات الدودة. على السفن الكبدية واصلوا رحلتهم إلى الوريد الأجوف السفلي، وجمع الدم من النصف السفلي من الجسم، وتكون في النصف الأيمن من القلب، الذي يلقي بهم في الدورة الدموية الرئوية. وقعوا في شبكة كثيفة من الشعيرات الدموية في الرئتين، واليرقات إعادة به، حركة مماثلة لتلك التي أجريت في القناة الهضمية، ولكن الآن في الاتجاه الآخر: من لمعة الأوعية الدموية - في الحويصلات الهوائية في الرئتين. باستخدام ظهارة مهدبة الذي يدفع المخاط شكلت باستمرار من القصبات الهوائية (إنتاج التي معطوب جدران الشعيرات الدموية وزيادة الأسناخ) في اتجاه البلعوم الأنفي، اليرقات تندرج في البداية إلى الشعب الهوائية ثم إلى القصبة الهوائية والحنجرة وتجويف الفم. جزء منها في الهواء ويموت (اليرقات ليست مستقرة كما هو الحال البيض)، في حين أن بقية ابتلع مع اللعاب وإعادة إدخال الأمعاء، الذي تطور الى شخص بالغ ل70-75 يوما. عمر الدودة المستديرة حوالي 1 سنة، وبعد ذلك يموت وتفرز مع البراز. يمكن أن يحدث هذا المرض في السنوات القليلة القادمة، وذلك بسبب إعادة العدوى (العدوى الذاتية، عدوى) مع سوء النظافة الشخصية.
Ascarids لها تأثير مزدوج على الكائن المضيف. أولا، أي الديدان والمنتجات من وظائفها الحيوية هي المواد المسببة للحساسية قوية جدا، لذلك عند وجود أي شكل من أشكال الحساسية لا يمكن أبدا أن يستبعد وجود غزو الديدان. ما يسمى الآثار السامة للحساسية هي في المقام الأول في تشكيل تتسرب الحمضة (احتقان في أنسجة الحمضات، والتي هي علامة على وجود حساسية) في المناطق المتضررة من جدار الأمعاء، وكذلك في جدران الشعيرات الدموية في الرئة، ثم مظاهر الحساسية تصبح أكثر عمومية وتحدث في الأجهزة والأنظمة الأخرى . بالإضافة إلى آثار الحساسية ويرقات بسبب قدرتها على الحركة وتوافر تشكيل فائقي خاص من خلالها اختراق جدار الامعاء والشعيرات الدموية، وتوفير أضرار ميكانيكية بحتة. وهكذا، وهذا يتوقف على عدد من اليرقات بدء الهجرة، أو تردد من إعادة العدوى في الرئتين وجدار الأمعاء ويمكن ملاحظة نتيجة لنزيف الأوعية الدموية انتهاك النزاهة.
هذه دورة الحياة مع الهجرة مميزة وتوطين لاحق من اليرقات في لوحظ الأمعاء بشكل متكرر، ولكن، ليست فريدة من نوعها. جنبا إلى جنب مع تدفق الدم ، يمكن أن تستمر اليرقات في الكبد والبنكرياس وعضلة القلب وأنسجة الرئة. سقوط اليرقات الأول في الكبد في 8 ساعات بعد دخول الجسم، وسجلت أعلى عدد في أنسجة الكبد في اليوم الرابع، فإنها تظهر في الرئتين خلال اليوم الأول، وتراكم لمدة أسبوع. في مختلف اضطرابات الدورة الدموية يمكن أن اليرقات تلقى في الوريد الأجوف العلوي، وجمع الدم من أطرافه العلوية والرأس والعنق. الأوردة من الرأس والرقبة ليست عقبة لهم ، لأنه ، على عكس الأوردة السفلى من الجسم ، ليس لديهم صمامات. وبالتالي، قد تكون اليرقات في الجيوب الأنفية، الغدد اللعابية، والدماغ، وغيرها.
في الفترة الأولى من الهجرة لا تستخدم (أول 4-5 أيام) اليرقات لتزويد أنسجة المضيف، كما لديهم العرض الخاصة بهم من العناصر الغذائية، وتبدأ بعد ذلك لتتغذى على دمه. كمية الدم المفقود يمكن أن تصل إلى 0.5 L بين عشية وضحاها في الاستعمار كبير (اليرقات تعافى تقريبا نفس كمية الطعام وظائفها الحيوية، في بعض الأحيان ذرف خلال الهجرة الخاصة به).
ويعتقد أن الدودة يمكن أن تخترق الأجهزة والأنسجة الأخرى، ليس فقط في مرحلة اليرقات، ولكن يجري أيضا الأفراد البالغين، مما يسهم في الحراك العالية (ثبتت الإسكارس في الأمعاء، مما دفع نهايات مدببة في الجدار كما الدعامات). ويمكن ان تتحرك من خلال امتداد الأمعاء، في تجويف المعدة والمريء والبلعوم، ومن هناك إلى الجيوب الأنفية والجهاز التنفسي. تتراكم في مختلف الأجهزة، وكيل قد تتداخل مع تدفق طبيعي للسوائل بيولوجية: الصفراء - مع التعريب في القنوات الصفراوية، وعصير البنكرياس - في البنكرياس، اللعاب - الغدد اللعابية. ascarids متشابكة في لمعة الأمعاء يمكن أن تعيق مرور البراز، مما تسبب في حالات بطء حركة الامعاء الميكانيكية، والتي تفاقمت بسبب منتجات الأيض الخاصة التي تؤثر على النشاط الحركي للجدار الأمعاء.
بالإضافة إلى التأثير المباشر على جسم المريض ، فإن ascarids تخلق ظروفًا مواتية في مناطق توطينهم للعدوى الثانوية وتطور المضاعفات.
خلال هذا المرض لاحظت ميزة واحدة. على ما يبدو، على الدودة تنتج نوع من الحصانة، لأن الكثير أقل وضوحا عند إعادة العدوى من أعراض المرض والتغيرات في الأجهزة. وهناك أيضا أدلة على أن البؤر كبير من داء الصفر في ربع المرضى الذين كانوا في السابق سوء، يتم إرساء المرض في مرحلة مبكرة، فمن الممكن أيضا لشرح تكوين مناعة ضد الديدان الطفيلية.
مسار المرض
في مرحلة الهجرة ، عادة ما تكون أعراض المرض قليلة. في بعض الحالات، ويبدأ المرض مع ضعف شديد، والشعور بالضيق، قد تظهر جافة أو مع كمية صغيرة من السعال نخامة المخاطية (في مضاعفات في وقت مبكر من البلغم العدوى الثانوية قد الحصول على اللون الأخضر والأصفر). في بعض الأحيان ، بسبب نزيف في أنسجة الرئة من الأوعية التالفة ، يصبح البلغم برتقالي. يتم التعبير عن تفاعل درجة حرارة الجسم أيضًا قليلاً ، ونادرًا ما ترتفع درجة حرارة الجسم إلى 38 درجة مئوية. علامة مميزة هي رد فعل تحسسي من الجسم ، يتجلى على شكل شرى و فقاعات صغيرة مملوءة بسائل شفاف على الجلد.
في علم الأشعة السينية يتم تعريف علم الأمراض في الرئتين في وقت مبكر من يوم واحد بعد المرض ، في كثير من الأحيان في يوم 5-7. وبالتالي تتسرب على تصوير شعاعي للصدر لاحظ (التكثيف) من مختلف الأشكال دون التعريب الدقيق للكلمة، عدد هم أيضا متنوعة: تحدث تتسرب واحدة كما وكذلك متعددة. حواف تتسرب غامضة، غامض، لكنها تصبح ناعمة، امسح وجود انخماص (الرئة جزء النوم). لوحظ نمط مماثل في غضون 2-3 أسابيع. احتمال ظهور التسلل بعد الشفاء التام بوصفها مظهرا من مظاهر الحساسية. يمكن ملاحظة "حالات الانتكاس" المماثلة لعدة أشهر.
في اختبار الدم المحيطي في زيادة عدد الكريات البيضاء في وقت مبكر وزيادة ESR نادرة. والأكثر تميزا من عدوى الديدان الطفيلية فرط الحمضات (زيادة في عدد الحمضات)، والذي يظهر، وكقاعدة عامة، جنبا إلى جنب مع ظهور أشعة X تتسرب في أنسجة الرئة، على الأقل - وفيما بعد أنهم أبدا تقريبا لهم. يمكن أن يصل عدد الحمضات إلى 60-80. مع غزو كبير جدا ، يمكن أن يحدث بالفعل فقر الدم المعتدل في مرحلة الهجرة.
المرحلة المتأخرة من المرض يمكن أن تحدث أيضا بدون المظاهر السريريةولكن معظم المرضى لا يزال يشكو من الضعف، والتعب، وفقدان الشهية (على الأقل - لزيادته)، والغثيان، والتقيؤ، وآلام في منطقة السرة، مع تقلصات متكررة. تقريبا الفضائية إلزامية الديدان الطفيلية هو اضطراب في الكرسي، وغالبا ما تكون على قدم المساواة تنشأ كما الإمساك أو الإسهال، والتداخل بهم.
منتجات النشاط الحيوي تمارس تأثيرا ساما على الكائن المضيف. المرضى غالبا ما يشكون من الصداع غير معقولة، والدوخة، واضطرابات النوم (اضطرابات النوم بالإضافة إلى الكوابيس المرحلة تحدث). وهناك أيضا الضرر أكثر خطورة على الجهاز العصبي: نوبات هستيرية، والتشنجات صرعي (يجب أن نتذكر أيضا أن نوبات الصرع أكثر تواترا في المرضى الذين يعانون من الصرع يمكن أيضا أن يكون سبب غزو الديدان). أثناء المرض قد يحدث رهاب الضوء، استجابة الحدقة مختلفة للضوء، وهلم جرا. D. يتم شرح جميع التغييرات في الجهاز العصبي من خلال انخفاض عتبة استثارة مختلف مناطق الدماغ حساسة للآثار سامة. أحيانا هناك تغييرات في نظام القلب والأوعية الدموية في شكل انخفاض ضغط الدم وزيادة رد الفعل في معدل ضربات القلب.
بسبب فقدان الدم الكبير الذي يتغذى أسكارس في الطور المعوي ، غالباً ما يتم تحديد فقر الدم المعتدل في تحليل الدم المحيطي. فرط الحمضات خلال هذه الفترة غير مهم وقد يكون غائباً.
المضاعفات
انسداد معوي خطير بسبب موقع انسداد تجويف يزيد من الضغط داخل القولون، مما أدى إلى ما بعد الجراحة يمكن أن تمزق طبقات في الأمعاء. مع ركود طويل الأمد من محتويات الأمعاء يحدث التهاب جدار الامعاء الانضمام إلى عدوى ثانوية، ويحدث أيضا استيعاب من محتويات الأمعاء إلى تطوير التسمم مقطوع. في الحالات القصوى ، يمكن أن تتعقد هذه الحالة عن طريق التهاب الصفاق.
في كثير من الأحيان عندما تتأثر القنوات الصفراوية ، لوحظ التقيؤ. في كتل القيء ، من الممكن في بعض الأحيان اكتشاف الديدان البالغة وبيضها.
يرتبط البنكرياس ارتباطًا وثيقًا بالكبد كما يحدث في الغالب أيضًا. ومن خصائص الضرر أنه عندما يتم حظر القناة ، ليس فقط الألم واضطرابات الجهاز الهضمي ، ولكن أيضًا تغيرات الغدد الصماء. مع انسداد لفترة طويلة ، يتضرر جزء الغدة المسؤولة عن إنتاج الأنسولين. كقاعدة عامة ، لا توجد عواقب وخيمة على الشخص السليم قبل هذا الشخص ، في المرضى الذين يعانون من داء السكري هناك ديناميات سلبية للمرض.
أقل بكثير ملحوظ هو توطين آخر من ascarids: الأجهزة البولي التناسلي ، الأذن الوسطى ، أنبوب Eustachian ، السليلوز التامور ، الدماغ. التغييرات في هذه الأجهزة أكثر وضوحا بسبب تعلق العدوى البكتيرية.
بشكل عام ، وبسبب التأثير السام - التحسسي ، فإن ascarids تغير الحالة المناعية للكائن الحي ، تثقل مجرى الأمراض المعدية والجسدية المختلفة.
التشخيص
في المرحلة الأولى من تشخيص الأمراض استنادا إلى بيانات من دراسات أشعة X، حيث يمكن للضوء أن ينظر تتسرب، وكذلك استنادا إلى البيانات المختبرية (فرط الحمضات قد فقر الدم الخفيف، زيادة عدد الكريات البيضاء طفيفة وزيادة ESR)، وبطبيعة الحال، على أساس الأعراض، إذا كان موجودا ( المظاهر الخارجية للمرض لا تلعب دورا رئيسيا ، لأنها ليست محددة بدقة ل ascariasis). على rentgenogram ، لا تتسرب الارتشاح أيضا أي ميزات مميزة. يمكن ملاحظة صورة مماثلة مع عدد من الأمراض الأخرى: السل والالتهاب الرئوي والتورم.
من السمات المميزة للتسلل مع داء الصفر هو اختفاء نسبيًا وخفيًا نسبيًا. في هذه المرحلة طريقة موثوقة بما فيه الكفاية - تحديد يرقة الاسكاريس في البلغم والأساليب المصلية (تحديد الأجسام المضادة في دم المريض ضد ascarids).
في المرحلة المعوية من المرض ، يمكن إجراء التشخيص على أساس تحليل البراز لبيض أسكاريس. هذه الطريقة نتيجة إيجابية لا يشكك في التشخيص ، في حين أنها رخيصة جدا ويمكن استخدامها كاختبار الفحص للكشف عن الحالات النشطة في عينة كبيرة من السكان.
البيض يمكن أن يتم الكشف عن ومحتويات الاثني عشر، الذي هو علامة على يقين من العثور على الديدان في القنوات الصفراوية أو قناة البنكرياس، والبيض لا يزال يتحرك فقط في اتجاه المستقيم مع محتويات الأمعاء.
في بعض الأحيان ، يمكن العثور على ascarids في الأمعاء باستخدام التصوير الشعاعي. على الشاشة ، سيبدو الأفراد البالغين مثل شرائط ضوئية على خلفية كتلة تباين الأشعة السينية من كبريتات الباريوم.
في مرحلة هجرة اليرقات ، يتم تنفيذ العلاج المضاد للحساسية. تحقيقا لهذه الغاية ، عين ، فضلا عن كلوريد الكالسيوم وغلوكونات الكالسيوم. يتم طرد الأفراد البالغين من الأمعاء مع piperazine ، levamisole ، combatrin وعقاقير مماثلة (vermox ، بيرانتل). يستخدم الأكسجين، وعادة في المستشفى منذ إدخال الأوكسجين إلى المعدة من خلال أنبوب رفيع - على الإجراءات الطبية المعقدة بدلا من أن تشكل خطرا على أداء في المنزل. يتم إدخال الأكسجين على معدة فارغة (أو 3-4 ساعات بعد الإفطار) لمدة 2-3 أيام متتالية. خلال جلسة واحدة ، يتم حقن ما يصل إلى 1500 مل من الأكسجين في الجسم ، وبعد ذلك لا يجب على المريض الخروج من السرير لمدة ساعتين.
هناك طريقة أسهل للعلاج بالأكسجين ، وهي تحضير كوكتيلات الأكسجين. يستخدم هذا الأسلوب خزانات خاصة مليئة الأكسجين، مع أنبوب طويل، واحدة من نهاية التي خفضت إلى حل خاص (يمكن إعدادها على أساس أي شراب - حليب، عصير، وبالتالي فمن الضروري إضافة مسحوق الموردة ويقلب جيدا الحل الناتج). عندما تضغط على غلاف الأكسجين الموجود تحت الضغط يدخل المحلول ويشكل رغوة كثيفة غنية بالأكسجين ، والتي يجب استهلاكها في الداخل. لا يتطلب إجراء هذه الطريقة في العلاج بالأكسجين وجود أفراد طبيين ، ويمكن استخدامه في العلاج في العيادات الخارجية في المنزل.
منع
الدور الرئيسي في الوقاية من المرض هو مراعاة قواعد النظافة الشخصية: غسل اليدين قبل وجبات الطعام ، والغسيل الشامل والخضار والفاكهة الممتازة. من أجل منع داء الديدان الطفيلية ، يتم اتخاذ تدابير لتنقية التربة من قطع الأراضي والحدائق من التلوث بالبراز. طريقة سهلة الوصول لتشخيص داء الصفر هي تحليل البراز لبيض الديدان - يسمح لكشف المريض في الوقت المناسب (عن طريق الوصول إلى جزء كبير من السكان) وبالتالي منع انتشار الإصابة.
الفصل 2. العدوى بالديدان ذات النطاقات (Diphyllobotriosis)
كل جزء له هيكل معقد نوعًا ما ، سواء النظام الجنسي الذكري أو الأنثى. داخل كل جزء ، يتطور عدد من الخصيات الدائرية سراً إلى الأسهر ، الذي يفتح على سطح البطن بالقرب من الهامش الأمامي. يقع المبيضان في القطب الآخر من الجزء ولها شكل ذو شقين. يتم طي الرحم الأنبوبي داخل الجزء في شكل حلقات تركز في المركز ، ويمر بسلاسة في المهبل ، الذي يمتد على طول الخط الأوسط ويفتح مباشرة بجوار فتحة الأعضاء التناسلية الذكرية.
يمكن أن يتم تسميد المفصل بثلاث طرق مختلفة: طبقًا لنوع الإخصاب الذاتي ، وإخصاب عدد من أجزاء داء الديدان الطفيلية ، وتسميد أجزاء مختلفة من الأفراد.
يتجمد لومن الرحم في الشريط العريض باستمرار ، لذلك لا يوجد تراكم للبيض فيه. عندما ينضج البيض ، يتم إطلاقها في تجويف الأمعاء ويتم إطلاق المحتوى السلبي مع محتويات الأمعاء في البيئة. وهكذا ، يمكن إطلاق ما يصل إلى 2 مليون بيضة من فرد واحد في اليوم.
إن بيض الشريط العريض كبير إلى حد ما ، وله شكل مماثل لبيضة الدجاج. اللون الرمادي - الأصفر. على الغلاف المزدوج الطبقات على جانب واحد ، يمكن للمرء أن يلاحظ الغطاء ، على الجانب الآخر - درنة صغيرة. يتكون البيض من خلايا صفار تحتوي على حبيبات كبيرة من العناصر الغذائية.
دورة الحياة
تشمل المضيفين الثاني الدودة الشريطية واسع مختلف الأسماك المفترسة (الداب، جثم، رمح، وثعبان البحر ر. س) أي استيعاب القشريات الملوثة. مجدافيات في الجهاز الهضمي لهضم وprocercoids الأسماك هم في تجويف الأمعاء. في المستقبل، ويخترق من السنانير في جدار الأمعاء والبدء في هجرتهم إلى مختلف أجهزة وأنسجة الأسماك (العضلات والكبد والخياشيم، والبيض، وما إلى ذلك)، أين لمدة 4-5 أسابيع النامية في مرحلة اليرقات الماضية - plerocercoids. Plerocercoids نهاية تطورها يصل حجم 1-3 سم (وأحيانا تصل إلى 5 سم)، وهناك بعض أوجه التشابه مع العينات الكبار الدودة الشريطية واسعة، على الواجهة الأمامية واثنين من فتحات مثل شق - bothria. Plerocercoids قادرة على مواصلة نموها في الجسم المضيف النهائي، ولكن دورة حياة الديدان الطفيلية قد يكون قليلا أكثر تعقيدا. وهكذا، في امتصاص الأسماك الملوثة الأخرى plerocercoids الأسماك المفترسة قد تبقى فيها في شكل معدلة، والإبقاء على العدوى الخاصة بها.
عندما يكون الشخص أو الحيوانات آكلة اللحوم (الكلاب والقطط، والأختام والفظ، وهلم جرا. D.)، والتي هي لالشريطية المضيف النهائي واسع، وتناول الطعام اللحوم النيئة plerocercoids الأسماك التي تنتشر فيها مقاومة للالبيئة الحامضية للمعدة، والحصول على الجزء العلوي الأمعاء الدقيقة، حيث مع مساعدة من بوتريا نعلق على الغشاء المخاطي في الأمعاء وبعد 2-4 أسابيع تتحول إلى الكبار الكبار.
آلية تطوير المرض
تهيج مستمر من الغشاء المخاطي في الأمعاء يؤدي إلى تشكيل تأثير منعكس على الأجهزة والأنظمة الأخرى ، في المقام الأول على الأجهزة الجهاز الهضمي. الآثار المرضية على الأجهزة الأخرى ويرجع ذلك إلى إعادة توزيع الدم، فضلا عن التغيرات في النشاط الوظيفي الخاصة بهم.
يمتص الدودة الشريطية واسعة أيضا واردة مع فيتامين B الغذاء 12 نقص الذي يؤدي إلى تطوير فقر الدم الضخم الأرومات الشديد. تتفاقم حالة نقص الفيتامينات بتأثير مرضي شائع يقلل من قدرة امتصاص الأمعاء.
السريرية الحالية
في ظل ظروف معينة ، يمكن أن يحدث الغزو دون أي مظاهر (بالطبع بدون أعراض). في هذه الحالة، إذا تم تعيين هذا المرض من خلال الكشف في البراز من الديدان الطفيلية أجزاء جسم الإنسان الذي صدر في شكل شريط، ووجود بعض الأعراض الغير معلنة (ألم في البطن، البراز ضعف، والغثيان، وما إلى ذلك).
في حالة وجود تدفق نموذجي من الشكاوى الرئيسية لمرضى ترتبط اضطرابات في الجهاز الهضمي، الجهاز العصبي، والمكونة للدم. الأكثر شيوعا هي شكاوى من ضعف الشهية والغثيان والقيء وآلام البطن والبراز ضعف (كما نحو زيادة تواتر والإمساك)، وانخفاض القدرة على العمل، والتعب، والأحاسيس طعم غير سارة على الغذاء المعتاد، حدوث تنمل (اضطراب حساسية، وهو ما يمثل على سبيل المثال ، ظهور ألم بسيط في غياب التحفيز الخارجي). وثمة سمة مشتركة لهذا المرض هو الطفح الجلدي التحسسي (الشرى)، والتي يمكن أن تكون مترجمة على حد سواء على السطوح الباسطة من الأطراف والوجه وبعض أجزاء الجسم، وتعميمها في جميع أنحاء سطح الجسم. في الحالات الشديدة ، لوحظ نوبات صرعية.
التغيرات المرضية في الجهاز العصبي تجلى ظهور خدر، دغدغة، تنمل، واضطرابات حساسية من بعض المناطق من الجلد. مع الآفة العميقة ، قد تضعف المشية.
حوالي احظ كل حالة الثامن داء العوساء التنمية في فقر الدم 12-نادرة، والذي يظهر زيادة الضعف، التعب، النعاس، حدوث دوري الدوخة ، والخفقان ، والضوضاء في الأذنين ، والسواد في العينين عند تدوير الرأس. في الفحص الخارجي لمثل هؤلاء المرضى يكون الجلد شاحبا وانتفاخ في الوجه، وكذلك تورم خفيف في الأطراف السفلية. ولعل ظهور هذه الأمراض كما التهاب اللسان غونتر، يرافقه تغيرات التهابية في اللغة بوصفها البقع والشقوق المؤلمة للغاية، بورجوندي الأحمر - أحد أعراض لغة "المبسترة". هذه التغييرات تهدأ تدريجيا، يتم تخفيض البراعم، وهناك ضمور واللسان يصبح أملس والتوت - من أعراض لغة "دهان". يعاني المرضى من انتفاخ البطن (الانتفاخ) والإسهال. يمكن أن يكون الكبد والطحال متضخمين قليلاً. في كثير من الأحيان هناك انخفاض في حموضة عصير المعدة.
التغييرات في نظام الدم هي سمة مميزة. في اختبارات الدم ، ويوجه الانتباه إلى وجود خلايا الدم الحمراء المعدلة في الأوعية الطرفية. بما أن فيتامين ب 12 متورط في تكوين جدار الخلية من كريات الدم الحمراء ، فإن هذا الأخير يكتسب أبعادًا ضخمة وتدخل أبعادًا غير ناضجة إلى مجرى الدم. في مثل هذه الكريات الحمر ، تكون كمية الهيموجلوبين أعلى بكثير من الخلايا الطبيعية ، ولكن يتم تقليلها ، والتي تحدد عيادة الأنيميا. شدة الأعراض المرتبطة B فقر الدم 12-نادرة، لا يتوقف فقط على شدة الإصابة، ولكن أيضا من حالة السابقة للمريض (وجود نزيف أو الأمراض المزمنة التي تؤثر على الجهاز الدم) وكذلك فائدة السلطة.
بالإضافة إلى تغيير رابط كرات الدم الحمراء الدم، لdiphyllobothriosis تتميز كميات مخفضة من الكريات البيضاء والصفائح الدموية، ومعدل الترسيب (ESR) هو تسارع إلى حد ما.
التشخيص
من المهم أيضا في حالة تشخيص فقر الدم 12-deficient للبحث بنشاط عن diphyllobothriasis في المريض.
علاج diphyllobothriasis ، يرافقه متلازمة فقر الدم ، ينطوي على نقل حلول استبدال الدم والعلاج فيتامين عقلاني.
تعيين fenasal داخليا في جرعات يومية التالية: الأطفال الذين تتراوح أعمارهم بين 2 - 0.5 غرام (2 حبة)، 2-5 سنوات - 1 جم (4 أقراص)، 5-12 سنة - 1.5 غرام (6 أقراص) أكثر من 12 سنة - 2-3 غرام (8-12 حبة).
منع
يتم تحقيق الوقاية الفعالة من الأمراض من خلال التأثير على كل من مصدر الغزو وآلية انتقاله. لتحييد مصدر العدوى هو ضروري في أقرب وقت ممكن لتحديد الحالات، لإجراء البحث النشط عن المرضى الذين يعانون من شكل الكامنة في داء العوساء المراكز، لإجراء العلاج الكامل والسليم لجميع المصابة، وتطهير البراز المخصصة ل، وأيضا لتوفير الفحوص الطبية استردادها.
عمليات تفتيش منتظمة ليكون الأشخاص داء العوساوات وجود مؤشرات إكلينيكية (الضعف المزمن، وانخفاض القدرات والأعراض الأخرى التي تعمل وتشخيصها في وجود 12 فقر الدم -defitsirovannoy). أيضا ، الصيادين في فصلي الخريف والربيع وفرق الزورق النهر قبل وبعد الملاحة تخضع لمسح منتظم. وبالإضافة إلى ذلك، ممنهجا على داء العوساوات المحتجزين في أماكن لإنشاء خزانات جديدة، وكذلك في المجتمعات حيث تم القضاء على وباء لهذا المرض في وقت سابق. ينبغي أن داء العوساء بؤر أيضا تنفيذ الأنشطة التي تهدف إلى مصادر إضافية من الإصابة: التخلص من غزو القطط والكلاب وغيرها من الحيوانات.
أنشطة تهدف إلى آلية انتقال، هي لمنع البيض الديدان الطفيلية من دخول المياه السطحية، والتي ينبغي أن تولي اهتماما خاصا للسيطرة على نزول مياه الصرف الصحي في مناطق مختلفة، مياه الصرف الصحي من مختلف المحاكم، فضلا عن حالة صحية وصحية من أماكن الترفيه من الناس الذين هم في جميع أنحاء الأجسام المائية (الشواطئ ، الشواطئ القريبة من أماكن إقامة الناس ، قرى العطلات). بالإضافة إلى ذلك ، من الضروري الالتزام الصارم بجميع القواعد واللوائح الخاصة بإعداد المنتجات السمكية وتخزينها وتوزيعها.
لضمان تدمير يرقات شريط عريض ، ينبغي مراعاة التوصيات التالية. يجب أن تكون لحوم البقر واللحوم، وكذلك الأسماك الصغيرة والمفروم قطعة من زريعة الأسماك الكبيرة 15-20 دقيقة على الأقل، وسمكة كبيرة في مساحات كبيرة - 30-40 دقيقة على الأقل. عندما تملح الأسماك في محلول ملحي قوي ، يموت الجسيمات اللويحية بعد 8-10 أيام. كما يتم تجميد الأسماك بكفاءة إلى الحالة الصلبة.
ولمنع التلوث المحتمل ، ينبغي إرسال الصرف الصحي إلى السكان من السكان المتوطين والمعرضين لخطر شديد.
الفصل 3. انتقال الترينيلز (ترياكينيليس)
يمكن أن تكون العوامل المسببة للمرض أربعة أنواع من التريشينيلا: T. spiralis، T. native، T. nelsoni and T. pseudospiralis،التي تنتمي إلى فئة من الديدان الخيطية (الدودة المدورة). غالباً ما يتم عزل النوعين الأولين من الناس في روسيا.
مرض دودة الخنزير تتميز بوجود بؤر الطبيعي للمرض، حيث المصدر الأكثر شيوعا للعدوى هي حيوانات آكلة اللحوم (على الأقل - القوارض وpinnipedes) وبؤر anthropurgic حيث يتم انتقال العوامل الممرضة من قبل الحيوانات الأليفة والحيوانات (الكلاب والخنازير والفئران، الخ ...).
المظاهر السريرية
علامات مميزة للمرض هي زيادة درجة حرارة الجسم ، وتورم في الوجه والرقبة ، وآلام في العضلات والطفح الجلدي ، وزيادة في عدد الحمضات في الدم المحيطي.
في بعض الأحيان ، في حالة كثافة غير ذات شأن من الغزو ، يمكن إخفاء المرض ، دون أعراض. المظهر الوحيد للعدوى في هذه الحالة سيكون زيادة في الحمضات الدم.
يختلف مسار مرض دودة الخنزير في مدته وشدته ونتائجه. في هذا الصدد ، التصنيف الأكثر شيوعًا للمرض هو التقسيم إلى أربعة أشكال من الغزو: غير واضحة ، معتدلة ، معتدلة وشديدة.
يحدث مرض دودة الخنزير في عدة فترات (أو مراحل):
I - فترة الكامنة (الحضانة) ؛
الثاني - فترة المظاهر الحادة.
ثالثا - فترة المضاعفات
رابعا - فترة النقاهة والانتكاسات.
الفترة الكامنة في معظم الحالات هي 10-25 يوما. وتعتمد فترة الحضانة أيضًا على شدة الغزو ، وبالتالي على شدة المرض: أثقل تدفق المياه ، وأقصر فترة ، والعكس بالعكس. وبالتالي ، يمكن تخفيض مدته إلى أسبوع أو أقل (مع مسار خبيث بشكل خاص - حتى 1-3 أيام).
في الدورة اللاعرضية للمرض ، يمكن أن تستمر الفترة الكامنة حتى 4-5 أسابيع. يصعب للغاية تشخيص وجود شكل مشابه من مرض دودة الخنزير ، والذي لا يحدث بدون علامات واضحة للغزو. في هذه الحالة ، سيتم ملاحظة أعراض غير محددة فقط: زيادة طفيفة في درجة حرارة الجسم ، ألم غير مقصود في العضلات ، وتورم في الوجه ، والشعور العام بالضيق. إذا قمت بإجراء اختبار الدم خلال هذه الفترة ، يمكنك العثور على زيادة في عدد الحمضات (فرط الحمضات) ، والتي يمكن أن تستمر لفترة طويلة ، تختفي الأعراض المتبقية في وقت لا يتجاوز الأسبوع الأول.
لوحظ هذا المرض اللاعرضي للمرض في 20-30 ٪ من حالات مرض دودة الخنزير في تفشي المرض.
مع دورة سهلة للمرض ، يمكن أن تكون فترة الحضانة طويلة جدا ، وكقاعدة عامة ، من 4 إلى 5 أسابيع. ومع ذلك ، في هذه الحالة يبدأ المرض بشكل حاد. المظاهر الأولى للإصابة هي زيادة في درجة حرارة الجسم إلى 38-39 درجة مئوية ، والضعف ، والصداع. الحرارة قصيرة وتنخفض بسرعة إلى 37-37.5 درجة مئوية ، وتبقى على هذه الأرقام لمدة أسبوع. أكثر وضوحا هي المظاهر التالية للمرض: انتفاخ الوجه ، والألم في الساق ، وأسفل الظهر ومجموعات العضلات الأخرى. مستوى الحمضات في الدم المحيطي هو 10-20 ٪.
تستمر الأعراض الرئيسية لمدة 1-2 أسابيع ، تبقى كمية الحمضات في الدم مستوى عال 1-3 أشهر.
يبدأ المرض بارتفاع حاد في درجة حرارة الجسم إلى 39-40 درجة مئوية. في هذه الأرقام يتم الاحتفاظ درجة الحرارة داخل بضع ساعات فقط في وقت لاحق انها ينزل إلى 38-38،5 درجة مئوية، وابتداء من الأسبوع الثاني يصبح أعلى قليلا من المعتاد (داخل 37-37،5 درجة مئوية). تستمر الحالة الحموية بألم شديد في العضلات.
الانتفاخ في الوجه هو وذمة أكثر وضوحا تظهر على الرقبة، وغالبا ما انضم التهاب الملتحمة الذي تمزق، الضياء، وم. P. على الآفات الجلدية والمخاطية تظهر مشاعر واضح من الرماد في العيون في مختلف الأحجام والأشكال (ويرجع ذلك إلى الحساسية مظهرهم).
في 30 ٪ من الحالات ، يرافق مرض دودة الخنزير ظهور أمراض من النظام الرئوي - الرئوي. انتصر في هذه الحالة قد يكون له موقع آخر (بدءا من التهاب مجرى الهواء العلوي - التهاب البلعوم، القصبات - وتنتهي الجنب وذات الرئة). من الصعب تحديد الموقع الدقيق للعملية المرضية بسبب حقيقة أن عمليات الارتشاح المكتشفة بفحص الأشعة السينية يمكن أن تغير موقعها.
في بداية المرض مع زيادة في درجة حرارة الجسم عن طريق الكشف عن هزيمة نظام القلب والأوعية الدموية، والذي تجلى من خلال زيادة في معدل ضربات القلب، نغمات القلب لا صوت لهم من المعتاد عند الاستماع إلى القلب. عند إجراء دراسة تخطيط كهربية القلب (ECG) ، من الممكن اكتشاف اضطرابات في عمليات التمثيل الغذائي في عضلة القلب. مع مجهود بدني ، يعاني المرضى من الشعور بالخفقان وضيق التنفس.
في بعض المرضى (20-25 ٪ من جميع حالات مرض دودة الخنزير) ، وهناك علامات على آفات في الجهاز الهضمي ، والتي هي ذات طبيعة وظيفية. ويمكن أن يرافق الإصابة من خلال آلام في البطن، وانتهاك للكرسي (في كثير من الأحيان - الإسهال، ولكن قد يكون هناك الإمساك)، الغثيان والقيء.
يمكن أن يخضع التأثير المرضي لنظام المناعة ، والذي غالبا ما يوجد في الأطفال. يمكن للمرضى جس تضخم العقد اللمفاوية على الموجات فوق الصوتية (US) البطن الكشف عن تضخم الطحال.
يصل المرض إلى الحد الأقصى في نهاية الأسبوع الأول. انتعاش يقام في الأسبوع 3-4th، ولكن بعض الأعراض (ألم في العضلات، والضعف، والتعب) يمكن أن يقيم شهرين آخرين، وسيتم الاحتفال الزيادة في عدد الحمضات في الدم المحيطي وبعد ذلك. إذا تم استخدام هرمونات الجلوكوكورتيكويد في علاج داء الشعريات ، تتوقف المظاهر الحادة بسرعة ، لكن فترة الانتعاش تتأخر في بعض الأحيان حتى تصل إلى 6 أشهر.
مع غزو كبير ، وكذلك في حالة كائن حي ضعيف في البداية ، قد يتطور شكل حاد من مرض دودة الخنزير. تواتر حدوث تيار حاد هو 10-30 ٪ من الحالات داخل الفاشيات. يتم تقليل الفترة الكامنة إلى 7-10 أيام ، نادرًا (في الحالات الشديدة) - حتى 1-3 أيام.
غالبا ما يحاكي ظهور المرض أمراض أخرى (عدوى فيروسية تنفسية حادة ، تسمم ، حمى التيفوئيد ، إلخ). يتم التعبير عن جميع أعراض المرض بشكل كبير. درجة حرارة الجسم ، خلال الأيام الأولى التي تصل إلى 40-41 درجة مئوية ، تستمر من 2-3 أسابيع. على خلفية وذمة شديدة، وأعراض آلام في العضلات من الجهاز العصبي: الأرق، والصداع الشديد، وعلى ضوء الصلابة والانفعالات.
تصبح آلام العضلات شديدة للغاية ، فهي تنتشر تدريجياً من عضلة الساق والعضلات إلى عضلات الظهر ، والأطراف العلوية ، وتصبح منتشرة. يمكن أن يكون الإصرار قويا لدرجة أن المريض لا يستطيع في بعض الأحيان أن يتحرك. من الممكن تطوير تقلص مستقر ، مما يؤدي إلى شلل كامل للمريض.
وذمة معممة. بعد انتفاخ الوجه والرقبة ، يظهر التورم بسرعة على الجذع والأطراف ، ثم ينتشر إلى السليلوز. الأعضاء الداخلية، الجهاز العصبي ، الذي يمكن أن يسبب اضطرابات وظيفية من الجهاز العصبي المركزي ، والرؤية والأجهزة الأخرى.
مظهر من مظاهر الحساسية لغزو هو حدوث الطفح الجلدي كما احمرار المناطق مع فقاعات مملوءة بسائل شفاف، والتي قد تتجمع في فقاعات أكبر. تظهر عناصر الطفح الجلدي أولاً على الأسطح الباسطة للأطراف والوجه ، منتشرة تدريجيًا على الجذع. في الحالات الشديدة ، مع اضطراب التخثر ، قد تكتسب الطفح الجلدي شخصية نزفية ، والتي يتجلى فيها ظهور العديد من النزيفات الصغيرة.
في الحالات الشديدة ، يؤثر علم الأمراض على جميع أعضاء وأنظمة الكائنات الحية الغازية.
هزيمة نظام القلب والأوعية الدموية هو رفيق دائم للغزو الشديد. لزيادة معدل ضربات القلب ونبرة قلبية ، يتم إرفاق العديد من التشوهات في معدل ضربات القلب ، علامات قصور القلب. يظهر ECG علامات تجويع الأوكسجين في عضلة القلب.
على جزء من الجهاز التنفسي ، يمكن الكشف عن التهاب الشعب الهوائية مع عنصر الربو ، والالتهاب الرئوي من توطين مختلف مع طابع التسلل المهاجرة.
في كثير من الأحيان في الحالات الشديدة ، هناك أعراض آفات الجهاز الهضمي: ألم في البطن والغثيان والقيء واضطراب البراز (في الغالبية العظمى من الحالات - الإسهال مع مزيج من الدم). التغيير الأكثر خطورة هو ظهور القرح ، والذي يمكن أن يسبب نزيف داخلي وموت المريض.
يتم التعبير عن هزيمة الكبد والكليتين بشكل طفيف ، مع تمرير العلاج المناسب دون عواقب للمريض.
واحدة من أخطر مظاهر المرض هو هزيمة الجهاز العصبي المركزي. المريض يعاني من صداع شديد ، واضطراب النوم. ممكن ظهور اضطرابات عقلية ، نوبات صرع ، تشنجات ، هراء.
الآفات المذكورة أعلاه من مختلف الأجهزة يمكن أن تسبب الموت أثناء الغزو trichinella. السبب الأكثر شيوعا للوفاة هو تطوير الضرر التحسسي الحاد عضلة القلب. بسرعة كبيرة هناك زيادة في النبض ، وانخفاض في ضغط الدم ، يتطور فشل القلب.
السبب الثاني الأكثر شيوعا للوفاة هو الالتهاب الرئوي ، يرافقه التهاب الشعب الهوائية مع عنصر الربو. المضادات الحيوية غير فعالة في علاج الالتهاب الرئوي ، ولكن الأعراض تتوقف بسرعة مع تعيين هرمونات الجلوكوكورتيكويد.
المضاعفات الخطيرة هي هزيمة الجهاز العصبي المركزي. على أساس تطور الشلل ، الشلل والذهان ونوبات الصرع هو اضطراب في الدورة الدموية الدماغية.
في كثير من الأحيان في المرضى ، هناك اضطراب في نظام تخثر الدم ، مما يؤدي إلى العديد من النزيف ، وتتشكل جلطات الدم التي تعطل الدورة الدموية في بعض الأجهزة. تظهر العمليات الباثولوجية في الأعضاء ، كقاعدة عامة ، في الأسبوع الثالث والرابع بعد الإصابة. في الحالات الشديدة ، يمكن أن تنخفض كمية البروتين في الدم المحيطي إلى 45-35 جرام / لتر ، وهو السبب الرئيسي في تطور وذمة معممة. يزداد مستوى نشاط الألدولات إلى 40-80 هـ. يصل عدد الحمضات إلى 25-40٪ مع زيادة كبيرة في العدد الكلي للكريات البيض. في خبيثة خلال المرحلة محطة رد الفعل المعاكس قد تحدث: عدد الحمضات قد تنخفض إلى الصفر، ويقلل بشكل كبير من عدد الكريات البيض، الذي يرتبط مع استنزاف القدرة على التحمل، ابتداء من العمليات المرضية المعاوضة.
حتى في حالة العلاج المناسب ، لا يحدث انتعاش المريض المصاب بشكل حاد قبل 4-6 أشهر ، وفي حالة غيابه ، يمكن أن يستمر المرض طوال العام. يتم تنفيذ مقتطفات من المستشفى فقط مع تطبيع وظيفة الأعضاء الداخلية ومعلمات تخطيط القلب على خلفية تحسين صحة المريض. الجرعة المفرطة مع شكل حاد من مرض دودة الخنزير يجب أن تقتصر على النشاط البدني في غضون 4-6 أشهر بعد الشفاء التام ، فضلا عن الخضوع لفحص طبي مع معالج حي.
يتميز مرض الأطفال من خلال مسار أكثر ملاءمة بشكل عام. هزيمة نظام القلب والأوعية الدموية هو أقل شيوعا ، مظاهر حساسية أقل وضوحا. تستمر فترة الكامنة لفترة أطول ، ولا تصل درجة حرارة الجسم إلى الأرقام المميزة لمرض دودة الخنزير. ولوحظت ميزات مماثلة في الدراسات المختبرية. هذا المسار الإيجابي للمرض لدى الأطفال يرجع ، على ما يبدو ، إلى نشاطهم المناعي الأعظم ، بالإضافة إلى كثافة أقل للإصابة. ومع ذلك ، من المهم أن نضع في اعتبارنا أنه مع تطور المضاعفات التي يعاني منها الأطفال أسوأ بكثير من البالغين ، فإن تشخيص المرض يصبح موضع شك.
عند إجراء الملاحظات السريرية ، تبين أن المرض يتميز مسار أكثر مواتاة بكثير في النساء الحوامل. في الغالبية العظمى - وهذا هو مسار سهل وخفي ، وشدة الأعراض غير ذات دلالة ، والمضاعفات أقل شيوعا. بشكل عام ، استنادا إلى هذه البيانات ، يمكن الاستنتاج أن مرض دودة الخنزير لا يؤثر سلبا على مسار الحمل ولا يتعارض مع تطور الجنين.
التشخيص
في كثير من الأحيان لا يسمح وجود الأعراض ، غير المعهود للغزوات الديدانية النموذجية ، للأطباء في المراحل الأولى بالشك في هذه الحالة المرضية.
يعتمد تشخيص مرض دودة الخنزير على ثلاثة مكونات:
1) المظاهر النموذجية للمرض.
2) بيانات عن العدوى المحتملة ؛
3) نتائج الدراسات المختبرية.
يرجع ذلك إلى حقيقة أن أعراض المرض تتميز خصوصية منخفضة وتنوع كبير ، يتم تعيين تشخيص أمراض أخرى في مرض دودة الخنزير في 36-40 ٪ من الحالات. في نصف حالات التشخيص الخاطئ ، يكتشف الأطباء الأمراض التنفسية الحادة ، وعلى الأخص الإنفلونزا. هزيمة الجهاز الهضمي في شكل حمى التيفوئيد يتم تشخيص التسمم الغذائي الحاد في 14-15 و 7-8 ٪ من الحالات ، على التوالي. يتم عرض الالتهاب الرئوي في 6-7 ٪ من المصابين. من بين التشخيصات الخاطئة حساسية المجهول المنشأ (4-5٪) والتهاب الملتحمة (4،5-5٪).
وتيرة الأعراض مختلفة. على سبيل المثال، لوحظ الحمى وآلام في العضلات في 91٪ من حالات العدوى، وتورم في الوجه - في 80.2٪، وأيضا في كثير من الأحيان وجدت انتهاكات أجهزة الرؤية (التهاب الملتحمة، ونزيف في الصلبة، وألم في العين). تحدث الثورات الجلدية وآفات الجهاز الهضمي في ثلث حالات مرض دودة الخنزير. لا تنسي الأعراض الأخرى التي تكون أقل شيوعًا ، لكن يمكن أن تساعد بشكل كبير في التشخيص ، مكملاً صورة المرض.
في الحالة الأولى من يرقات الديدان الخيطية في اللحوم التي تبحث عنها، والتي يمكن أن تسبب العدوى وكذلك في المواد المريض (على سبيل المثال قطعة من عضلات المريض، والتي تحت التخدير الموضعي رفعه من شبه المنحرفة، الدالية أو عضلة الساق). وإذا كانت المادة دراسة مأخوذة من المريض، ويتم فقط من أصل لتأكيد التشخيص، ثم عدد اليرقات في اللحوم، وتناول الطعام، يمكنك تحديد درجة الإصابة. إذا كان عدد من اليرقات وجدت في 1 غرام من الأنسجة العضلية أقل من 200، ويعتبر الغزو أن تكون معتدلة، تتراوح 200-500 - مكثف 500 - الإفراط في الاستغلال.
وتشمل الطرق المناعية اختبارات الحساسية وأساليب تحديدها الأجسام المضادة المحددة الدم.
لم تنتشر الاختبارات داخل الأدمة ولا تستخدم في الطب بسبب حقيقة أنها لا تملك حساسية كافية لهذا المرض ويمكن أن تعزز حساسية المريض. ولذلك ، فإن الطرق الأكثر شيوعا لتحديد داء الشعريات في هذه اللحظة هي ردود الفعل على تحديد الأجسام المضادة: RSK (رد فعل التثبيت تكملة) ، PGNA (رد فعل تراص غير مباشر) ، ELISA ( إنزيم المناعية) ، RIF (رد فعل تأملي). وأكثرها دقة هي RNGA و ELISA (خصوصية 92-97 ٪) ، وهي إيجابية في 80-91 ٪ من المرضى ، مما يشير إلى حساسية عالية.
الفحص السريري
مع مرض دودة الخنزير ، يمكن أن تطول الانتعاش ، وخلال هذه الفترة ، ألم في العضلات ، والضعف العام والتعب السريع. فيما يتعلق بهذا ، يجب على كل شخص قد تعافى الخضوع لفحص منتظم ، يتم ملاحظة نتائجها في بطاقة المستوصف الخاصة به. يسجل نتائج قياس درجة حرارة الجسم ، وأعراض مثل التورم ، وآلام العضلات ، والضيق العام ، واضطراب النوم ، وعلامات ضعف القلب والأوعية الدموية ، وبيانات المختبر.
يجب إجراء هذا الفحص بشكل منتظم لفترة معينة ، والتي تعتمد على شدة الدورة: لحالات معتدلة - 3 أشهر ، لمدة معتدلة - 6 أشهر ، لشكل حاد - لمدة عام.
ينصح المرضى الذين يعانون من مرض دودة الخنزير الراحة في الفراش ، وعلاج الأعراض: خافض للحرارة ، مضادات الهيستامين. لا يسمح علاج مرض دودة الخنزير من تلقاء نفسها ، وينبغي أن يتم فقط من قبل المتخصصين. مؤشرات لتعيين علاج محدد هي ارتفاع في درجة الحرارة ، وتورم شديد ، ألم شديد في العضلات.
استخدام أدوية محددة - vermox (mebendazole) أو minesol (tiabendazole) وفقا لهذا المخطط ، اعتمادا على عمر الطفل ومرحلة المرض.
منع
الاتجاه الرئيسي للوقاية من مرض دودة الخنزير هو منع انزلاق الديدان الطفيلية من الخزان الرئيسي - البؤر الطبيعية. لهذا الغرض ، تم دفن جثث الحيوانات الأليفة التي قتلت من جراء مرض دودة الخنزير ولحم الحيوانات البرية التي يتم صيدها في الصيد في تربة الكيروسين التي سبق معالجتها إلى عمق لا يقل عن متر واحد.
هناك دور مهم تقوم به الصيانة الصحيحة للخنازير في المزارع وإجراء الأبحاث على التريشينيلا عند ذبحها. وفقا للتشريع ، ينبغي إجراء هذه الدراسة مع لحم الخنازير والخنازير البرية والدببة. للدراسة ، يتم أخذ 24 شريحة من اللحم الحيواني ، والتي يتم فحصها بعناية تحت المجهر للكشف عن يرقات Trichinella. إذا تم اكتشاف تريكينيللا واحد على الأقل ، يتم التخلص من اللحم عن طريق الحرق ، ويتم التعامل مع الدهون الخارجية بالحرارة (100 درجة مئوية لمدة 20 دقيقة). وبالتالي ، فإن اللحوم والامتحانات البيطرية والصحية الماضية ، والتي تؤكدها وجود ختم عليها ، آمنة للاستهلاك. ويكمن الخطر في انتشار اللحم الناتج عن ذبح الخنازير في المزارع دون رقابة بيطرية وصحية ، وهو أمر غير قانوني.
كما هو الحال مع الديدان الطفيلية أخرى، والوقاية من المرض ضروري لتنظيم ذبح وتجهيز وحدات ذبح وحفر للتخلص من جثث الحيوانات والنفايات الذبح.
لمنع هذا المرض ، من الضروري الانتباه إلى اللحوم المستهلكة في الطعام (وخاصة الخنازير والحيوانات البرية) ، وجود شهادة من vetsanekspertizy. إذا كان هناك شك في اللحوم قد يكون تعرض لمعاملة الحرارة لفترات طويلة لمدة 2.5 ساعة، شريطة أن يكون سمك قطعة واحدة من اللحم لا يزيد عن 8 سم. طرق أخرى للعلاج (التمليح والتدخين، وهلم جرا. D.) لا تدمر طبقات أعمق في الشعرينة .
الفصل 4. العدوى حسب النيماتودا
الأسطوانيات
في الأدبيات الطبية ، تم وصف المرض لأول مرة في أعمال طبيب فرنسي نورماند في عام 1876 ، الذي لاحظ هذا المرض بين الجنود الذين عادوا من كوشين (فيتنام). أعطيت المرض اسم [كوشين] إسهال ، بما أنّ أعراضه رئيسيّة إسهال مستمرّة. بالإضافة إلى وصف المرض ، نورماند تمكنت من تحديد وكيل المسببة لغازهم غزت.
وقد زاد الاهتمام في هذا الغزو في العقود الأخيرة بشكل ملحوظ بسبب حقيقة أن هذا المرض يتم الكشف بشكل متزايد في المرضى الذين يعانون من مرض الإيدز.
الذكور هم أكثر تواضعا في الحجم (0.7 ملم في الطول و 0.04-0.06 ملم في العرض) ، نهاية منحنية الخلفي المنحني قليلا أمامي.
دورة الحياة
المرض له طريقتان رئيسيتان للعدوى: من خلال الجلد أو عن طريق أكل اليرقات الغازية.
تستطيع اليرقات الفيلاريقية أن تخترق جسم الإنسان من خلال الجلد السليم ، وتنشط في حفر طبقاتها العليا. مرة واحدة في الأوعية الدموية، ويرقات تبدأ هجرتها عبر الجسم بالعدوى عن طريق الدوران الجهازي، لأول مرة في الأذين الأيمن والبطين الأيمن، وبعد ذلك - في الدورة الدموية الرئوية والرئتين. وهناك قاموا بإعادة حفر جدران الحويصلات الرخوية ودخلوا تجويف الشُعب الهوائية. بفضل الحركات الهدبية للظهارة الهدبية من الغشاء المخاطي القصبي والقصبة الهوائية ، تجد اليرقات نفسها في تجويف الفم، حيث يتم ابتلاع اللعاب ويدخل في الجهاز الهضمي. خلال الهجرة ، تخضع اليرقات للتفريق الجنسي ، وفي الرئتين هناك بالفعل أشخاص ناضجين. في نفس المكان ، كقاعدة ، يحدث إخصاب الإناث ، وبعضهن (الأغلبية في بعض الأحيان) لا يتم تخصيبهن من قبل الذكور ، وفي هذه الحالة تبدأ عملية التكاثر العذري (التخصيب الذاتي).
بعد أن تخترق المريء والمعدة في الاثني عشر و الأمعاء الدقيقةتخترق الإناث المخصبة الكبار الغشاء المخاطي. لا تتكيف الذكور مع المقدمة ، لذلك يستمرون في التحرك عبر الأمعاء ويتم إطلاقها في البيئة الخارجية مع البراز ، حيث يموتون.
في مسار ما يسمى بالفم عن طريق العدوى ، تمر اليرقات عبر نفس مراحل الهجرة ، وتخترق مجرى الدم من خلال الغشاء المخاطي لتجويف الفم. يتم تنفيذ هجرة تدفق الدم النظامي من قبل اليرقات دون الفشل اعتمادا على مسار الاختراق ويستمر 17-27 يوما.
في الجزء السفلي من الغدد الأنثوية lyuberkyunovyh وضع ما يصل إلى 50 بيضة في اليوم الواحد، والتي نغفل اليرقات عصوي الشكل تطورت مع البراز، لمواصلة تطورها في البيئة الخارجية.
منذ عام 1924 ، ميزت KI Skryabin و GF Wagner ثلاث طرق لتطوير التهاب المعدة المعوي: مباشر وغير مباشر وعضلي.
في الحالة الأولى ، تتحول اليرقات على شكل rhabdite ، معزولة مع البراز من الكائن الحي للشخص المريض ، إلى الفيلاري ، القادرة على الغزو في البيئة الخارجية.
في حالة مسار المعوية من التنمية Strongyloides ster coris تكتسب اليرقات غير الغازية خصائص الغازية في تجويف الأمعاء دون الدخول إلى البيئة. وقد ثبتت إمكانية هذا المسار من التطور تجريبيا ، وفي عام 1927 Nishigori محددة بدقة الوقت، والتي ينبغي أن تكون اليرقات عصوي الشكل في الأمعاء لتطويره إلى خيطية الشكل - 24 ساعة بناء على ذلك، فإن يرقات المرحلة غير الغازية في لمعة الأمعاء تكون أطول، كلما زاد احتمال أن تصبح هذه الخصائص الغازية. ويترتب على ذلك عزز intraenteric من مثل هذه الظواهر المرضية كما الإمساك، وجود رتوج الأمعاء، وتقرح في جدار الأمعاء، مما يسهل انتشار اليرقات الممرض. وقد أشارت دراسات حديثة إلى أن المسار الطويل الأمد لداء داء الأوليات القوية يرجع إلى وجود جميع المسارات الثلاثة لتنمية اليرقة.
آلية التنمية
يرجع التأثير المرضي للعامل الممرض على جسم الإنسان إلى التأثيرات الميكانيكية والسامة والحساسية.
اختراق سماكة الغشاء المخاطي، والكبار يكون لها تأثير الميكانيكية قوية إلى حد ما، مما تسبب في تشكيل رد فعل للالتهابات المحلي الذي يمكن أن يكون معقدا بسبب الالتهابات مرفق الثانوي. خلال هجرتهم ، يمكن أن تستقر اليرقات في جميع أعضاء وأنسجة الجسم ، وتشكل الالتهاب فيها. أيضا ، يمكن تكرار الهجرة ، مما يزيد بشكل كبير من الحساسية ويمكن أن يؤدي إلى حالة قاتلة - صدمة الحساسية.
لوحظ الهجرة إلى الأعضاء والأنسجة الأخرى بشكل متكرر أكثر في المرضى الذين يعانون في حالة كبت المناعة (المناعة)، فإن ما يحدث في عدوى فيروس نقص المناعة البشرية، والسرطان. هذا خطير المضاعفات المحتملة من جانب الأجهزة المستهدفة (الدماغ ، عضلة القلب ، وما إلى ذلك).
عيادة
مظاهر المرض هي متنوعة جدا يرجع ذلك إلى حقيقة أن وكيل يمكن أن يكون موجودا في مجموعة متنوعة من الأعضاء والأنسجة لنفس الحساسية التي تحدث ردا على الغزو، ومعمم وليس لديهم خصوصية.
من الصعب تحديد الفترة الخفية في الظروف العادية. وفقا لدراسات تجريبية ، كان حوالي 17 يوما. ومع ذلك ، فإن المرض عادة ما يتميز بدورة طويلة المدى مع فترات مغفرة وتفاقم.
خلال الخطوة الهجرة ويلاحظ مظاهر الحساسية والطفح الجلدي حكة في الجلد، وآلام في العضلات والمفاصل، وزيادة عدد الحمضات في الدم المحيطي، وزيادة معدل الترسيب (ESR).
والطفح الجلدي - البثور - يكون لونه وردي اللون أحمر ، ويرتفع فوق سطح الجلد ، ويمكن للأمشاط أن تغير شكلها. تصاحب الانقسام حكة شديدة. يمكن أن يستمر الطفح الجلدي من عدة ساعات إلى يومين أو ثلاثة أيام. بعد اختفاء الطفح ، لا توجد آثار على الجلد ، إلا إذا أصيب الجلد بجروح خطيرة أثناء الخدش.
يكشف الفحص الشعاعي في رئتي المرضى عن بؤر الارتشاح (مناطق السواد) - وهي مناطق التهاب تتشكل حول اليرقة ، والتي يمكن أن تصاب بالنباتات البكتيرية الثانية.
بعد 2-3 أسابيع من ظهور الأعراض الأولى للمرض، والمرضى الذين يشكون من آلام في البطن، اضطراب البراز (الإسهال مع الدم)، والالحاح المتكرر للالتبرز، وربما تكون هناك أعراض أخرى gastroenterocolitis. في بعض الأحيان يمكن ملاحظة اليرقان من الجلد والصلبة (على خلفية تضخم الكبد مع الموجات فوق الصوتية).
تدريجياً تقل شدة الأعراض ، وينتقل المرض إلى المرحلة التالية - المسار المزمن.
إن مسار المرض شديد التنوع بحيث تم عزل عدة أشكال من داء الأندويدويد.
يتميز شكل تحص صفراوي دوادينو بطريق رتيب بطيء. ترسم شكاوى المرضى صورة التهاب المرارة أو خلل الحركة في القنوات الصفراوية. المظاهر الرئيسية للمرض هي مملة المؤلم الألم بدرجات متفاوتة من الشدة في الربع العلوي الأيمن على خلفية علامات الآفات المرارة: الطعم المر في الفم والغثيان والقيء والتجشؤ، واضطرابات الشهية. عند استخدام أساليب البحث الفعال (التصوير بالأشعة ، الموجات فوق الصوتية) ، من الممكن اكتشاف تشوه المرارة ، اضطراب حركته ، إلخ.
في شكل الجهاز الهضمي من المرض ، تظهر علامات عسر الهضم. في هذه الحالة ، سيتغير تواتر الدورة بشكل دوري من الإمساك لفترات طويلة إلى الإسهال. البراز هو السائل ، ويمكن ملاحظة شوائب المخاط والدم. يتم تغطية لسان هؤلاء المرضى ، ويلاحظ الألم في البطن ، وأعراض ، أكثر مميزة ، على سبيل المثال ، قد تظهر. مرض القرحة الهضمية ("جائع" أو آلام ليلية ، وما إلى ذلك).
العرض الرئيسي في المرضى الذين يعانون من شكل عصبي من المرض هو ظهور الطفح الجلدي ، الذي يصاحبه حكة شديدة. عناصر الطفح لها تعدد الأشكال ، ولكن وجود فقاعات حمراء اللون ترتفع فوق سطح الجلد أكثر نموذجية. يتم ملاحظة الحد الأقصى لعدد العناصر في الأماكن الأكثر عرضة للتأثير الميكانيكي. لذلك ، يمكن رؤيتها أولاً على جلد البطن تحت الحزام. عادة، والطفح الجلدي تختفي في غضون 2-3 أيام، ولكن لا تزال عناصر من المريض والاضطرابات الملحوظة في الجهاز العصبي، والذي تجلى من الصداع، التهيج، واضطرابات النوم، والضعف العام، وهلم جرا. D.
في بعض الأحيان يكون هناك شكل رئوي ، بسبب التوطين الأساسي للممرض في الجهاز التنفسي. في هذا الداء القوي يمكن محاكاة مجموعة متنوعة من أمراض الرئة - من التهاب الشعب الهوائية إلى الالتهاب الرئوي.
الأكثر شيوعا هو شكل مختلط ، يجمع بين أعراض التلف لمختلف الأجهزة والأنظمة.
كما هو الحال مع أمراض أخرى ، فإن داء الأندويد الدموي لديه دورة خفيفة ومعتدلة وشديدة. يعتبر الأكثر سلبية أن يكون الغزو على خلفية انخفاض مقاومة الكائن (للإصابة بفيروس نقص المناعة البشرية ، وأمراض السرطان ، وسوء التغذية ، وما إلى ذلك).
التشخيص
لا يمكن تشخيص داء الدودة القوية على أساس علامات المرض فقط. ومع ذلك ، هناك أعراض تجعل من الممكن الشك في هذا الغزو بعينه. وتشمل هذه الإسهال ، وعلامات من النظام الصفراوي واضطرابات الكبد ، والأمراض المعوية ، جنبا إلى جنب مع زيادة كبيرة في الحمضات في الدم المحيطي والحساسية. إن طبيعة المهنة (التعدين ، العمل الزراعي ، المهن المتعلقة بالأرض) ومنطقة الإقامة ستساعد على الاشتباه في إمكانية الاتصال بالممْرِض.
يجب التأكد من تشخيص داء الأوليغلويدات عن طريق الدراسات المختبرية لمحتويات الاثنى عشر ، وبصوت أقل في كثير من الأحيان ، للحفاظ على اليرقات فيها.
يتم اكتشاف اليرقات في البراز بواسطة طرق خاصة ، مثل استخدام الطرق التقليدية ، اليرقات إما تموت أو بسبب الحجم الصغير لا يمكن اكتشافه. لذلك ، مع اتجاه البراز للبحث عن اليرقات Strongyloides stercoralis يجب على الطبيب المعالج أن يلاحظ أن الدراسة أجريت للعثور على داء الأندويد ، أو كتابة اسم الطريقة.
اقترح VS Borisenko استخدام الجرار البسيطة بالماء لتبسيط الإجراء ، حيث تسقط أكياس الشاش مع براز التحقيق. يمكن استخدام هذه الطريقة للبحث الشامل كمراقبة.
في عام 1958 ، تم اقتراح طريقة لتربية اليرقات على الفحم ، لكنها كانت مكلفة ومرهقة وليست مناسبة للأبحاث الجماعية.
المواد التي تم الحصول عليها خلال التحقيق من الاثنى عشر، وأجريت الدراسة رقائق الفردية التي يتم فحصها تحت المجهر، ويعجل الحصول عليها عن طريق المواد الطرد المركزي.
يتم إجراء فحص البلغم على أساس نفس المبادئ: يتم إجراء الفحص المجهري على حد سواء المادية نفسها من المريض والحل بالطرد المركزي.
لم تنتشر الطرق المستندة إلى تعريف الأجسام المضادة التي ينتجها الجسم استجابة لإدخال عامل أجنبي (ممرض) على نطاق واسع بسبب كلفته العالية وكفاءته المنخفضة للغاية.
منع
تهدف الوقاية من داء الأوليات القوية في المقام الأول إلى الكشف المبكر عن المريضة ومعالجتها ، فضلاً عن حماية البيئة من تلوث المادة البرازية.
التفتيش الإجباري المرضى يخضع يشتبه في المرض، أي. E. وجود أعراض الجهاز الهضمي والقناة الصفراوية إلى زيادة حادة في عدد الحمضات في الدم المحيطي والمظاهر الجلدية.
واستنادا إلى خصائص دورة حياة العامل الممرض من الفحص الدوري هو ضروري لالأشخاص الخاضعين العمل على اتصال مباشر مع الأرض (navvies وعمال المناجم وعمال خدمات الطريق، والعاملين في مرافق معالجة)، وكذلك الأشخاص الذين الصعود أو يعالجون في مستشفيات الأمراض النفسية (في اتصال مع احتمال الاستهلاك في غذاء الأرض).
جميع المرضى يخضعون لإزالة الشعر (لا يوجد داء للمرض للشفاء الذاتي) ، ويفضل أن يكون ذلك في المستشفى ، والفحص الطبي اللاحق خلال السنة. بعد الشفاء ، يجب على المرضى الخضوع لفحص دوري من خلال طريقة بيرمان 1 مرة في الشهر في النصف الأول من السنة و 1 مرة في 3 أشهر - في الفترة المتبقية. بعد ذلك ، يتم إجراء اختبار ثلاث مرات مع فترة من 2-3 أيام ، وفقط إذا كانت متوفرة نتائج سلبية يمكن إزالة المريض من المستوصف.
من أجل منع العدوى ، من الضروري رصد تلوث البيئة بعناية مع براز غير معلوم ، ومراقبة التحسينات الصحية المناسبة للمستوطنات ، إلخ.
لتعقيم البراز من الممكن استخدام الماء الساخن في نسبة حجم 1: 2 (البراز: الغليان) أو التبييض (200 غرام لكل وجبة التعرض البراز - 1 ساعة).
لتعقيم التربة المستخدمة حلول 10٪ من مختلف الأسمدة (البوتاسيوم والنيتروجين والفوسفات) أو محلول 2٪ من karbationa المبيدات.
الوقاية الشخصية هي لمنع تلوث الجلد من الأرض (باستثناء المشي حافي القدمين على الأرض، وحفر في الأرض بأيديهم العارية، وهلم جرا. D.)، فضلا عن معالجة متأنية من الخضار والتوت.
مرض دودة الأنكلستوما
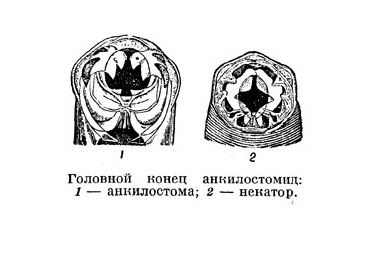
ينتمي العامل المسبب لداء الأنكلستوميا إلى عائلة أوتار الركبة.
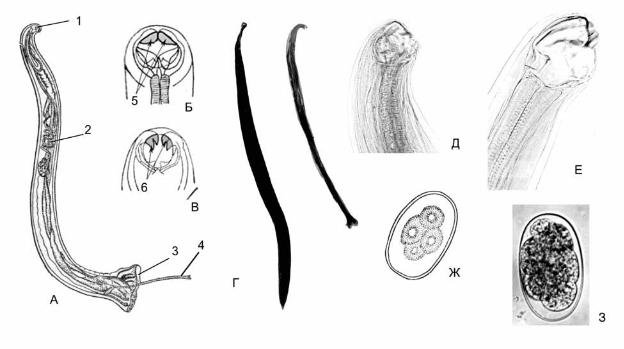
الديدان الطفيلية هو عشب الوردية الباهت الممدود مع نهاية أمامية منحنية ، لأن العائلة التي ينتمي إليها العامل المسبب تسمى الرأس المنحني.
آلية التنمية
بشكل عام ، يعتمد التأثير المرضي على الكائن الحي لمراحل المهاجرة على نفس الآليات كما هو الحال في داء الصفر ، ولكن المظاهر الرئيسية عادة ما تكون أضعف.
بالإضافة إلى فقر الدم وفقدان الدم هو السبب وليس ما يكفي من البروتين، الأمر الذي يؤدي إلى انخفاض في مناعة معينة، فضلا عن تطوير وذمة الطرفية (في كثير من الأحيان - في الأطراف السفلية).
تلف الغشاء المخاطي في النقاط مرفق من البالغين يمكن أن يكون مدخلا للعدوى ثانوية، مما أدى إلى تقرحات مخاطية ويتم تشكيل القرحة والنزيف والتي يمكن أن تؤدي إلى تفاقم فقر الدم، فضلا عن وظيفة بالانزعاج من الجهاز الهضمي، والتهاب المعدة والأمعاء وضعت، والتهاب القولون ور. د.
عيادة
معظم ankylostomies تذهب asymptomatically. في الأطفال الذين يعانون من فرط الحساسية ، تسبب اليرقات طفح جلدي في منطقة الزرع وثورات معقدة أثناء الهجرة. في حالات نادرة ، قد يحدث الالتهاب الرئوي الانتقالي أثناء هجرة اليرقات عبر الرئتين. في المراحل المبكرة من المرحلة المعوية من المرض ، من الممكن حدوث آلام في البطن (عادة ما تكون أسوأ بعد الأكل) ، واضطرابات البراز. قد يكون هناك ضعف وضيق في التنفس. التشخيص
علامة موثوقة للمرض هو تحديد بيض الديدان الطفيلية في البراز للمريض، والذي يستخدم أساليب تعويم موحدة (Fyulleborna، Kalantaryan وآخرون). عندما ينبغي أن تؤخذ ankylostomiasis بعين الاعتبار أن البراز ل البحوث المختبرية يجب تسليمها في أقرب وقت ممكن. ويرجع ذلك إلى حقيقة أنه إذا سلمت في الوقت المعتاد البراز والبيض التطوير المستمر في فترة قصيرة، يمكن أن تصل إلى مرحلة اليرقات، مما يجعل من الصعب تشخيص هذا.
من خلال ظهور اليرقات ، فمن الممكن أيضا لتشخيص ankylostomidosis. للقيام بذلك ، يتم تربية اليرقات في أنبوب اختبار على ورق الترشيح (طريقة Aard و Mori).
علاج
منعankylostostomidosis له اتجاهين رئيسيين. بادئ ذي بدء ، فمن الضروري شروط مبكرة تحديد والتعامل بشكل كامل مع الغازية. الاتجاه الثاني هو تنفيذ تدابير تهدف إلى حماية التربة من التلوث البرازي. بنفس القدر من الأهمية هو مراعاة قواعد النظافة الشخصية.
في المناطق التي لا يكون فيها هذا المرض شائعًا ، يتم إجراء مسح جماعي للمجموعات السكانية ، وكذلك في جميع حالات الغزوات المشتبه بها.
بعد الشفاء ، يخضع المرضى للفحص الطبي الوقائي السنوي الإلزامي مع فحص البراز مرة واحدة في الربع.
trihotsefaleze
ويشير مرض Trichocephalosis إلى أحد أكثر الأمراض انتشارًا على مستوى العالم ، وهو الديدان الخيطية ، التي تتميز بآفة سائدة في القناة الهضمية.
العامل المسبب للالتهاب trichocephalosis عبارة عن نيماتودا من جنس الديدان الخيطية. اسم الجنس يأتي من الكلمات اليونانية thrix ("الشعر") و كه فل ("الرأس") ، والتي تعكس مظهر الديدان الطفيلية. في روسيا ، بالإضافة إلى الاسم ذابل الرأس ، في بعض الأحيان يتم استخدام الاسم القديم من الممرض ، والسوط.
في الواجهة الأمامية في الأفراد ناضجة لديه الفم دون الشفاه مؤطرة كما الديدان الخطافية تلتصق بجدار الأمعاء المضيف مع الواجهة الأمامية للوتد. يدخل الفم إلى المريء الرقيق ، والذي يرافقه على الجدار الأمامي سلسلة من الغدد الهضمية ، والتي تعطي المريء شكلًا مميزًا. ثم يأتي الأنبوب المعوي المنتهي في النهاية الخلفية شرج.
النظام الجنسي لكل من الذكور والإناث غير مزاوجة. في الإناث ، يقع الافتتاح الجنسي على انتقال الجزء الأمامي الرفيع من الديدان الطفيلية إلى الجزء السميك. في نفس المكان ، لدى الذكور شوكي منحني (يصل إلى 2.5 ملم).
بيض رأس مهبلي له شكل بيضاوي مطول (ليموني) مع قبعات عند القطبين ، لون مصفر أو بني مائل للإصفرار. وتمثل حماية البويضة بصدفة داخلية واحدة تحمي من التأثيرات الكيميائية وثلاثة عوامل خارجية تمنع التلف الميكانيكي. البيض من الرحم يخرج غير ناضج ، يحدث السحق بعد التعرض للبيئة الخارجية.
دورة الحياة
الغذاء للالديدان الطفيلية هو عصير الأنسجة، ولكن في ظل الظروف غير المواتية، يمكن أن تؤكل ودم المضيف، والتي تأتي في المريء، وفقا لقانون الأوعية الشعرية الصغيرة في جدار الأمعاء. في غضون يوم واحد يمكن للإناث الناضجة عزل ما يصل إلى 3.5 ألف بويضة غير ناضجة. يحدث مزيد من تطوير البيض فقط في البيئة الخارجية في ظل ظروف مواتية (وجود الأكسجين ، والرطوبة الكافية ودرجة حرارة الهواء). تكتسب اليرقة ، التي تنمو داخل البويضة ، قدرة غازية بعد ظهور ثمرة على شكل رمح فيها. فالبيض مستقر للغاية في البيئة الخارجية ويمكنه البقاء على قيد الحياة لمدة 1-2 سنوات في البلدان الساخنة ، تحت طبقة سميكة من الثلج ، ويمكن أن يقضي على الشتاء في مناخ معتدل.
بعد اتصال مع طريق الفم في البشر البيض تفقد الأغشية، وهي يرقة، والتي عن طريق مرود تخترق سمك جدار الأمعاء الدقيقة، حيث يتطور في غضون 3-10 أيام، ثم يرتد إلى لمعة الأمعاء وبطريقة سلبية خفضت إلى مستوى الأعور ، حيث ما يقرب من 45 يوما في وقت لاحق يتطور إلى نضج الفرد.
عمر الرأس المهبلي في جسم الإنسان هو 5-7 سنوات.
آلية التنمية
يرجع التأثير المرضي للسوط الدودة على جسم الإنسان إلى التأثيرات الميكانيكية والحساسية السامة.
النفايات الديدان الطفيلية المخصصة هي المواد المسببة للحساسية في جسم المريض، مما تسبب مجموعة متنوعة من الحساسية أثناء يضاعف والمضاعفات البكتيرية الثانوية. ونتيجة لذلك ، لوحظ المرضى الذين يعانون من الإسهال ، والاضطرابات العصبية ، لفترة طويلة.
على الرغم من أن vlasoglav له توطين واضح ، إلا أن تأثيره لا يقتصر على هذا الجزء من الأمعاء وحده. نتيجة لتحفيز المستقبلات في سمك الجدار البراسي ، تسبب الديدان الطفيلية اضطرابات وظيفية في جميع أنحاء الجهاز الهضمي. انتهكت وظيفة الأعضاء الغدية ، حركية الغشاء المخاطي. نتيجة لهذه العمليات ، يتطور المريض مثل أمراض مثل التهاب المعدة ، التهاب البنكرياس التفاعلي ، وهكذا دواليك.
Vlasoglavy مع سوء التغذية يمكن أن تستهلك دم للمضيف. عموما، فإن المبلغ في حالة سكر من الدم قليلا (0.005 مل)، ولكن الغزوات واسعة (في المناطق الاستوائية - و 5،000 الأفراد في شخص واحد) قد يعانون من أعراض فقر الدم التي هي أكثر شيوعا بين الأطفال المرضى.
بالطبع السريرية
ويعتمد تنوع أعراض المرض على شدة الغزو وحالة الكائن الحي المضيف (وجود أمراض مصاحبة ، أمراض مزمنة ، علاج مناسب).
يمكن أن يحدث هذا المرض مع تفشي مخفي قليلا من كثافة، ولكن في الحالات التي يكون فيها المرض له أعراض حادة إلى حد ما، في المرضى الذين يعانون من الشكاوى السائدة المتعلقة في أمراض الجهاز الهضمي والجهاز العصبي. في هذه الحالة ، من أجل هذا المرض لا توجد أعراض فريدة لهذا المرض.
من جانب الجهاز الهضمي في المرضى الذين يعانون من أكثر الشكاوى شيوعا هي فقدان الشهية، والغثيان، والتقيؤ، وانتهاكا لالبراز (الإسهال لفترة طويلة لا يمر). هناك ألم في المنطقة اليمنى ، وإذا كان الألم هو التشنج ، فإنه يمكن محاكاة التهاب الزائدة الدودية. في بعض الأحيان ، تظهر الأعراض المرتبطة باضطراب البراز في المقدمة. الإسهال مع المخاط والدم الوارد في البراز يفاقم حالة المريض بشكل كبير.
من جانب الجهاز العصبي ، غالبا ما يشكو المرضى من الصداع ، الدوخة ، التهيج ، اضطراب النوم ، في الحالات الشديدة - الإغماء والتشنجات.
التشخيص
يعتمد التشخيص على اكتشاف بيض الديدان الطفيلية في البراز. يمكن الكشف عن الديدان الطفيلية الناضجة في بعض الأحيان مع sigmoidoscopy.
علاج
الوقاية.التدابير الوقائية مماثلة لتلك التي مع داء الصفر.
الفصل الخامس: تأثير الأودية
الديدان الدبوسية هي عبارة عن دود صغيرة على شكل مغزل من الأصفر الباهت إلى اللون الأبيض حليبي اللون ، على السطح الذي يمكن للمرء أن يلاحظ خطه عرضية.
الإناث والذكور مختلفان من الخارج ، وهذا ما يدعى تحديد الجنس. الأولى في الطول تصل إلى 9-12 ملم ، والثانية ، كقاعدة ، تصل إلى حجم 3-5 ملم. أيضا في خط الإناث ونهاية الذيل وأشار، الذكور ولها شكل مخروطي أقل وضوحا والملتوية في شكل الخطاف. على طول الجسم كله من الديدان الطفيلية على الجانبين منقلب التي تشكل معدلات النمو على الواجهة الأمامية من الحويصلات الرأس (العقيدات). الجهاز الهضمي وهو يتألف من فتحة الفم محاطة الانتفاخات (الشفاه) التي تؤدي وظيفة مصاصة والمريء أنبوبي وجود سماكة في نهاية (بصلة)، ويمر بسلاسة في الأمعاء، والتي، بدورها، وينتهي مع الشرج في نهاية الذيل.
في الأمعاء، وتعقد الديدان البالغة بقوة على جدار الأمعاء بشكل رئيسي من خلال جهاز prisasyvatelnogo، التي تتألف من الشفاه على رأس إنهاء فضلا عن bulbusnoe سماكة من المريء.
يتكون النظام الجنسي للذكور من الغدة التناسلية - وهي الخصية ، التي تمر بسلاسة في شبيكة متطاولة. هيكل الجهاز التناسلي للإناث هو أكثر تعقيدا. يتم إقران غدد الجنس فيها (المبيضين). بالإضافة إلى ذلك ، هناك رحم يمر في المهبل ، والذي ينتهي مع الفرج. في جدار المهبل لديها العضلة العاصرة التي في الإنسان الأمعاء المتوسطة الغاز المحتوية على الأوكسجين في حالة مستمرة من الانكماش. في هذا الصدد ، لا يمكن للإناث التي توجد في تجويف الأمعاء أن تفرز البيض ، لأن الهروب منها يثبط من العضلة العاصرة المتشنجة.
البيض بيضاوي الشكل بشكل غير منتظم ، على جانب واحد سويت بالارض. أبعاد البيض غير ذات دلالة: 50-60 X20-30 ميكرون. في الخارج ، يتم تغطية البيض بقشرة رقيقة ، ذات طبقتين ، ناعمة ، شفافة.
لا يتأثر نمو العوامل المسببة بالظروف المناخية ، حيث إنه خلال الحياة لا يتصل عمليا بالبيئة المحيطة بالشخص. ولذلك ، فإن المرض منتشر إلى حد ما في جميع أنحاء العالم ، عند خطوط العرض المختلفة وفي البلدان (كقاعدة عامة ، يكون معدل الإصابة أعلى كلما انخفض مستوى معيشة السكان).
Enterobiosis هو المرض الأكثر شيوعا بين جميع الديدان الطفيلية (70-95 ٪).
مصدر الإصابة ليس سوى شخص مريض. طريق النقل برازي شفوي. بالإضافة إلى ذلك ، يمكن في كثير من الأحيان العثور على البيض في أجزاء أخرى من الجسم ، وكذلك على الأدوات المنزلية وحتى في تكوين الغبار في الأماكن المغلقة. لعبت دور معين أيضا من قبل الذباب كناقلات.
على سطح الجسم ، ينضج البيض بسرعة (خلال 4-6 ساعات). وعلى الرغم من درجة الحرارة المثلى من 35-37 درجة مئوية ، فإنها يمكن أن تتطور في نطاق درجة الحرارة من 23 إلى 40 درجة مئوية.
في درجة حرارة الغرفة والرطوبة الطبيعية ، يحتفظ البيض بقدرتهم الغازية لمدة 3 أسابيع ، عند درجة حرارة 10-15 درجة مئوية - حوالي ساعة ، وعند درجة حرارة أعلى من 55 درجة مئوية - فقط بضع ثوان. أيضا البيض لا يستطيع أن يتحمل التجفيف والتعرض لأشعة الشمس المباشرة.
دورة الحياة
في ارتفاع نسبة الرطوبة حول الشرج والإناث النظافة الشخصية يمكن ان تتحرك ليس فقط في المنطقة حول الشرج ولكن أيضا في جميع أنحاء المنشعب، وغالبا ما الزاحف في المهبل عند الفتيات. من هناك ، يمكنهم اختراق الرحم وقناتي فالوب في التجويف البطني ، حيث يمكن أحيانًا العثور عليها داخل كبسولات صغيرة شفافة على سطح الصفاق.
خلافا للرأي المقبول عموما ، لا الزحف الدبوس العودة إلى الأمعاء. الإناث تهلك وتذبل وتتحول إلى كتل لامع عديم اللون.
يسبب الديدان المتحركة باستمرار يسبب الحكة في منطقة العجان. خدش يؤدي إلى تلوث اليدين والبيض تحت الظفر الوقوع في السرير، حيث يمكن أن تصل بسرعة المرحلة المعدية، التي تلوث ممكن من الشخص السليم.
آلية تطوير المرض
بادئ ذي بدء ، هذا هو العمل الميكانيكي للديدان الطفيلية على سطح الغشاء المخاطي في الأمعاء أثناء تثبيتها وحركتها. تهيج mechanoreceptors والمستقبلات الكيميائية في المنطقة التي تمر بمرحلة انتقالية من الأمعاء الدقيقة إلى الأعور هو انتهاك انعكاسية من حركية الجهاز الهضمي وظيفة إفرازية من الأجهزة، بطريقة أو بأخرى المرتبطة به، مما أدى إلى تغيرات التهابية المتقدمة: التهاب المعدة، التهاب المعدة و الإثناعشري، التهاب الأمعاء أم. د.
من الأعور الدبوسية يمكن أن تخترق بحرية تقريبا في عملية زائدية أن يكون أحيانا سبب التهاب الزائدة الدودية (وفقا لبعض المصادر - ما يصل إلى 1/3 من جميع حالات التهاب الزائدة الدودية الحاد العمليات). مع مسار طويل الأجل من المرض (في حالة العدوى الذاتية المتكرر) حكة مستمرة والخدش يمكن أن يؤدي إلى التهاب الجلد والأكزيما، وانتشار قد لا يكون مقصورا على منطقة ما حول الشرج واحد فقط. هناك أيضا مضاعفات قيحية: التهاب الشبكية ، ونتيجة لذلك - الناسور الشرج والمستقيم.
يمكن الحصول على الدبوسية في الأعضاء التناسلية للفتيات يسبب تطور التهاب الفرج، المهبل، التهاب بطانة الرحم، وانتهاكات خطيرة لوظيفة البولي التناسلي.
بالإضافة إلى الآثار الميكانيكية البحتة ، الدبوسيات لها تأثير مرضي على الجهاز المناعي والجهاز العصبي للمريض. وهكذا، في تنفيذ التطعيم ضد الدفتريا، 32.5٪ من الأطفال الذين يعانون من داء السرميات الحصانة مضاد للخناق أو لم تشكل على الإطلاق، أو أن هناك زيادة طفيفة جدا في عدد من الدم المحيطي أضداد الدفتيريا التي تتجاوز بكثير هذا المستوى في الدبوسية الأطفال neinvazirovannyh (LM رائعة وآخرون ، 1991). يجب أن تؤخذ هذه الآلية في الاعتبار عند التخطيط للتطعيم في مؤسسات الأطفال.
تأثيرات على الجهاز العصبي يقوم على آلية ربما لا ارادي، التي تفاقمت كثيرا تشتيت تأثير العجان الحكة، وكانت النتيجة أن الأطفال لديهم تغيير السلوك (نكد، وما إلى ذلك)، وزيادة التهيج، فضلا عن تدهور وظيفة الذاكرة نتيجة للاهتمام ضعف، وانخفاض القدرات الفكرية.
المظاهر السريرية
أعراض هذا المرض هي متنوعة جدا، والجمع بينهما لا يتوقف فقط على شدة الإصابة، ولكن أيضا على وتيرة الإصابة الذاتي، فضلا عن حالة الفردية للكائن الحي المتضررين. أهمية كبيرة هي عمر المريض: الأطفال يعانون من داء الشعريات أثقل ، في بعض الأحيان مع مضاعفات.
أثناء المرحلة الحادة من المرض، والمرضى الذين يشكون من آلام في البطن (لتفشي خفيفة - غير مترجمة، في شدة - في المنطقة الحرقفية اليمنى)، وعدم الراحة في الأمعاء، والبراز أكثر تواترا (تصل إلى أربع مرات في اليوم). كل هذه التغييرات تستمر لمدة لا تزيد عن أسبوع ، قد تستمر الزيادة في البراز حتى الشفاء التام.
تتميز المرحلة المزمنة بتعدد الأشكال الكبير. تعتمد شدة الأعراض على شدة الغزو ، وكذلك على تواتر العدوى الذاتية. في بعض الحالات ، يمكن أن يكون المرض بدون أعراض.
مع غزو طفيف يمكن للمريض تقديم الشكاوى فقط على الحكة في المنطقة شرج، في كثير من الأحيان - في الليل ، أقل في كثير من الأحيان - على ظهور الألم في البطن. جميع هذه الأعراض هي أقل لفترة طويلة (لا يزيد عن 2-4 أيام) ، ولكن على خلفية إعادة الغزو (العدوى الذاتية) ، يمكن تكرارها كل شهر تقريبًا.
من جانب الجهاز العصبي هناك اضطرابات عصبية مختلفة: صداع ، دوار ، فقدان الذاكرة. التأثير على الجهاز العصبي أكثر تأثرا بالأطفال ، يصبحون متذمرون ، متقلبة. ظهور عدم الاستقرار من الاهتمام يؤثر على الأداء في الأطفال والأداء في البالغين. في الطب ، تم وصف الحالات التي ارتبطت فيها نوبات الإغماء والنوبات الصرعية مع غزو الدبوسية.
مضاعفات شديدة ومتكررة في وقت واحد مع داء السرميات هي أمراض الجهاز الهضمي (التهاب المعدة والأمعاء وآخرون)، والأمراض المرتبطة المنشعب الخدش حول الشرج (المستقيم، التهاب مجاورات المستقيم، التهاب الجلد والأكزيما، وغيرها). وغالبًا ما يصبح الإخصاب البيطري أيضًا سبب التهاب الفرج الحاد والتهاب الفرج والمهبل لدى الفتيات.
الدبوسية الإصابة يقلل بشكل ملحوظ من النشاط الحصانة غير محددة (انخفاض نشاط مضادات الميكروبات من المواد الواردة في اللعاب والأغشية المخاطية، ومثل. D.). مع الدول المثبطة للمناعة غالبا ما توجد في طب الأطفال ، فمن الضروري ، بالإضافة إلى الآخرين البحوث السريرية، لإجراء بحث تشخيصي في اتجاه enterobiosis (MG ماكاروفا).
في مسار غير معقدة من المرض ، فإن النتيجة لا تزال مواتية.
التشخيص
أكثر الأعراض المميزة لهذا المرض هي شكوى حول الحكة في الشرج ، ولكنها ليست محددة بدقة. يتم تقديم شكاوى مماثلة من قبل مرضى آخرين ، بما في ذلك الأمراض الشديدة (البواسير ، الأورام الخبيثة في المستقيم ، داء السكري وغيرها). في هذا الصدد ، لتأكيد التشخيص يتطلب دراسة موضوعية.
أكثر موثوقية هو الكشف عن البالغين على جلد العجان ، ومن ثم تأكيد نوعهم في المختبر.
وهناك طريقة أكثر إفادة وملاءمة واقتصادية تتمثل في تحديد بيض الديدان الطفيلية على الجلد في منطقة الحوض عن طريق التصوير المجهر أو الكشط.
حتى الآن ، فإن الطريقة الأكثر فعالية لتشخيص داء المعوية لدى الأطفال هي الطريقة المتقدمة غراهام مرة أخرى في عام 1941 هذه الطريقة تقوم على أخذ المواد من المنطقة حول الشرج في شكل طباعة مع شريط البولي ايثيلين مع طبقة من مادة لاصقة (شريط سكوتش). موثوقية الأسلوب في دراسة مع ثلاث مرات على فترات أسبوعية مع أخذ المواد في ساعات الصباح (ر. ه. المنشعب المرحاض) يبلغ 93٪.
في طريقة التشخيص غالبا ما تستخدم كشط حول الشرج والمستقيم مع قطعة من القطن مغموسة في محلول مائي 50٪ من الجلسرين أو 1٪ من محلول بيكربونات الصوديوم. ثم يتم غسل الحشا ويتم وضع المحلول الناتج في جهاز الطرد المركزي ويتم فحص المترسب الناتج تحت المجهر. من الممكن أيضا استخدام ملعقة لهذا الغرض. في هذه الحالة ، يتم كشط المادة على شريحة ثم يتم فحصها تحت المجهر.
هناك أيضا طريقة Himmelfarb ، الذي يتكون في وضع قطعة من القطن لليلة في المنطقة حول الشرج. الصباح عن طريق إزالة حشا، يتم غسله، وطرد الحل وتم فحص بيليه تحت المجهر.
مبادئ العلاج
وبالنظر إلى سرعة انتشار العدوى بين مجموعات من قريب، ولكن أيضا احتمال كبير لإعادة غزو (العدوى الذاتية والإصابة مرة أخرى) يجب أن تعامل بشكل شامل. يتطلب العلاج الناجح التقيد الصارم بجميع القواعد الوقائية التي تهدف إلى منع إعادة العدوى. وتشمل هذه النظافة الشخصية الصارمة ليست المرضى فقط، بل أيضا جميع الاتصال على مصدر العدوى، وكذلك الكشف المبكر والفعال لحالات جديدة باستخدام تقنيات كشط. لمنع المزيد من تطوير الفاشية ، يجب على جميع المرضى الخضوع لدورة العلاج في وقت واحد.
enterobiosis مركز الأسرة يجب على كل فرد من أفراد الأسرة مراقبة نظافة الأيدي، وإذا أمكن للتخلص من قضم الأظافر وأخذ الأصابع في فمه وغسل اليدين قبل تناول الطعام يجب أن يكون هو القاعدة.
فعالة جدا هي طريقة استخدام تطهير الصودا الحقن قبل النوم (تظهر العدسة الشرجية فقط إذا كان هناك حكة في فتحة الشرج). لإعداد حل للالحقن الشرجية 1/2 ملعقة شاي. يذوب الصودا في 1 كوب من الماء المغلي 28-29 درجة مئوية. يهدف استخدام الحقن الشرجية إلى الإزالة الميكانيكية للبالغين من تجويف المستقيم.
ومن المرغوب فيه أيضًا الاستحمام اليومي وتغيير أغطية السرير ومعالجتها بدرجة حرارة عالية (الكي مع مكواة ساخنة).
مع مراعاة جميع التوصيات المذكورة أعلاه، يمكن للمريض التخلص من الإصابة ودون دواء (لا ننسى أنه في بعض الأحيان وهو ما يكفي فقط لمراقبة النظافة الشخصية الجيدة - في هذه الحالات، يحدث التعافي عادة بعد 1-2 أشهر، وأحيانا - أكثر) . ومع ذلك ، عند إضافتها إلى نظام العلاج المخدرات الانتعاش يأتي بشكل أسرع وأكثر موثوقية.
من الأدوية لعلاج مرض المعوية ، وتستخدم البيرانتيل ، vermox ، piperazine ، medamin ، vormil.
منع
يتم توجيه الجهد الرئيسي في الوقاية من المرض لأولئك المصابين كمصادر للعدوى. وبالتالي ، يتم كسر سلسلة النقل ، ومنع انتشار العوامل الممرضة.
في أمر مخطط ، يدرس enterobiosis أهم الوحدات فيما يتعلق بهذا المرض: أطفال ما قبل المدرسة ، تلاميذ الصفوف 1-5 ، وكذلك العاملين في هذه المؤسسات يجب أن يخضعوا للمسح مرة واحدة في السنة. العاملون المرتبطون بالطعام والأشخاص الذين لهم نفس الوضع (فئة المرسوم) يخضعون للفحص ، وينبغي تفتيش حمامات السباحة الزائرة قبل الزيارة الأولى. يخضع الأطفال للفحص الإلزامي عند دخول أي ملف شخصي للمستشفى.
إذا تم الكشف عن أكثر من 15 ٪ من المرضى الذين يعانون من enterobiosis بواسطة طريقة شريط لاصق أو طريقة كشط في مؤسسة الطفل ، يتوقف الفحص ، لأنه في هذه المجموعة يخضع جميع الأطفال للعلاج. في البؤس العائلي لداء الدم ، يتم إجراء الفحص باستخدام طريقة شريط لاصق.
في حالة الكشف عن العاملين في مجال الأغذية الغازية ، يتم نقل هؤلاء الأشخاص إلى مكان آخر للعمل ، غير متعلق بالطهي ، طوال مدة العلاج.
في مؤسسات ما قبل المدرسة للأطفال ، ينبغي إيلاء اهتمام خاص للأطفال الذين تم تشخيصهم حديثًا لمنع حدوث فاشيات متكررة. من الضروري مراقبة امتثالهم لقواعد النظافة الشخصية.
نظام صحي صارم (تنظيف الرطب اليومي، وتغيير الملابس الداخلية التنظيف في الصباح وعند النوم، والمعاملة مع لعب المياه الساخنة) التي يتعين مراعاتها أيضا لمدة ثلاثة أيام على الأقل بعد العلاج لمنع إعادة العدوى البيض المنتشرة في البيئة.
تقوم الخدمات الصحية والوبائية بمراقبة الحالة الصحية ومكافحة الأوبئة لمؤسسات الأطفال وحمامات السباحة ، إلخ.
الفصل 6. عدوى المشوكة
الأجزاء لديها بنية مختلفة. الجزءان الأولان غير ناضج ، والثالث هو خنثى والرابع ناضج. يحتوي الجزء الناضج ، الذي يمكن أن يصل طوله إلى 1.27-3.17 ملم ، داخل رحم ممتد ، له شكل أسطواني مع نتوءات جانبية. في الداخل ، يحتوي الرحم على عدد كبير من البويضات (حتى 600 قطعة) ، والتي يصعب من الخارج تمييزها عن بيض البقري وعيدان لحم الخنزير. تحتوي كل بيضة على الغلاف الجوي داخلها ، مسلحة بستة سنانير.
خارجيا ، يوصف كيس المكورات الشوكية بأنه مثانة ذات بنية معقدة للغاية. تتكون القشرة (بشرة) التي تغطي الكيس من عدد كبير من الطبقات ، ويمكن أن يصل سمكها إلى 5 ملم. على الجانب الداخلي هناك غشاء رقيق ينبت (الجنينية). يعطي النمو لجميع التشكيلات التي تشكل الكيس: كبسولات الحضنة مع scolexes ، بثور ابنة ، البشرة.
مع نمو الفقاعة ، يتم تغطيتها تدريجياً من الخارج بغشاء نسيج ضام. في كثير من الأحيان، وفقاعة يمكن تشكيل الخراجات الطفل تجويف التي لديها بنية الأم مماثل، حيث داخلها يمكن أن تشكل فقاعات الجيل الثالث - فقاعات vnuchatnye.
يميز التكوين داخل الكيس المشيمي من بثور إضافية مسار الغزو في البشر وهو أقل شيوعا في الحيوانات. في بعض الأحيان ، لا تتكون الكيسات الإضافية من داخل الكيس ، ولكن من خارج الكيس الأموي ، وفي هذه الحالة تسمى الكيسات الخارجية.
ينتشر مرض Echinococcosis على نطاق واسع في جميع أنحاء العالم ، على الرغم من أنه غالباً ما يتم تسجيل المرض في بلدان الجنوب. ويلاحظ انخفاض تدريجي في معدلات الاعتلال من الجنوب إلى الشمال. نظراً لخصائص دورة الحياة ، يمكن ملاحظة الإصابة بمرض المشوكات في المناطق التي يكون فيها تربية الماشية أكثر تطوراً (وخاصةً تربية الأغنام).
دورة الحياة
خلال حياته ، echinococcus يحل محل مضيفين (biogelmint).
قد يكون المضيف النهائي (الكائن الذي يحدث فيه التكاثر الجنسي للديدان البالغة) ممثلاً للكلب (Canidae):الكلاب ، الذئاب ، الثعالب ، القوارض ، الضباع ، إلخ.
رجل لالمشوكة اختياري (م. E. اختياري وغير ضروري) عائل وسيط لأنها لا تؤثر على توزيع وكيل في بيئة وتداولها في الطبيعة. لكن في تاريخ الطب ، كانت هناك حالات إصابة بالحيوانات التي غذتها الأعضاء البشرية المصابة ، جراحيا وألقيت في جمع القمامة في المستشفى (I. يو. جيلر) ، لذلك لم تنقطع دورة حياة الممرض.
مرة واحدة في الأمعاء من عائل وسيط، والبيض حمض قذيفة كسر (يحدث هذا في إطار العمل من الانزيمات عصير الأمعاء)، والأجنة هي داخل تجويف الأمعاء. بمساعدة السنانير يخترق جدار الأمعاء ويدخل إلى الجهاز الدوري. ثم على نظام الأمعاء (المساريقي) والأوردة portcospeses في الكبد. هنا تستقر أغلبيتهم الساحقة ، وبالتالي في معظم الأحيان يتم تشكيل الخراجات echinococcal في الكبد.
تمر بقية الغلاف الجوي من خلال الوريد الأجوف السفلي والنصف الأيمن من القلب إلى الدائرة الصغيرة للدورة الدموية. هذا هو الحاجز الثاني أمام هجرتهم. وفقا لتواتر الكشف عن الخراجات echinococcal ، تأخذ الرئتين المركز الثاني.
لا يمر سوى عدد قليل جدا من الأطقم الجوية عبر الحواجز ، وليس العالقة فيها. تخترق هذه اليرقات دائرة كبيرة من الدورة الدموية ويمكن أن تستقر في أي عضو أو نسيج.
وبغض النظر عن توطين هبوط الغلاف الجوي ، فإن المسار الآخر لتطورها مماثل. يتم تحويلها إلى larvocyst (الكيس echinococcal) ، والتي لديها بنية معقدة.
آلية التنمية
يصاب الشخص ، مثل غيره من المضيفين الوسيطة ، بالعدوى عن طريق الفم. Hematogenically تنتشر في الجسم (عن طريق الدم)، سداسي الشصوص يمكن أن تؤثر على أي جهاز، ولكن في معظم الأحيان الخراجات العدارية المحلية في الكبد (44-85٪)، في المرتبة الثانية هي الرئتين (15-20٪)، والفشل أقل شيوعا بكثير من الأجهزة الأخرى و الأنسجة (الكلى والعضلات والدماغ ، وما إلى ذلك).
كل واحد من الأوسوسفير ، يستقر في الجهاز ، يؤدي إلى اليرقات. وهكذا، وهذا يتوقف على الرقم الوارد في oncospheres الجسم قد وضع واحد أو أكثر من الأكياس العدارية، حيث قد يكون larvotsisty متعددة توطين مختلف (الكشف في مختلف الأجهزة).
يرجع التأثير الرئيسي للمكورات الشوكية إلى العمل الميكانيكي ، وكذلك توعية الجسم (تشكيل فرط الحساسية). تختلف الأكياس في نطاق كبير (من قطر 1 سم إلى عدة لترات). يعتمد التأثير المرضي على العضو على الضغط الميكانيكي للأنسجة. اعتمادا على مكان وحجم اليرقات نفسها ، سوف تتشكل أعراض مختلفة من المرض ، وشدة المرض يعتمد على هذه العوامل.
بشكل عام ، تعتمد أعراض المرض على موقع الخراجات ، وعددها ، وحجمها ، ومعدل نموها. حالة الكائن الحي المضيف لها أهمية قليلة. وجود ما يصاحب ذلك من أمراض يلعب دورا معينا. في هذه الحالة ، يكون المرض أشد وطولًا.
غالبا ما تظهر العلامات الأولى للمرض بعد بضعة أشهر ، وأحيانًا حتى بعد سنوات من الإصابة. يحدث هذا ، كقاعدة عامة ، مع دراسة fluorography التالي اتقائيا أو مع الكشف في بعض الأحيان من علامات خارجية (على سبيل المثال ، انتفاخ من تكوين الجلد - الكيس).
تحدث أشباه الشرايين الكبدية الأكثر شيوعًا فقط عندما يتم الوصول إلى حجم كبير. في أنسجة الكبد لا توجد نهايات عصبية مؤلمة ، إلى جانب أن الكبد يمكن أن يؤدي وظيفته دون اضطرابات كبيرة مع إلحاق ضرر كبير به. وفي هذا الصدد، يظهر الألم فقط عندما تبدأ الكبسولة الكيس على امتداد الجسم (في كبسولة هو nociceptors تهيج الشد)، وبالتالي التسبب في الألم المؤلم مملة. مع حجم كبير من الكيس ورد فعل الالتهاب من لحمة الجسم ، فإن طبيعة الألم الانتيابي ممكنة.
ينقسم مسار المرض إلى ثلاث مراحل (AV Melnikov).
المرحلة الأولى - فترة الحضانة (بدون أعراض ، فترة كامنة) - تبدأ مع لحظة ابتلاع البويضات حتى تظهر الأعراض الأولى للمرض.
في المرحلة الثانية ، تظهر الأعراض الأولى للمرض. من الشائع بالنسبة لـ echinococcosis أي توطين لشكاوى الضعف ، وانخفاض الأداء ، وتدهور الجهاز الهضمي (فقدان الشهية ، والغثيان ، والتقيؤ ، وأحيانا - البراز). على خلفية المظاهر الشائعة هناك أيضا علامات على التعريب محددة. عندما يشعر المشوكات مرضى الكبد شدة ومشقة في المراق الأيمن، الشرسوف، وأحيانا - ألم في إسقاط الكبد. عند جس الكبد ، يمكنك أن تنتبه إلى الزيادة ، والوجع. عندما يقع الكيس بالقرب من سطح العضو ، يمكنك أن تشعر به ونقطة تليينه ، في وقت لاحق (عند بدء التكلس) - كثافة خشبية. عندما الضغط الميكانيكي من الحجم الكبير القنوات داخل الكبد larvotsisty والقنوات الصفراوية تطور الميكانيكية (معوق) واليرقان، والذي يظهر ظهور اللون الأصفر، وحكة في الجلد، في الدم المحيطي التحليل الكيميائي الحيوي لوحظ زيادة في إجمالي البيليروبين بسبب أول جزء مباشر منه ، ثم - بشكل غير مباشر.
في المرحلة الثالثة ، يصل المرض إلى ذروة تطوره ، وتظهر مضاعفات (خراجات ، فلغمون ، إلخ). الأخطر خلال هذه الفترة هو تمزق الكيس المشوكات. يمكن أن يحدث هذا مع الصدمة ، السقوط ، الحركة المفاجئة ، القيء ، السعال. وتدفق السوائل في تجويف البطن يمكن أن تحاكي علم الأمراض الحادة الجراحية في البطن (التهاب الزائدة الدودية، تثقيب القرحة، وغيرها)، في الحالات المتقدمة شديدة تطوير التهاب الصفاق. مع تمزق أي توطين ، تحدث تفاعلات الحساسية الشديدة حتى تطور صدمة الحساسية. بالإضافة إلى ذلك ، قد يحدث نشر الخراجات echinococcal: قد تستقر بثور ابنة في الأجهزة المجاورة.
مع بداية الأكياس العدارية وجدت في الكريات البيض الدموية المحيطية (زيادة في عدد الكريات البيض)، مع غلبة الخلايا الشابة وكذلك فرط الحمضات (زيادة في عدد الحمضات).
يأخذ Echinococcosis من الرئة المركز الثاني في تواتر توطين اليرقات. في هذه الحالة ، يمكن للغزو إثارة أمراض الرئة الأخرى.
مع تطور مرض المشوكات الرئوية ، تتميز مرحلتان.
المرحلة الأولى تميز الكيس الميكانيكي غير المفسر. ترتبط جميع أعراض المرض في هذه الفترة بنمو الكيس وضغط الأنسجة القريبة. بسبب ضغط الشعب الهوائية وإغلاق التجويف ، يعاني المرضى من ضيق في التنفس. الغشاء المخاطي القصبي رد الفعل التي تنتج أكثر من كميات طبيعية من المخاط، ويتسبب في تطوير السعال الانتيابي شديد، ليلة أكثر الجافة أولا ثم المتداول في حجرة رطبة مع البلغم الجلدي صديدي (ظهور البلغم المرتبطة العدوى الثانوية من قبل التصفيح). عندما يتم ضغط الأوعية الدموية ، قد يحدث تمزق في الأوعية الدموية مع ظهور نفث الدم. على الفحص، يمكن للمريض كشف تشوه طفيف في الصدر (اعتمادا على حجم وعمق الفراش الخراجات به)، فضلا عن سلاسة من المساحات وربي. عند الاستماع إلى الرئتين من خلال جهاز التنظير الداخلي ، يمكنك الانتباه إلى ضعف الضوضاء التنفسية في موقع الآفة.
في المرحلة الثانية ، التي ترتبط بتمزق الكيسات ، تعتمد الأعراض على مكان حدوث الاختراق. مع افتتاح فقاعة المشوكة في التجويف الشعب الهوائية هناك الانتيابي قوي سعال حتى اضطرابات وظائف الرئة (ضيق التنفس والأزرق). في وقت لاحق ، قد ينشأ الالتهاب الرئوي التنفسي نتيجة استنشاق السائل واختراقه في الجهاز السنخي. اختراق الخراجات في التجويف الجنبي أو التأمور يمكن أن يسبب الموت المفاجئ أو صدمة الحساسية.
عند توطينها في أجهزة أخرى ، فإن مرض المشوكات (echinococcosis) سينطلق من الأعراض المميزة لعملية الورم.
التشخيص
في معظم الحالات تشخيص يشتبه في المشوكات يأتي في وقت الخراجات تنمو كبيرة، وتأتي لأعراض الصدارة التي تقوم على ضغط الميكانيكية للأنسجة. لأول مرة سوف ينتبه المريض لظهور الضعف أو الألم أو سحب الألم في المراقي الأيمن. مع توطين الخراجات في الرئتين ، فإن الأعراض الأولى هي السعال والتعرق الزائد ونفث الدم. ليس التغير في الدم محددًا تمامًا ، ولذلك لا يسمح دائمًا للاشتباه في الإصابة بالمشوكات.
وينبغي إيلاء اهتمام خاص للأشخاص الذين لديهم اتصال دائم مع بعض الحيوانات. يمكن أن يشمل الخطورة المحتملة مربي الكلاب ، الصيادين ، الرعاة ، معدي الجلود والصوف ، إلخ.
لتأكيد التشخيص ، مختلف الأدوات و طرق المختبر البحث.
مفيدة جدا لمرض الشوك الرئة هي التصوير الشعاعي. في إجراء هذه الدراسة ، لا يمكن للمرء فقط الكشف عن التكوين المرضي ، بل تحديد شكله وحجمه وتحديد موقعه بدقة. في الصورة الشعاعية ، يشبه الكيس ظل مستدير مع خطوط عريضة مميزة ، ويمكن أن يتغير شكله مع التنفس (أعراض Nemenov). لتحديد echinococcosis الكبد عن طريق حيود الأشعة السينية هو أكثر صعوبة. في الحالات التي لا بد من التفريق كيس من الأكياس الكبد، ويقع في الصحيح الفص السفلي (في الصور الشعاعية عادي، فإنها تبدو هي نفسها) في التجويف البريتوني ويتم ضخ الغاز، مع ارتفاع طفيف، والتمييز بين هذه الأمراض اثنين من السهل.
طريقة غير الغازية لتحديد الخراجات هي الموجات فوق الصوتية (الموجات فوق الصوتية) ، والتي ، على النقيض من التصوير الشعاعي ، هي أكثر إفادة لمرض شوكي الكبد. وبالإضافة إلى هذه الأساليب يمكن أن تستخدم وأكثر تكلفة: طرق البحث النظائر المشعة، الرنين المغناطيسي النووي والتصوير المقطعي المحوسب (CT MR أو) بمسح الكبد، وغيرها.
كما تستخدم في ممارسة الجراحة تقنية تنظير البطن، ثقب، لا ينبغي أن تستخدم عندما المشوكات، منذ احتمال كبير جدا من عملية نشر معطوب سلامة larvotsisty.
بالإضافة إلى الأساليب المفيدة ، يتم استخدام طرق مصلية للتحقيق تعتمد على الكشف عن أجسام مضادة معينة في الدم المحيطي للمريض بنجاح في تشخيص المرض.
هناك العديد من التفاعلات المصلية المختلفة مع مستضد محدد من المشوكات ، ولكنها جميعها ذات خصوصية وحساسية عالية.
منع
في الوقاية من مرض المشوكات ، يلعب دور مهم ليس فقط من خلال التدابير الطبية ، ولكن أيضا من قبل البيطرية التي تهدف إلى القضاء على مصدر العدوى.
للوقاية من تلوث المالك الرئيسي لالمشوكة الكلب يجب التقيد الصارم بقواعد ذبح الماشية، لضمان تدمير الأعضاء المصابة من الحيوانات، وكذلك لمنع انتشار الكلاب في إقليم النباتات المسالخ والماشية المقبرة، الألبان واللحوم.
فمن الضروري تحديد تعج بنشاط (يجب علينا أولا دراسة فئة مرسوما - .. الصيادون، الأشخاص الذين يعملون في تجهيز الجلود والفرو، وما إلى ذلك)، فضلا عن المشتبه به في الوقت المناسب وتقديم التشخيص الصحيح في حالة المرض لمنع مضاعفات خطيرة.
يتكون العلاج الوقائي الشخصي من مراقبة قواعد النظافة الشخصية ، خاصة عند التعامل مع الحيوانات. من الضروري استبعاد استهلاك الفواكه والخضروات غير المغسولة ، وليس شرب المياه غير المسلوبة من المصادر الطبيعية.
علاج مرض المشوكات هو عملية جراحية.
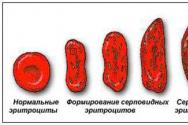
فقر الدم هو انخفاض مستمر في مستوى الهيموغلوبين في الدم ، وهو بروتين يحمل الأكسجين. هناك الكثير من العوامل التي يمكن أن تسبب انخفاض في تركيز الهيموجلوبين ، ومع ذلك ، تسبب الديدان الطفيلية بطريقتين:
- تسبب فقدان الدم (سواء بسبب امتصاص الدم أو بسبب تلف في الأمعاء وغيرها من الأعضاء) ؛
- امتصاص فيتامين B12 ، والذي يؤدي إلى نقص غير مباشر في فقر الدم عند البشر ، حيث أنه B12 ضروري لتخليق الهيموجلوبين.
بعد أن توغلت في جسم الإنسان في شكل اليرقات (والديدان الشصية والحفازات قادرة على إصابة الناس حتى من خلال الجلد) ، فإن هذه الديدان تهاجر من خلال الأوعية الدموية والرئتين والجهاز التنفسي والبلعوم في معي الاثنا عشر - مكان مسكنهم. هناك الديدان تأكل وتصل إلى سن البلوغ.
يعد التأخر الناجم عن فقر الدم في النمو العقلي والجسدي مشكلة خطيرة بالنسبة للأطفال في البلدان الاستوائية التي كتبتها مجموعة من عالمين أمريكيين وسويسريين واحد بعنوان "Ankelylostomies and Anemia: Approaches to Prevention and Treatment".
عدة طرق أخرى تتسبب في فقر الدم في ممثلي البشر من واحد من أكثر نوعين من الديدان الشائعة - ascarids. عندما تدخل البيض الأمعاء ، تدخل اليرقات جدار الأمعاء وغنية في الشعيرات الدموية. على مجرى الدم ، يمرون عبر الكبد ، الجانب الأيمن من القلب والرئتين ، كل ذلك يتغذى على دم الإنسان. للوصول إلى تجويف الحويصلات الهوائية والوصول إلى البلعوم عن طريق المجرى الهوائي ، تقوم الرئة في الرئتين بتكسير الشعيرات الدموية ، مما يؤدي إلى نزيف حاد ، ونتيجة لذلك ، انخفاض مستوى الهيموجلوبين.
إن التطوير الإضافي للسكاريد الصغار هو خارج نطاق هذه المقالة ، حيث أنهم لم يعودوا يدخلون إلى الدورة الدموية ، ولكن في حالة البالغين لا يطعمون الدماء ، ولكن على كتلة الغذاء والطبقة العليا من الغشاء المخاطي.
على النحو التالي من أعلاه ، مع عدوى غير متكررة ، يؤثر نقص هيموجلوبين الناجم عن Ascaris على كمية وتكوين الدم بشكل ضئيل. وتستغرق فترة بقاء اليرقات الكاملة في الدم حوالي أسبوعين ، ولا يعيش الأفراد البالغين أكثر من عام ، في حين أن الدودة الشصية تشرب الدم طوال الأربع سنوات من حياتهم ، وغير الخمر - 15 سنة.
ومع ذلك ، يتم تسجيل داء الأنكلستوميات في الفضاء ما بعد السوفيتي نادرًا جدًا ، في حين ينتشر مرض الكَرَادِيّة على نطاق واسع. الضحية الرئيسية ل askaris هي الأطفال ، عند اللعب في رمل وعلى العشب ، وتصاب بالعدوى تقريبا دون توقف. وبالتالي ، فإن الديدان في الطفل يمكن أن تكون سبب فقر الدم وتفسير التطور المتأخر.
لذا ، فإن الأنواع التالية من الديدان هي المسؤولة عن انخفاض خضاب الدم ، ونتيجة لذلك ، فقر الدم:
- الديدان الخطافية (تسبب داء الأنكلستوميات) ؛
- nekatori (neckaroz)؛
- ascarids (الاسكاريس) ؛
- toksokary (toxocarosis)؛
- trichostrongyloid (التريكوستيرونغلويد) ؛
- الأوعية المعوية (داء الأندويدويد) ؛
- لحم الخنزير الشوك (shadyoz)؛
- tsepen الخيار (dipilidioz) ؛
- الشريط العريض (diphyllobothriasis) ؛
- fluke الكبد (fascioliasis) ؛
- dvujustiki العملاقة (fascioliasis) ؛
- fasciolopsis (fasciolopsychosis).
- الأميبات السائقي (الدوسنتاريا الأميبية) ؛
- malism plasmodia (الملاريا) ؛
- داء الليشمانيا الحشوي (داء الليشمانيات الحشوي) ؛
- babesia (babesiosis)؛
- sarcocysts (sarcocystosis) ؛
- المثقبيات (داء المثقبيات الأفريقي).
يمكن أن تسبب العديد من الديدان الطفيلية والالتهابات الطفيلية في الواقع فقر الدم: نقص الحديد (المرتبط بفقدان الحديد) أو بعد النزيف (نتيجة لفقدان الدم) أو نقص فيتامين B12 (الذي يسببه نقص شديد في فيتامين B12). من المستحيل التقليل من خطورة هذه الحالة ، لأن أي نوع من أنواع فقر الدم يمكن أن يؤدي إلى قصور القلب ، ونقص فيتامين ب 12 هو تدهور آخر للأعصاب. الخطر الأكبر هو فقر الدم للأطفال الذين غالباً ما يكون لديدانهم تباطؤ في معدلات النمو البدني والعقلي.
الإمساك
الديدان ، بسبب شكلها وحجمها الكبير ، يمكنها إغلاق بعض القنوات ميكانيكيا ، تجويف الأمعاء. يمكن أن العدوى وفيرة غلق إغلاق الصفراء والقنوات المعوية ، مما يؤدي إلى فضلات نادرة وصعبة.
الإسهال
الغازات والتورم
متلازمة الجهاز الهضمي
ألم في المفاصل والعضلات
حساسية
مشكلة الجلد
الأنيميا
الورم الحبيبي
الهلع
اضطراب النوم
التعب المزمن
اضطرابات المناعة
علم الأورام
احتشاء ، داء سكري ، عقم
الكلاميديا تسبب العقم ، عسر الهضم ، آفات البنكرياس المختلفة (بما في ذلك مرض السكري) ، وتؤدي إلى نوبة قلبية. الكلاميديا مع تدفق الدم (الدم من الأوردة المستقيم يمكن أن يصيب القلب ، خاصة إذا كان هناك ارتفاع ضغط الدم البابي) يتحرك نحو القلب ، يخترق جدران الأوعية ويدمر أنسجتها. على الجدار الداخلي للسفينة تظهر ندبة. فهو يعوق تدفق الدم ، ويزيد من ضغط الدم ، ويزيد الحمل على القلب. مع تقدم العمر ، تصبح الندبة أكثر وأكثر ، ويفتقر القلب للأكسجين ، وتبدأ أنسجة عضلة القلب تتحلل. في مرحلة ما ، لا يتحمل الجدار مقاومة مفرطة - يحدث احتشاء.
عيون
غالبا ما يتجلى شكل العين من داء المقوسات المكتسبة في شكل التهاب القزحية الحاد - التهاب الأغشية قزحي الألوان والأوعية الدموية في العين والجسم الهدبي من العينين. قد تترافق العديد من حالات تلف العين ، التي اتخذت من أجل مرض السل ولم يتم علاجها بنجاح مع الأدوية المضادة للسل ، مع داء المقوسات.
حول المضادات الحيوية قليلا
العديد من المضادات الحيوية ، مثل البنسلين ، التتراسيكلين ، الستربتوميسين ، تحفز مباشرة نمو الفطريات ، لأنها مصنوعة من فطريات العفن. الفطريات تناول هذه الأدوية باعتبارها الغذاء الأنسب لأنفسهم. هذا التحفيز من قبل "العلاج" مع المضادات الحيوية يؤدي إلى تكاثر الفطريات ويحفز على أنواع مختلفة من المضاعفات.
فمن الأفضل لتجديد المخزون من السيليكون ، وهذا هو اعتماد ذيل الحصان الحقيقي مع أي مجموعات عشبية أو بشكل منفصل.
النجاح لك ، صحتك في يديك.
وصفات ونصائح أعدتها غالينا Demidenko ، الموقع
التهاب الشعب الهوائية والالتهاب الرئوي والتهابات الجهاز التنفسي الحادة هي التهابات في الرئتين مع يرقات أسكارس أو غيرها من الديدان.
تتأثر الصدفية والبهاق الجلد من الديدان (filarias) ، والأنسجة تحت الجلد Trichina. أنها تسبب عيوب الجلد والحكة.
من لديه سلسلة قزم - على الجسم الكثير من الحليمات. جلد اليدين والقدمين من هؤلاء الناس رطب. هؤلاء الناس يعانون من انخفاض ضغط الدم. هم دائما ضعيف و ضعيف ، مع شخصية مملة. لديهم دائما الوركين والساقين الكاملة والمتورمة.
من هو مصاب بسلاسل لحم الخنزير - تورم قوي في الوجه ، وكشخ من المعاناة ، والتجاعيد طيات كبيرة. هؤلاء الناس لديهم آلام الشقيقة ، والتهاب المفاصل ، والفشل الكلوي.
من هو مصاب بسلاسل الكلاب - الجسم نفسه رقيق ، والمعدة كبيرة جدا. لديهم الحقائب حول أعناقهم ، شفاه منتفخة وعينين صغيرتين.
ربما كنت مبعوثة ولا تصدق ذلك ، ولكن لا أحد محصن من الطفيليات. لا داعي للذعر ، مجرد القيام بالوقاية من التخلص من الطفيليات. لقد وجدت بسيطة بشكل مثير للدهشة العلاج الشعبي، مع وفورات في المحفظة ، ولكنها فعالة جدا!
اقرأ هنا.