Анализ мочи реакция на кровь следы. Поражение почечных клубочков. Введение в терминологию
Возможно исследование эритроцитов и гемоглобина (миоглобина) в моче с помощью диагностических тест-полосок.
Тест основан на способности гемоглобина и миоглобина катализировать окисление окрашенного индикатора (хромогена) стабилизированным органическим гидропероксидом. Используют свежую мочу, хорошо перемешанную. Полоску погружают на 2-3 с в исследуемую мочу, вынимают и проводят о край емкости для удаления избытка мочи, не касаясь зонами индикации. Оценку проводят, сравнивая окраску зон с цветной шкалой на этикетке.
Тест высокочувствителен и специфичен к эритроцитам, гемоглобину и миоглобину. Не реагирует на нормальный физиологический уровень гемоглобина и эритроцитов в нецентрифугированной моче и присутствие в моче эпителия, лейкоцитов и других клеточных элементов. Чувствительность метода позволяет обнаружить до 5 эритроцитов в 1 мкл нецентрифугирован-ной мочи и выявить присутствие гемоглобина, образовавшегося при гемолизе 10 эритроцитов, что соответствует 0,3 мг/л. Эритроциты, осаждаясь на диагностической зоне, в зависимости от их количества в нецентрифугированной моче, проявляются в виде точек зеленого цвета, расположенных разрозненно или почти слитно. При выраженной микрогематурии, макрогематурии и при сочетании в моче эритроцитов и гемоглобина как продукта их распада или только гемоглобина диагностическая зона окрашивается равномерно, интенсивность ее окраски пропорциональна количеству гемоглобина.
Трехстаканная проба
Чтобы уточнить источник лейкоцитов и эритроцитов, выполняют трехстаканную пробу. Пациент мочится в 3 стакана: в 1-й — около 10-20 мл, во 2-й — около 150-200 мл и в 3-й — остатки мочи. Наличие лейкоцитов и эритроцитов только в 1-й порции свидетельствует о патологии уретры, только в 3-й — о патологии мочевого пузыря, во всех порциях — о заболевании почек.
Появление эритроцитов в моче называют гематурией. Нахождение их в каждом поле зрения называется микрогематурией, а если кровь обнаруживают макроскопически, то говорят о макрогематурии. Гематурия — грозный сим-птом, в связи с чем необходимо найти ее причину. У пациентов с уже имеющимся хроническим заболеванием почек и/или мочевыводящих путей гематурия (особенно макрогематурия) всегда указывает на увеличение активности или обострение заболевания.
Гематурия может быть почечного и непочечного генеза.
Почечная гематурия
Почечная гематурия обусловлена деструктивными процессами в ткани почек, нарушением венозного оттока, некротизирующим васкулитом. В основе клубочковой гематурии чаще всего лежит иммуновоспалительное повреждение базальной мембраны клубочка (БМК) или врожденные аномалии, реже — токсическое или воспалительное поражение тубулоинтерстиция и канальцев. Материал с сайта
Непочечная гематурия
Непочечная гематурия обусловлена преимущественно нарушением целостности слизистой оболочки мочевыводящих путей вследствие воспалительного процесса, травм, опухолевого поражения, нередко сопровождающегося изъязвлением, передозировки антикоагулянтов (гепарин, варфарин). Камнеобразование или пассаж камня по мочеточникам, мочевому пузырю и мочеиспускательному каналу также могут явиться причиной гематурии.
Эритроциты при исследовании могут быть неизмененными (свежие) при мочекаменной болезни, остром цистите, поликистозе, злокачественных новообразованиях почек и представляют собой круглые безъядерные клетки желто-оранжевого цвета. Измененные эритроциты имеют вид одно- или двухконтурных телец (теней эритроцитов), чаще почти бесцветных, или дисков с неровными краями и встречаются при остром гломерулонефрите, туберкулезе почек. Изменение (деформация) эритроцитов происходит вследствие прохождения их в условиях патологии через базальную мембрану клубочков.
Как только родители замечают в детской моче примесь крови, они незамедлительно обращаются к педиатру или урологу. Такое состояние обычно является поводом для немедленной консультации врача, поскольку появление крови может быть признаком серьезных заболеваний.
Причины
Чаще всего выявление крови в анализе мочи ребенка указывает на почечные болезни, однако к гематурии могут приводить и внепочечные причины. Кровь может появляться при:
- Наследственных заболеваниях мочевых путей.
- Инфекционных поражениях выделительной системы.
- Почечной недостаточности.
- Откладывании солей и камней в почках или мочевом пузыре.
- Гломерулонефрите.
- Повреждениях мочевыделительных путей.
- Проблемах со свертываемостью крови.
- Снижении иммунитета при вирусных инфекциях и простудах.
- Проблемах с кровоснабжением почек, в частности, при тромбозе вен почки.
- Системных болезнях.
- Опухолевых процессах.
 Наличие крови в моче является поводом для обращения к врачу
Наличие крови в моче является поводом для обращения к врачу
У новорожденного
Часто родители ошибочно принимают за кровь покраснение мочи новорожденного младенца, которое в норме бывает в первые дни жизни крохи вследствие попадания в нее избыточного количества уратов. Такое состояние носит название мочекислого инфаркта и не является признаком болезни малютки.
Тем не менее, в мочу новорожденного малыша действительно может попасть кровь, например, при родовых травмах, врожденных патологиях почек или инфицировании мочевых путей крохи.
У грудничка
В первый год жизни сосуды в организме младенца еще очень хрупкие, поэтому любые нарушения здоровья способны привести к их повреждению. Даже простуда с высокой температурой или сильная физическая нагрузка может вызвать мочеиспускание с кровью.
Вследствие неправильного ухода за малышом возможно развитие инфекции мочевых путей, например, у грудного малыша может появиться цистит или уретрит.
Кроме того, выявленная в грудном возрасте гематурия может указывать на врожденные патологии, развитие гломерулонефрита или геморрагический диатез.
 Кровь в моче, как правило, является не единственным симптомом заболевания
Кровь в моче, как правило, является не единственным симптомом заболевания
У более взрослых детей
Мочеиспускание с примесью крови у деток постарше зачастую указывает на болезни почек или мочевого пузыря. Это частый симптом цистита или нефрита.
Также кровь может появиться при образовании камня в мочевых путях – он может повреждать слизистые оболочки и вызвать кровотечение. Нередки у подросших деток и кровотечения из мочевыделительных путей, вызванные травмами.
Диагностика
Большое количество попавших в мочу эритроцитов меняет окраску мочи (она становится красного цвета) и называется макрогематурией. Ее родители замечают визуально и сразу же обращаются за медицинской помощью. Однако у ребенка возможно и другое состояние, называемое микрогематурией, когда кровь в мочу проникает, но внешне это незаметно. Такую проблему можно выявить лишь при лабораторном исследовании мочи.
Если появились подозрения на наличие крови в моче малыша, важно сдать общий анализ мочи , а также пробы Каковского-Аддиса и Нечипоренко . Также ребенку будет назначено УЗИ и исследование крови. В некоторых случаях врач направляет малыша на томографию, цистоскопию или рентген.
Если кровь появляется, когда ребенок начинает мочиться, то причиной выступают проблемы с уретрой. Если выделение крови отмечается в конце мочеиспускания, такое бывает при поражениях мочевого пузыря.
Дополнительное выявление в анализе мочи белка подтверждает поражение почек. Если в мочу попали кровяные сгустки, это также характерно для болезней почек, но может наблюдаться и при кровотечении из других отделов выделительной системы.
 Проанализируйте рацион ребенка за прошедший день и подумайте, не могли ли продукты окрасить мочу в красный цвет
Проанализируйте рацион ребенка за прошедший день и подумайте, не могли ли продукты окрасить мочу в красный цвет
Что делать?
Первое, что важно сделать для родителей, заметивших в детской моче кровь – убедиться, что моча действительно включает клетки крови. Сначала нужно вспомнить, не ел ли ребенок накануне какие-либо продукты с красными пигментами (свеклу, чернику, сладости и другие), а также не начал ли он принимать какие-либо новые медикаменты. Если это так, проследите, чтобы ребенок достаточно пил, и очень скоро моча снова приобретет желтую окраску.
Если связь с лекарствами и продуктами не обнаружена, следует отправляться к врачу. Специалист назначит исследование мочи, а также анализ крови ребенка, что позволит выявить причину проблемы и своевременно начать ее устранение.
 Лечение заболеваний должно проходить только под контролем компетентного врача
Лечение заболеваний должно проходить только под контролем компетентного врача
Причины, по которым не стоит беспокоиться о наличии следов крови в моче
Выделение крови с мочой считается допустимым, если:
- В мочеиспускательный канал ребенка введен катетер. Появление крови возможно и несколько дней после его извлечения.
- Ребенку проведена цистоскопия. Кровь может выделяться в день процедуры и несколько дней после нее.
- Была выполнена процедура раздробления либо удаления камней из почек.
- Накануне проведения анализа у ребенка была очень интенсивная физическая нагрузка.
> Определение гемоглобина в моче (реакция на кровь)
Данная информация не может использоваться при самолечении!
Обязательно необходима консультация со специалистом!
Кровь в моче может присутствовать либо в виде эритроцитов (гематурия), либо в виде пигмента гемоглобина (гемоглобинурия). Эритроциты при центрифугировании мочи оседают на дно, их обнаруживают посредством микроскопии мочевого осадка. Гемоглобин остается в жидкой части, его выявляют при помощи специальных реакций с амидопирином, гваяковой кислотой и пр. Для экспресс-анализа используют тест-полоски или специальные реактивные таблетки.
В каких ситуациях следует определять гемоглобин в моче?
Наличие эритроцитов в моче наблюдается при патологии почек и мочевыводящих путей (мочеточников, мочевого пузыря, мочеиспускательного канала). Эритроциты могут содержаться в измененном и неизмененном виде.
Измененные эритроциты появляются в моче при заболеваниях паренхимы почек. В этом случае при массивной гематурии моча приобретает цвет «мясных помоев». Неизмененные эритроциты в большом количестве окрашивают мочу в красный цвет. Это бывает при травмах почек, разрыве мочевого пузыря, мочекаменной болезни, новообразованиях. Незначительное содержание эритроцитов в моче не изменяет ее цвета и определяется при микроскопии осадка.
Появление гемоглобина в моче свидетельствует о разрушении в крови большого количества эритроцитов (гемолизе). Моча в таком случае может быть светло-коричневой, темно-коричневой и даже черной в зависимости от концентрации гемоглобина. Массивное разрушение эритроцитов наблюдается при переливании несовместимой крови, отравлениях анилиновыми красителями, лекарственными веществами (сульфаниламидами), при гемолитической анемии, тяжело протекающих инфекциях (малярии, тифе, сепсисе).
Какие врачи назначают анализ, и где его можно сделать?
Определение содержания гемоглобина в моче обычно назначают терапевты, хирурги, гинекологи, гематологи, инфекционисты, нефрологи, урологи.
Выполнить анализ мочи на гемоглобин можно в клинических лабораториях всех диагностических центров и лечебных учреждений.
Что является материалом для исследования, как правильно подготовиться к анализу и собрать материал?
Материалом для исследования является моча. Как правило, это первая утренняя порция.
Специальной подготовки не требуется, необходимо лишь соблюдать некоторые правила. Накануне анализа исключают продукты, содержащие красящие вещества (свеклу, морковь), алкоголь. Соблюдение правил личной гигиены помогает избежать случайного попадания в материал для исследования биологических жидкостей, искажающих результаты. Необходимо воздержание от половых контактов. Женщинам не следует сдавать анализ во время менструации.
Мочу собирают в чистую посуду с плоским дном, а лучше в специальный контейнер. Доставить материал в лабораторию нужно в течение двух часов.
Результаты исследования в норме
Нормальное содержание эритроцитов в моче у мужчин – до одного, у женщин – до трех в поле зрения. Гемоглобин в моче содержаться не должен.
Преимущества и недостатки метода
Преимуществом исследования мочи на гемоглобин является возможность ранней диагностики заболеваний, протекающих часто бессимптомно и сопровождающихся разрушением эритроцитов в крови.
Недостатком метода является невозможность определения причины наличия гемоглобина в моче. Этот недостаток «исправляют» путем дополнения результатов анализа мочи данными других исследований.
Клиническое значение данного исследования, интерпретация результатов
Исследование мочи на гемоглобин помогает проводить диагностику многих заболеваний, протекающих с нарушением его обмена, определять степень нарушения функций органов, контролировать эффективность медикаментозного лечения.
Наличие гемоглобина в моче может являться первым симптомом серьезных заболеваний и требует немедленного обращения к специалисту.
Физиологической (естественной) считается гематурия, которая соответствует следующим критериям:
- 1 В мочевом осадке (общий анализ мочи) обнаруживаются единичные эритроциты (не более 3 в поле микроскопа);
- 2 В пробе Нечипоренко выявляется не более 1000 эритроцитов на 1 мл мочи.
Все, что выходит за рамки приведенных критериев, относится к патологической (ненормальной) гематурии.
Введение в терминологию
По наличию/отсутствию клинической картины все виды гематурии принято делить на две отдельные группы – бессимптомные и сопровождающиеся субъективными симптомами. Наибольшую опасность представляет именно бессимптомная гематурия, так как она затрудняет диагностический поиск.
Часто повышение уровня эритроцитов в моче сочетается с другими видами патологий мочевого осадка, такими как и лейкоцитурия. При отсутствии сопутствующих отклонений в анализах мочи гематурию называют изолированной.
Обнаруженные в моче кровяные тельца могут различаться по своему строению и форме (измененные, неизмененные) в зависимости от места их попадания в мочевыделительную систему.
При патологии почек эритроциты под воздействием щелочной рН визуально меняются . Такие эритроциты называют выщелоченными, или измененными. При поражении мочеточников, мочевого пузыря или уретрального канала кровяные тельца не успевают изменить свою форму, поэтому их называют свежими, или неизмененными .
В результате общего анализа мочи, выполненного "руками", всегда указывается, какие эритроциты видны в поле зрения. Уже на этом этапе врач может заподозрить или исключить какую-либо группу заболеваний мочевыделительной системы (например, как на рисунке 1).
Рисунок 1 - Общий анализ мочи при остром пиелонефрите
Повсеместное распространение анализаторов и тест-систем привело к тому, что в бланке ОАМ увеличение числа эритроцитов в моче не сопровождается описанием дополнительных характеристик. Иногда это требует дополнительных усилий в диагностике патологии.
Количество выделенных с мочой эритроцитов может быть совершенно различным, поэтому различают:
- 1 Микрогематурию – патологическую эритроцитурию, не меняющую цвет мочи. Проще говоря, при микрогематурии в мочу попадает небольшое, но превышающее норму, количество эритроцитов. Степень микрогематурии может быть определена несколькими количественными методами (микроскопия осадка мочи, ). При микроскопии обнаруживается более 3 (трех) эритроцитов в поле микроскопа.
- 2 Макрогематурию – появление в моче крови в количестве более 0,5 мл на 1 литр. При этом моча визуально изменена, имеет цвет «мясных помоев». Чем сильнее кровотечение, тем больше моча напоминает алую кровь. Макрогематурия всегда является серьезной патологией, однако следует помнить, что окрашивать мочу могут продукты питания и лекарственные препараты, поэтому каждый эпизод макрогематурии должен быть подтвержден лабораторно.
В зависимости от особенностей течения гематурия подразделяется на:
- 1 Стойкую, длящуюся непрерывно, в течение более, чем четырех месяцев;
- 2 Рецидивирующую, возникающую периодически и протекающую с периодами ремиссий.
Почечная гематурия чаще всего стойкая двусторонняя, безболевая, сочетается с протеинурией, цилиндурией, лейкоцитурией. В медицинской литературе описаны формы гломерулярного нефрита, который проявлялся только изолированной формой болевой макрогематурией.
Изолированная микрогематурия
Изолированная микрогематурия является сложным для интерпретации состоянием, однако часто обнаруживается случайно при прохождении очередного профилактического медицинского осмотра.
При этом микрогематурия может повторяться в каждом последующем пациента (персистирующая), так и периодически исчезать (интермиттирующая). Само по себе такое деление гематурии не позволяет выяснить локализацию патологического очага.
Более информативно микрогематурию делить на симптомную и бессимптомную (то есть гематурию, сопровождающуюся симптомами и не имеющую никаких проявлений).
Критерии изолированной гематурии:
- 1 Эритроциты мочи 3-5 в п/з, без изменения окраски мочи в 2-х последовательно выполненных анализах мочи;
- 2 Отсутствие каких-либо жалоб у пациента;
- 3 Отсутствие явных признаков соматической патологии;
- 4 Протеинурия отсутствует или следовая (количество белка в моче колеблется в диапазоне 0,033-0,066 г/л).
Причины появления эритроцитов в моче
Происхождение гематурии на сегодняшний день объясняется множеством факторов, среди которых наиболее частые – механические травмы, нарушения работы системы гемостаза, микробно-воспалительные процессы, конкременты мочевой системы, иммунокомплексные нефриты, васкулиты и др.
Так как причинами гематурии могут быть большое количество заболеваний, то их условно делят на две большие группы:
- 1 Почечные, среди которых гломерулярные (связанные с почечными клубочками) и негломерулярные (связанные с почечным интерстицием);
- 2 Внепочечные – локализованные в нижерасположенных отделах мочевыводящей системы.
Самым простым способом для определения локализации и высоты патологического процесса является трехстаканная проба.
Цели и суть трехстаканной пробы
Как мы писали выше, эритроциты в моче могут появляться при повреждении почечной ткани, верхних и нижних мочевыводящих путей. В дифференциальной диагностике крайне важно определить уровень происхождения гематурии (верхние или нижние мочевыводящие пути).
Одним из самых примитивных методов, позволяющих это сделать, является . Суть данного исследования заключается в следующем: моча в начале, середине и конце акта мочеиспускания последовательно собирается в три разные стерильные емкости, каждая из этих порций в последующем исследуется на наличие и выраженность гематурии.
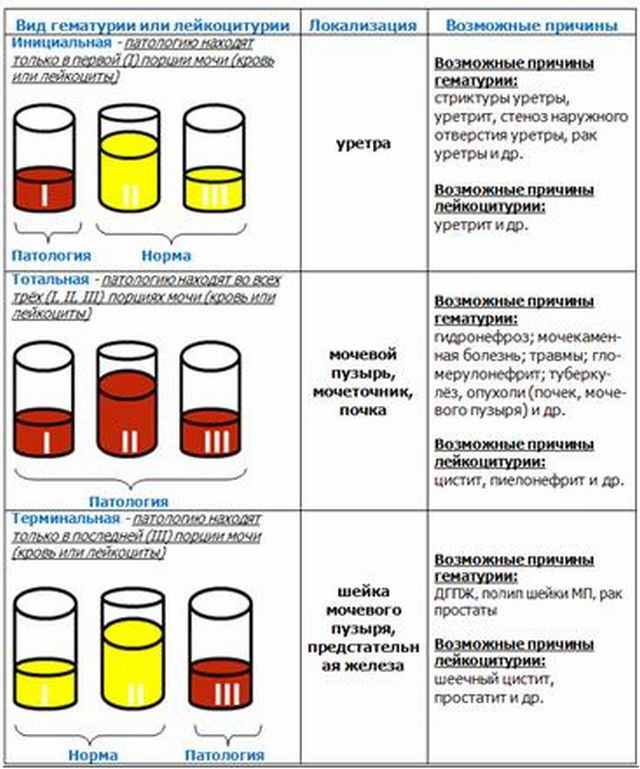
Рисунок 2 - Виды гематурии при трехстаканной пробе мочи. Источник иллюстрации - 1pochki.ru. Для просмотра кликните по рисунку
Различают:
- 1 Гематурию инициальную (наличие эритроцитов только в первой порции) – характерна для травм, воспалительных процессов, локализованных в начальной части уретрального канала, опухолей уретры.
- 2 Гематурию терминальную (наличие эритроцитов только в третьей порции) – характерна для циститов, болезней простаты, шистосомоза и др.
- 3 Гематурию тотальную (эритроциты обнаруживаются в каждой из порций мочи). Ситуация наблюдается при поражении почечной паренхимы, мочеточников, почечных лоханок.
Внепочечные причины появления крови в моче
Данный вид гематурии встречается примерно в 65% случаев и не связан с поражением ткани почки. Среди наиболее весомых причин:
- 1 Уролитиаз, мочевого пузыря – причина примерно 20% случаев гематурии. Большая часть камней кальцийсодержащие, а, следовательно, они выявляются на обзорной рентгенограмме брюшной полости. Для подтверждения наличия камней и выявления их точной локализации дополнительно используется ультразвуковая диагностика и внутривенная урография.
- 2 Опухоли внепочечной локализации – карцинома лоханок, мочевого пузыря или мочеточника. опухоли уретры, гипертрофия предстательной железы. Частота выявления опухолей мочевой системы напрямую зависит от возраста и пола. Чаще всего они диагностируются у мужчин в возрасте старше 65 лет. Методом подтверждающим наличие опухолей мочевой системы является цистоскопия.
- 3 Инфекции – цистит, уретрит, простатит, в том числе вызванные специфическими инфекционными агентами (половые инфекции). Данные состояния являются причиной примерно 20-30 процентов всех случаев гематурии. Чаще возникают среди женщин. На наличие инфекции указывают следующие симптомы: пиурия, дизурия (жжение и боли при мочеиспускании), боли в надлобковой области. Практически всегда удается выявить инфекционный агент при .
- 4 Прием лекарственных препаратов – гепарин, варфарин, цитостатики.
- 5 Травмы – катетеризация мочевого пузыря, введение в мочевые пути инородных тел.
Почечные причины появления крови в моче
При подозрении на почечную гематурию крайне важно выяснить ее природу – гломерулярная (связанная с почечными клубочками) или негломерулярная.
Для проведения дифференциальной диагностики между ними используется фазово-контрастная микроскопия, позволяющая проанализировать форму и строение красных кровяных телец:
- 1 При гломерулярном характере поражения эритроцитарный дисморфизм (различие формы и величины эритроцитов) достигает 80%, а мембраны исследуемых клеток местами повреждены, края эритроцитов не ровные.
- 2 При негломерулярном характере поражения 80% и более эритроцитов имеют одинаковый размер и формы, мембраны не изменены или изменены незначительно;
- 3 Смешанный характер поражения – нет признаков преобладания дисморфизма или изоморфизма.
Одним из самых верных симптомов гломерулярного типа гематурии является обнаружение в моче акантоцитов – деформированных эритроцитов, напоминающих по форме листья клена.
Поражение почечных клубочков
Данный тип гематурии может встречаться в любых возрастных группах, однако наиболее распространен в детском возрасте, а также среди взрослых до 45 лет. Среди наиболее частых причин:
- Пролиферативные заболевания почечных клубочков – болезнь Берже, постстрептококковый гломерулонефрит, пурпура Шенлейн-Геноха, системные васкулиты, синдром Гудпасчера, мембранозная нефропатия, СКВ.
Данные заболевания обычно дебютируют нефротическим синдромом. Наиболее распространенным состоянием из перечисленного списка является болезнь Берже (IgA-ассоциированный нефрит). Болезнь Берже проявляется гематурией и незначительной протеинурией, в то время как остальные признаки нефротического синдрома выражены незначительно. В некоторых случаях признаком пролиферативного гломерулонефрита является лишь наличие изолированной гематурии.
- Непролиферативные заболевания почечных клубочков – диабетический гломерулосклероз, мембранозная нефропатия.
На первое место при данных состояниях выходит тяжелая протеинурия и выраженный нефротический синдром, однако микроскопическая гематурия тоже имеет место быть.
Макрогематурия и наличие эритроцитарных цилиндров не характерны.
- Семейные заболевания – болезнь тонких базальных мембран, синдром Альпорта. Одна из самый известных, наследственно обусловленных причин гематурии - синдром Альпорта.
В дебюте данный синдром проявляется изолированной гематурией, спустя годы присоединяется протеинурия. Сопутствующими симптомами являются потеря слуха и нарушения со стороны зрения.
Еще одной частой причиной наследственной гематурии является болезнь тонких базальных мембран. Данное состояние очень легко пропустить, так как клубочки при микроскопии выглядят абсолютно нормально, а для обнаружения мембранного истощения необходимо использовать электронную микроскопию.
Негломерулярная гематурия
Они связаны с заболеваниями паренхимы почки без повреждения клубочков. К ним можно отнести:
- Повышение экскреции с мочой кальция и мочевой кислоты – гиперкальциурия и гиперурикозурия вызывают гематурию, даже без образования камней в почках.
Гематурия возникает в связи с повреждением почечных канальцев кристаллами или микролитами. Назначение таким больным тиазидов (для лечения гиперкальциурии) и аллопуринола (для лечения повышенной экскреции мочевой кислоты) в большинстве случаев приводит к прекращению выделения эритроцитов с мочой.
- Почечная карцинома составляет примерно 20% от структуры опухолей мочевыводящей системы. Классическая триада – боли в пояснице, стойкая гематурия, объемное образование в брюшной полости.
Лекарственно-индуцированная гематурия
С развитием фармакологии стало известно, что прием некоторых лекарств может приводить к нарастанию в моче уровня эритроцитов. К таким препаратам относят:
- 1 Антикоагулянты;
- 2 Пентоксифиллин;
- 3 Фосфамид;
- 4 Циклофосфамид.
К увеличению уровня эритроцитов в моче может также приводить прием больших доз витамина С (гипероксалатурия и повышение риска уролитиаза).
Диагностические мероприятия
Для определения истинной причины появления гематурии необходимо тщательно собрать анамнез заболевания и провести физикальный осмотр, по результатам которых можно определить дальнейшую тактику ведения пациента:
- Исключить поражение почечных клубочков можно с помощью биопсии. Подтвердить наличие системного заболевания можно с помощью проведения серологических реакций: антитела к ДНК, АЦЦП, низкий уровень комплемента.
- Наличие фарингита или инфекции дыхательных путей в течение 2 предшествующих недель позволяет заподозрить наличие постстрептококкового нефрита. Для его подтверждения необходимо исследовать кровь на повышение уровня антистрептолизина О (АСЛ-О) и снижение С3-комплемента.
- Обнаруженная на кожных покровах геморрагическая сыпь, а также суставной синдром позволяют думать о пурпуре Шенлейн-Геноха, подтвердить которую могут тромбоцитопения в ОАК, признаки гипокоагуляции, выраженная протеинурия и повышение АД.
- При сочетании гематурии с учащением мочеиспускания, дизурией, лейкоцитурией обязательно исследование мочи на наличие бактерий и дальнейшее лечение инфекционного процесса. После лечения исследование мочи проводят повторно. При сочетании симптомов расстройства мочеиспускания с отрицательным анализом на бакпосев необходимо обследовать пациента на наличие половых инфекций.
- При выявлении у больного признаков одностороннего поражения, симптомов почечной колики рекомендована для выявления мочекаменной болезни и определения уровня обструкции.
- При выявлении у мужчин старше 40 лет гематурии и признаков патологии простаты обязательно проведение цистоскопии. Если источник вероятного кровотечения не обнаружен в мочевом пузыре, то следует исключить заболевания почечной паренхимы.
Диагностический поиск при отсутствии симптомов
Одним из самых информативных методов визуализации при бессимптомной гематурии является УЗИ почек, позволяющее выявить патологические почечные образования. При отсутствии патологии на УЗИ, дальнейшая тактика ведения пациента зависит от его возраста.
Так, до 35 лет наиболее часто причинами гематурии являются гломерулярные и метаболические болезни, тогда как опухоли встречаются очень редко. Следовательно, при возрасте больного младше 35 лет первоочередно исследование пациента на уровень экскреции кальция и мочевой кислоты, а при их нормальных показателях диагностика системных заболеваний и наследственных форм нефропатий (обследование кровных родственников на гематурию).
Наиболее точный способ диагностики – биопсия почки проводится, если на предыдущих этапах достоверно выявить причину гематурии не удалось.
У лиц старше 35 лет алгоритм диагностики бессимптомной гематурии несколько отличается в связи с ростом вероятности новообразований в мочевом тракте. При отсутствии отклонений при УЗИ следующим этапом является выполнение экскреторной урографии и томографии.
Если патология не обнаружена, то проводятся цистоскопия с целью исключения патологического образования в мочевом пузыре и цитологическое исследование мочи.
Тактика врача первичного звена
При обнаружении у пациента повышения уровня эритроцитов в анализе мочи (не менее, чем в 2 последовательно выполненных, с интервалом в неделю):
- 1 Тщательно собрать анамнез на наличие семейной почечной патологии, приема лекарственных препаратов;
- 2 Выполнить общий и биохимический анализы крови, определить уровень креатинина и мочевины;
- 3 Провести УЗИ почек и мочевого пузыря;
- 4 Направить на консультацию уролога и гинеколога;
- 5 Исключить ИППП;
- 6 При сохранении и прогрессировании гематурии в течение 4-х месяцев – немедленное направление к нефрологу.
Объем исследований у нефролога:
- 1 Фазово-контрастная микроскопия осадка мочи, определение количества деформированных эритроцитов;
- 2 Определение уровня IgА (болезнь Берже);
- 3 Допплер-УЗИ почек;
- 4 Количественное определение в моче уровня уратов и оксалатов.
- 5 При выраженном и опасном для пациента мочевом синдроме (потеря белка с мочой более 1 г/сутки), обнаружении эритроцитарных цилиндров – диагностическая биопсия почки.
Неотложными показаниями к биопсии почки служат: массивная потеря белка, длительность гематурии более 1 года, семейный характер заболевания, сочетание с нарушением функции почки, подозрение на гломерулярный генез.
Лечение
Тактика лечения и ведения пациента определяется основной причиной, приведшей к появлению гематурии . Терапия основного заболевания является основой терапии гематурии.