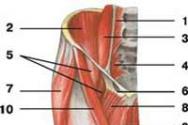
Осложнения закрытых переломов и вывихов. Другие осложнения переломов и вывихов. Ошибки и осложнения при оперативном лечении по поводу переломов костей
Замедление консолидации. Отсутствие четких признаков консолидации, появления костной мозоли на рентгенограмме через 2 мес. после репозиции и фиксации отломков следует расценивать как замедление консолидации.
Общими причинами могут быть возраст, алиментарные, эндокринные нарушения, авитаминоз, сопутствующие заболевания (диабет, эндартериит, атеросклероз и др.).
К местным причинам относятся неудовлетворительная репозиция, нестабильная фиксация отломков, нарушение кровоснабжения и иннервации, интерпозиция, дефекты кости, лимфостаз, воспалительные процессы в тканях.
Лечебная тактика должна быть направлена на анализ причин, которые могли привести к замедлению консолидации перелома, и их устранение. Больного госпитализируют для замены иммобилизации гипсовой повязкой на более активный, оперативный метод лечения, например применение компрессионно-дистракционного аппарата наружной фиксации.
Ложный сустав. Распознавание формирования ложного сустава базируется на рентгенологической информации: склерозирование замыкающих пластинок на концах костных фрагментов, четко прослеживаемая линия перелома, избыточное разрастание костной ткани на концах основных отломков (гипер-васкулярные суставы) или, напротив, полное отсутствие признаков консолидации и остеопороз концевых отделов отломков (гиповаскулярные суставы). Если прошли двойные сроки средней продолжительности консолидации кости, то ложный сустав считается сформировавшимся.
Признаки: боль при осевой нагрузке, при боковых и ротационных нагрузках, отек мягких тканей. Подвижность на месте бывшего перелома может быть малозаметной (тугой ложный сустав) или выраженной (болтающийся ложный сустав).
При гиперваскулярной форме кожа в области неоартроза утолщена, ги-перпигментирована с оттенком гиперемии, теплее окружающих участков на 0,5...1,5 °С. При гиповаскулярной форме кожа истончена, с синюшным оттенком, холоднее окружающих участков.
Профилактика заключается в своевременной диагностике замедленной консолидации, а также в правильном выборе метода лечения перелома и качественном его выполнении. Важное значение имеют раннее включение в процесс реабилитации дозированной опорно-двигательной нагрузки и использование дополнительных средств коррекции обменных процессов.
Лечение ложных суставов осуществляют преимущественно оперативными методами с использованием костной аутоили аллопластики. Широкое распространение для лечения ложных суставов получили компрессионно-дис-тракционные аппараты Г. А. Илизарова (рис. 197). Исключение составляют ложные суставы шейки бедренной кости. Современное лечение этого патологического состояния - эндопротезирование тазобедренного сустава.
Контрактуры и анкилозы. Каждое повреждение конечности может сопровождаться развитием контрактуры в одном или в нескольких суставах, временной или стойкой, ограниченной или выраженной.
Причины: внутрисуставные и околосуставные повреждения и переломы, посттравматические артриты и артрозы, длительная иммобилизация (более 3-4 мес.) и длительное вынужденное положение при болевом синдроме. Отсутствие двигательной активности, застойный отек, воспалительный процесс нарушают обменные процессы в мышцах, что ведет к миодистрофии, снижению сократительной способности мышечных волокон и замене их соединительной тканью. В первые 3-4 нед. после травмы идет активное заживление ран мягких тканей, формирование рубцов, спаек фасциально-мышечных образований. Если в этот период отсутствуют движения мышц и сухожилий (хотя бы пассивные и минимальные), то в области скользящего аппарата начинают формироваться рубцы и спайки, что в конечном итоге приводит к развитию миофасциотенодеза. Этому способствуют элементы околокостной раны и обширные кровоизлияния. Связки и суставные сумки теряют эластичность и сморщиваются. В результате расстройств венозного и лимфатического оттока в суставах скапливаются отечный выпот и фибрин, которые служат основой для формирования внутрисуставных спаек. Образующиеся на их месте рубцы
Рис. 197. Лечение ложных суставов диафиза бедренной кости (а) и большеберцовой кости (б) гвоздем с проксимальным и дистальным блокированием, чрескостной фиксацией
аппаратом Илизарова (в)
(межмышечные, мышечно-костные, внутри- и околосуставные, сухожильно-влагалищные) ведут к стойким контрактурам. Разрушение суставного хряща вследствие травмы или дистрофических процессов ведет к формированию прочных рубцов и спаек непосредственно между суставными концами сочленяющихся костей. В результате формируются фиброзные анкилозы, при очень длительном бездействии сустава - костные.
Признаки контрактуры: ограничение движений в суставе, при ограничении разгибанияконтрактурасчитаетсясгибательной,приограничениисгибания - разгибательной, при ограничении сгибания и разгибания - сгибательно-разгибательной. При наличии качательных движений в суставе говорят о тугоподвижности сустава. Полная неподвижность в суставе называется анкилозом.
Лечение. Проводят активную и пассивную ЛФК, трудотерапию, массаж, тепловые процедуры (парафин, озокерит), электростимуляцию мышц, фоно-форез лидазы и гидрокортизона, гидротерапию. При миогенных контрактурах показаны упражнения, направленные преимущественно на расслабление и растяжение мышц. При десмогенных контрактурах активные упражнения дополняют пассивными посредством механотерапии. Лечебный эффект, достигнутый корригирующими упражнениями, закрепляют фиксационными повязками и ортопедическими средствами. Стойкие контрактуры успешно лечат посредством редрессации, наружных функциональных аппаратов (рис. 198-200), оперативных вмешательств (миолиз, тенолиз, артролиз).
При подозрении на развитие контрактуры Фолькманна следует немедленно снять гипсовую повязку, придать конечности возвышенное положение

Рис. 198. Аппарат для пассивной механотерапии коленного сустава

Рис. 199. Шарнирно-дистракционный аппарат Волкова-Оганесяна на коленном суставе
(профилактика отека), обеспечить местную гипотермию (15...20 °С), ввести сосудорасширяющие, спазмолитические и антикоагулянтные препараты. Эффективны периартериальные новокаиновые блокады, блокада шейного симпатического узла, фасциотомии.
Деформации и укорочения конечностей. Причины: запоздалое или неполноценное лечение переломов и вывихов в остром периоде травмы, дефекты диагностики, тяжелые раздробленные переломы, гнойные осложнения.
Решение проблемы восстановления длины конечности и исправления деформации без потери кости на протяжении стало возможным только после внедрения методов дистракции с помощью аппаратов наружной фиксации костей. Методы Г. А. Илизарова позволяют исправить любые деформации конечностей и восстановить длину костей, что особенно важно для нижних конечностей (рис. 201-204).
Осложнения при травматических вывихах и переломовывихах. Причинами осложнений бывают преимущественно: 1) лечебно-диагностические погрешности общего плана и 2) ошибки в лечении повреждений одного сустава с его анатомо-функциональными особенностями. К ним относятся трудности диагностики вывиха и переломовывиха, связанные с рентгенографическим под-

Рис. 200. Аппарат Илизарова для разработки локтевого (а) и коленного (б) суставов
тверждением, несоблюдение принципа безотлагательного вправления вывиха, недостаточное обезболивание при вправлении вывиха (травматичное вправление), несоблюдение сроков и характера фиксации вправленного сегмента и др.
Вывих ключицы (полный, неполный). Неполный вывих акромиального конца ключицы. При неоперативном лечении необходимо иммобилизовать верхнюю конечность в положении отведения плеча до 90° и отклонения его вперед на 25° с ватно-марлевым пелотом, давящим на вправленный конец ключицы. В этом положении конечность стабильно удерживают в течение 4 нед. Несоблюдение этих правил ведет к рецидиву неполного вывиха.
При полном вывихе акромиального конца ключицы показано оперативное лечение с обязательной иммобилизацией руки гипсовой повязкой на 3-4 нед. Раннее удаление металлических конструкций также ведет к рецидиву вывиха (рис. 205). Неправильный выбор металлоконструкций, пути их введения без учета показаний и противопоказаний ведут к миграции фиксатора, перелому, вывиху, появлению оссификатов в окружающих тканях, деформации или перелому штифта на уровне акромиально-ключичного сочленения.
Вывих плечевой кости. Чаще всего встречаются диагностические ошибки при несвоевременно выявленном вывихе головки плеча с недиагностирован-ным переломом большого бугорка плечевой кости и повреждением нервов пле-

Рис. 201. Коррекция варусной деформации бедренной кости

Рис. 202. Удлинение плечевой кости по Г. А. Илизарову
чевого сплетения, особенно у тучных людей и при застарелых вывихах, когда больной по тем или иным причинам не обращался своевременно за помощью, а также при резко выраженном отеке области плеча и отсутствии рентгенологического контроля.

Рис. 203. Коррекция перелома I пястной кости и сгибательной контрактуры I пальца (а), удлинение пястных костей (б) и фаланг (в) по Г. А. Илизарову

Рис. 204. Лечение хронического остеомиелита голени с последующим удлинением кости по Г. А. Илизарову

Рис. 205. Рецидив вывиха акромиального конца ключицы после раннего удаления металлоконструкции
Большое значение для диагностики осложненных вывихов плечевой кости имеют рентгенограммы плечевого сустава в двух стандартных проекциях и в трансторакальной проекции с четким выявлением всех костных суставных и внесуставных образований. Грубое вправление и многократные попытки его, особенно при недостаточном обезболивании, ведут к растяжению мышц, способствуют интерпозиции суставной капсулы, ущемлению сухожилия длинной головки двуглавой мышцы плеча, а также травмированию подмышечного нерва.
Нередко вывихи плеча сопровождаются отрывом сухожилий мышц-ротаторов (надостной, подостной и малой круглой), которые крепятся к большому бугорку плечевой кости, что в последующем ведет к нарушению отведения плеча и ротации его кнаружи. Диагностировать это повреждение сразу после травмы крайне затруднительно. Отсутствие активного отведения в плечевом суставе через 3 нед. указывает на разрыв сухожилий, что является одним из показаний к оперативному вмешательству.
Подвывих в плечевом суставе может возникнуть после вправления вывиха плечевой кости. Причиной этого являются растяжение или частичный разрыв капсулы сустава, частичные повреждения ротаторов плеча, снижение тонуса и силы мышц верхней конечности в результате травмирования подмышечного нерва при травматичном вправлении вывиха головки плечевой кости. Растяжение сумки плечевого сустава у лиц пожилого возраста может возникнуть при лечении вколоченного перелома хирургической шейки плеча на косынке, в повязке Дезо.
Ликвидацию подвывиха осуществляют иммобилизацией конечности на отводящей шине при активном неоперативном лечении (ЛФК, массаж и ФТЛ).
К ошибкам, связанным с лечением вывихов, относятся недостаточно эффективное обезболивание, нарушение приемов вправления вывиха, кратковременность иммобилизации и длительная иммобилизация в положении приведения плеча к туловищу.
При переломе-вывихе плеча важную роль после вправления играет оценка степени смещения большого бугорка. Незначительное смещение можно считать допустимым, так как после консолидации функция сустава восстанавливается; при значительном смещении бугорка, когда фрагмент располагается между акромионом и головкой плечевой кости, показано оперативное вмешательство - остеосинтез.
Вывихи костей предплечья. Одной из первых ошибок при этом будет отказ от рентгенологического исследования локтевого сустава в двух проекциях при отчетливой клинической картине, а также некачественное его выполнение. Оно может повлечь за собой необнаружение внутрисуставных переломов венечного и локтевого отростков локтевой кости, а также мыщелка плечевой кости, что может служить препятствием к закрытому вправлению вывиха. Последнее может возникнуть при интерпозиции сухожилий сгибателей предплечья, иногда с частью мыщелка плечевой кости. Препятствия к вправлению вывиха можно устранить только при оперативном вмешательстве с тщательным гемостазом.
Важно соблюдать правила иммобилизации: при заднебоковых вывихах конечность сгибают в локтевом суставе под углом 95-100° и придают предплечью среднее положение между супинацией и пронацией. Отклонения в стороны приводят к развитию контрактур. При переднем вывихе предплечья конечность иммобилизуют в положении сгибания в локтевом суставе под тупым углом.
Диагностика вывиха головки лучевой кости (чаще встречается у детей) сложна, поэтому важную роль играет качество рентгенограммы и укладки при этом (рис. 206). При переломе Монтеджи или Галеацци необходимо произвести рентгенограмму, одновременно снимая локтевой и лучезапястный суставы на одной пленке, и раннее закрытое вправление переломовывиха.
К осложнениям после вправления вывихов костей предплечья относятся ограничение подвижности в локтевом суставе, развитие деформации, анкилоза, околосуставных оссификатов и неврологических нарушений.
Профилактикой осложнений являются атравматичность вправления, борьба с отеком конечности и раннее функциональное лечение.
Вывихи в суставах кисти. Ошибки в диагностике вывиха полулунной кости и перилунарного вывиха ведут к застарелым вывихам, а последние, естественно, вправляются с трудом и не всегда удачно. Открытое же вправление также чревато значительными трудностями и ведет к развитию асептического некроза полулунной кости. Последнее связано с нарушением ее кровоснабжения. Больные при этом теряют трудоспособность. Для предотвращения ошибки при диагностике необходима качественная рентгенограмма лучеза-

Рис. 206. Несвоевременно диагностированный изолированный вывих головки лучевой кости

Рис. 207. Застарелый вывих полулунной кости
пястного сустава в двух проекциях до и после закрытого вправления вывиха (рис. 207).
После вправления ладонного вывиха полулунной кости возможно сохранение боли в суставе в результате синдрома сдавления срединного нерва. Для его устранения показана операция - рассечение поперечной связки запястья. При перилунарном вывихе головка головчатой кости вывихивается из сочленения с полулунной костью в тыльную сторону, при этом возникает штыкообразная деформация кисти. При диагностике этого вывиха важную роль играет четкая рентгенограмма лучезапястного сустава в строго боковой проекции.
Лечение - раннее закрытое вправление вывиха.
Вправление вывиха I пальца в пястно-фаланговом суставе, смещенного в тыльную сторону, нередко затрудняется в результате интерпозиции сухожилия длинного его разгибателя между головкой пястной кости и проксимальной фалангой пальца. Клинически это состояние проявляется кажущимся укорочением и выпрямлением I пальца, что хорошо видно на рентгенограммах в двух проекциях. Интерпозицию сухожилия удается устранить только оперативным путем.
При тыльных вывихах дистальных фаланг пальцев возможны надрывы сухожилий разгибателей пальцев, что необходимо учесть при лечении для предотвращения осложнений.
Вывихи бедра. Чаще встречаются ошибки в диагностике подвывиха головки бедренной кости при отрывном переломе заднего края вертлужной впадины, особенно у людей, страдающих ожирением выраженной степени. В этом играют роль недостаточное обследование больного, неполно собранный анамнез без учета механизма травмы, недостаточно хорошо произведенная рентгенограмма обоих(!) тазобедренных суставов в стандартной и аксиальной проекциях и не-
дооценка полученных данных травматологом-ортопедом. Ошибкой является наложение гипсовой иммобилизации после вправления вывиха бедра, а не скелетного вытяжения в положении отведения конечности. Ошибки могут быть связаны также с отсутствием контрольных рентгенограмм после вправления вывиха, с несоблюдением сроков иммобилизации, особенно при переломе вертлужной впадины (срок не должен быть менее 4-6 мес), поздним функциональным лечением с вытяжением или ранней нагрузкой на поврежденную конечность. Последнее будет способствовать раннему возникновению асептического некроза головки бедренной кости и развитию деформирующего артроза с болевым синдромом. Следует иметь в виду, что перед вправлением травматического вывиха бедренной кости (заднего или переднего) необходимо проверять функцию седалищного нерва, чтобы четко определить характер поражения.
Травматический вывих бедра (передний или задний) следует вправлять под наркозом с применением миорелаксантов для расслабления мышц и уменьшения их ретракции в момент вправления, чтобы грубыми манипуляциями не повредить головку бедра, круглую связку и ее сосуды, питающие суставной хрящ, а также суставную капсулу, где проходят сосуды, снабжающие кровью верхнюю часть шейки бедренной кости и ее головку. В противном случае это будет способствовать возникновению асептического некроза головки бедренной кости и раннему деформирующему артрозу. Последний может развиться и после открытого вправления застарелого вывиха бедренной кости.

Рис. 208. Рецидив вывиха бедра с переломом вертлужной впадины

Рис. 209. Перелом вертлужной впадины с центральным смещением головки бедренной кости
При сочетании заднего вывиха бедра с переломом заднего края вертлужной впадины (рис. 208) и при рецидиве вывиха бедра с отрывом края вертлужной впадины неоперативное лечение неэффективно, так как неустраненное смещение заднего края вертлужной впадины создает неустойчивость головки в суставе и лишает ее опороспособности. В этом случае больному показано открытое вправление вывиха с остеосинтезом заднего края вертлужной впадины и продолжением лечения методом скелетного вытяжения.
При ущемлении костного фрагмента в полости сустава безусловно показано оперативное лечение. При закрытом вправлении вывиха бедра необходим избирательный подход. Так, при передневерхнем (надлобковом) вывихе предпочтительнее использовать способ Кохера, а при передненижнем (запиратель-ном) - способ Джанелидзе. При центральном вывихе бедра следует осуществлять скелетное вытяжение в двух плоскостях: сначала преимущественно по оси шейки бедра (до 10 кг), а затем, после извлечения головки бедра, - по оси конечности. Эту манипуляцию необходимо проводить под рентгенологическим контролем (рис. 209).
Вывих голени. Ошибки в диагностике при этой локализации встречаются редко. Чаще пропускают подвывих костей голени при отсутствии сосудисто-нервных расстройств. Это связано с отсутствием рентгенологического исследования поврежденного коленного сустава в двух проекциях, когда ортопед ставит диагноз растяжения связок коленного сустава. Однако при нарастании болей, отечности и неустойчивости при ходьбе следует заподозрить застарелый подвывих голени.
Полные вывихи голени диагностируют без особого труда, однако при них также требуется атравматичное вправление, причем необходимо обращать внимание на состояние сосудисто-нервного пучка в подколенной ямке. После вправления необходимо накладывать циркулярную гипсовую повязку от кончиков пальцев до паховой области в функционально выгодном положении коленного сустава на срок до 2 мес. и своевременно начинать ЛФК.
Переломовывихи голени или подвывихи требуют операции - открытой репозиции с остеосинтезом мыщелков - и тщательного восстановления конгруэнтности суставных поверхностей. В последующем необходимо соблюдать

Рис. 210. Нелеченный подвывих голени кпереди вследствие разрыва передней крестообразной связки, приведший к развитию гонартроза

Рис. 211. Рентгенограмма голеностопного сустава с нагрузкой: а - норма; б - при разрыве связок появляется неравномерность суставной щели
сроки иммобилизации гипсовой повязкой и раннего восстановительного лечения.
Нестабильность коленного сустава, обусловленная повреждением связок, приводит к развитию контрактуры сустава и деформирующего артроза с наличием болей, что является нередким осложнением, снижающим трудоспособность больного (рис. 210).
Вывихи в голеностопном суставе и суставах стопы. Диагностические ошибки при вывихах, подвывихах и переломовывихах, как правило, встречаются при недооценке врачами клинических и рентгенологических данных (особенно правильности взаимоотношения костей в суставах с учетом механизма травмы) (рис. 211). К ошибкам лечебного характера относятся преимущественно неуст-раненные подвывихи в голеностопном суставе или несвоевременное выведение стопы в среднее положение при частичном повреждении дельтовидной связки, когда стопа первоначально устанавливается в варусное положение, а также несвоевременная нагрузка на поврежденную конечность.
Нераспознанный разрыв межберцового синдесмоза при разрыве дельтовидной связки вызывает увеличение деформации голеностопного сустава с последующим развитием деформирующего артроза. При разрывах латеральной связки голеностопного сустава с подвывихом стопы внутрь и медиальной связки и межберцового синдесмоза с подвывихом стопы наружу требуется оперативное вмешательство.
При вывихах в суставах стопы в сочетании с переломами костей требуются, как правило, различные операции с последующим использованием ортопедических изделий для стопы или изготовление ортопедической обуви. Следует иметь в виду, что ошибки в диагностике и лечении при вывихах и переломовывихах стопы резко нарушают функцию последней и нередко снижают трудоспособность больного. Для исправления развившихся нарушений обычно требуется высокоспециализированная хирургическая помощь.
Одним из осложнений закрытого перелома является кровопотеря. Кровотечение из сломанной кости продолжается до 3-5 сут. Многие хирурги почему-то кровотечение и кровопотерю связывают только с повреждением магистрального сосуда и наружным кровотечением или кровотечением в полость.
Кровотечение всегда бывает при закрытом переломе. Согласно исследованиям Clark (1951), В. Ф. Пожарисского (1972), кровопотеря при переломе заднего полукольца таза может достигать 2-3 л, переднего полукольца таза - 0,8 л, бедренной кости - 0,5-2,5 л, голени - 0,5-1,0 л. Особенно опасно кровотечение у больных пожилого и старческого возраста при переломах подвздошных костей и крестца, подвертельных и чрезвертельных переломах бедренной кости, высоких переломах большеберцовой кости. У больных с множественными переломами кровопотеря может составлять 2-3 л и более.
Жировая эмболия - редкое, но тяжелое осложнение переломов. Она чаще бывает у тех пострадавших, у которых не был диагностирован шок и поэтому не проводилась противошоковая терапия. Считают, что жировая эмболия развивается вследствие нарушений тканевого кровообращения при шоке. Патологическое депонирование крови в капиллярах, ацидоз в результате гипоксии, нарушение химизма крови являются звеньями патогенетической цепи. В клинике чаще наблюдается смешанная форма эмболии - и мозговая, и легочная.
Клинически жировая эмболия проявляется внезапным ухудшением состояния больного («светлый промежуток» от нескольких часов до 2 дней). Первый симптом - изменение сознания пострадавшего вследствие нарастающей гипоксии головного мозга вплоть до потери сознания. Важными признаками жировой эмболии являются учащение дыхания, цианоз кожи и слизистых оболочек (гипоксия!), повышение температуры тела до 39°С и выше (очевидно, центрального генеза). Имеются рассеянные симптомы поражения коры головного мозга, подкорковых образований и ствола: сглаженность носогубной складки, отклонение языка, расстройство глотания, менингеальные симптомы. На рентгенограммах легких отмечаются симптомы отека - картина «снежной метели».
Очень важно дифференцировать жировую эмболию от нарастающей внутричерепной гематомы, так как и в том, и в другом случае имеется «светлый промежуток». При гематоме четче выражены очаговые симптомы поражения одного полушария, менее выражены симптомы поражения подкорковых областей и ствола мозга. Для гематомы характерна и брадикардия, нет такой одышки и гипоксии, как при эмболии. Помогают специальные методы исследования: картина «снежной метели» на рентгенограммах легких, смещение срединных структур мозга на эхоэнцефалограммах при гематоме, повышение давления цереброспинальной жидкости и кровь в цереброспинальной жидкости при гематоме. Большое значение имеет изучение глазного дна: могут быть видны капли жира в капиллярах глазного дна при эмболии; расширение вен и сглаженность контуров зрительного нерва при гематоме.
Наряду с общими осложнениями закрытых переломов могут быть и местные осложнения. К ним в первую очередь следует отнести внутренний пролежень, который часто бывает при полном смещении отломков большебрецовой кости. Внутренний пролежень значительно затрудняет использование многих методов лечения.
При закрытых переломах в некоторых случаях развивается некроз кожи в результате прямой травмы или давления отломков кости изнутри. В результате закрытый перелом может превратиться через несколько дней в открытый и называется вторично-открытым.
Скопление гематомы в субфасциальном пространстве при закрытых переломах костей часто вызывает развитие субфасциального гипертензионного синдрома с расстройством кровообращения и иннервации дистальных отделов конечности из-за сдавления сосудисто-нервного пучка.
Субфасциальный гипертензионный синдром, сдавление или повреждение магистрального сосуда отломком кости могут привести к развитию гангрены конечности, тромбозам венозных и артериальных сосудов, недостаточности кровоснабжения конечности, фолькманновской контрактуре, а при повреждении нервов к параличам, парезам. При закрытых переломах редко возникает нагноение гематомы.
При открытых переломах
наиболее частыми осложнениями являются поверхностное или глубокое нагноение раны, остеомиелит, значительно реже развивается анаэробная инфекция.
У пострадавших с множественными, сочетанными повреждениями и открытыми переломами, наряду с шоком возможна жировая эмболия.
При переломах, сопровождающихся длительным раздавливанием конечности, может наблюдаться синдром длительного сдавления при сочетанном повреждении магистральных сосудов - анемия.
К поздним осложнениям
перелома относят неправильное сращение отломков, замедленное сращение, несросшиеся переломы и ложные суставы. Нередко переломы осложняются синдромом Зудека. При около- и внутрисуставных переломах наиболее частыми осложнениями являются образование гетеротопических параартикулярных оссификатов, посттравматический деформирующий артроз, контрактуры, посттравматический отек.
Вывихи.
Под влиянием острой или хронической инфекции (остеомиэлит, туберкулез) может наступить разрушение одной или обеих суставных поверхностей, вследствие чего суставная головка смещается по отношению к суставной впадине, развивается подвывих, а иногда и полный вывих. Развитие опухоли в головке кости или в суставной впадине также нарушает нормальное соотношение суставных поверхностей: увеличенная головка не может помещаться в суставной впадине и постепенно выходит из нее. Растяжение связок сустава при водянке его или после травмы ведет к нарушению нормального положения суставных концов кости, и при незначительном воздействии внешней силы суставные поверхности могут легко смещаться. Нарушение мышечного аппарата сустава (параличи и атрофия мышц) также может способствовать развитию патологических вывихов; вывихи или подвывихи могут произойти и вследствие паралича одной группы мышц при сохранении нормальной силы антагонистов.
Перелом – это нарушение целостности костной ткани, которое часто сопровождается повреждениями мышц, связок, сосудов, нервных окончаний, кожных покровов. В связи с эти возникает острая боль, изменение формы того или иного органа, нарушение двигательной активности.
Последствие
Впоследствии травм или уже в ходе лечения, возможны осложнения переломов. Возникают они по ряду причин, которые мы рассмотрим ниже. Современная медицина последствия переломов условно делит на две группы:
- осложнения в результате получения травмы и нарушения целостности костей;
- осложнения, возникшие непосредственно при лечении переломов.
Последствия травмы могут быть достаточно серьезными. Ведь при переломе может нарушиться целостность мышечной ткани, произойти разрыв сосудов и нервных окончаний. В зависимости от вида травмы повреждаются:
- вещество головного мозга (перелом костей черепа);
- разрыв плевры и повреждение легкого (при травме грудной клетки и ребер);
- повреждение мочеполовой системы, женских репродуктивных органов и прочие последствия.
Чаще всего, многие осложнения возникают уже после травмы, при неправильно оказанной первой помощи и транспортировки пострадавшего.
Когда в силу тех или иных обстоятельств назначается не совсем оправданное лечение перелома костей или же выбранные методы терапии нарушаются непосредственно самим пациентом, негативных последствий не избежать. Что же происходит? Если отломки были неправильно сопоставлены, то они срастаются в неправильном положении, что приводит к дополнительным болевым ощущениям, деформации и ограничению в движении (хромота, недостаточная ротация, сдавливание внутренних органов и прочие) и образуется большая костная мозоль. При несрастании костей образуется ложный сустав.
После открытого перелома, при неправильном лечении (недостаточная антисептическая, противомикробная обработка раны) может возникнуть инфицирование, которое приведет к гнойным образования внутри кости. Такое осложнение может существенно осложнить процесс выздоровления и даже навсегда нанести вред здоровью.
После длительной иммобилизации, при несоблюдении рекомендаций лечащего врача могут развиваться:
- застой в легких, ведущий к пневмонии;
- образование тромбов в венах нижних конечностей;
- пролежни;
- атрофия мышц и застой суставов.
Также выделяют следующие осложнения при нарушении целостности костей:
- большие кровопотери;
- жировая эмболия;
- компартмент синдром.
После перелома кровотечение может длиться до пяти дней. Данное явление происходит при разрыве магистрального сосуда при открытом нарушении целостности кости. Закрытые также бывает сопровождаются обильными кровопотерями. Например, при переломе таза можно потерять до трех литров крови.
Жировая эмболия – возникает при неправильном устранении травматических шоков и относится к редким, но достаточно серьезным осложнением, при котором нарушается кровообращение в тканях. Выделяют мозговую, легочную, смешанную форму эмболии. После переломов проявляется именно смешанная. Пострадавший отмечает внезапное ухудшение здоровья. Проявляется это в виде:
- потери сознания (гипоксия головного мозга);
- скачек температуры тела до 40 градусов;
- частое дыхание;
- цианоз кожи и слизистых;
- сглаженность носогубной складки;
- западание языка;
- нарушение глотательного рефлекса;
- появление симптомов менингита;
- происходят изменения в легких, которые можно заметить во время рентгенологических обследований.
При внутричерепной гематоме могут возникнуть осложнения глазного дна. В ходе эмболии в капилляры глаз проникают капельки жира, которые и приводят к нарушениям.
Остановимся более подробно на осложнениях, которые возникают в результате не правильных действиях врачей. Прежде всего, отметим, что их можно систематизировать и отнести к следующим группам:
- постановка не правильного диагноза и вследствие этого возникшие осложнения;
- нарушения перед началом лечения (организационные);
- не верное выполнение одиомоментной репозиции костей и их фиксации;
- не правильный выбор при установке спиц;
- осложнения в ходе хирургических операций;
- установка компрессионно-дистракционных аппаратов с нарушение техники и правил.
При неправильно установленном диагнозе, а это имеет место быть при многочисленных переломах, сочетанной травме, компрессии головного мозга, когда один диагноз стирает симптоматику второго, без внимания остаются переломы стопы, позвоночного столба, лодыжки, мыщелка берцовой кости, бедренной кости. В случае закрытых трав, часто без внимания остаются нарушения целостности сосудов (кровеносных артерий), нервов. Данные упущения приводят к серьезным последствиям.
Возможны осложнения, когда перелом лечит малоопытный травматолог, большая вероятность возникает и при отсутствии в больнице специальных аппаратов для проведения одномоментной репозиции или скелетного вытяжения. Недостаточно оборудованная медицинская база не дает возможности даже опытному врачу предпринять все необходимые меры для упреждения всевозможных осложнений.
Одномоментная репозиция должна проводится только под общим наркозом. Нарушение этих правил приводит к травмированию мышечной ткани, которая не полностью расслаблена.
Восстановление целостности не всех отломков в суставах, влечет за собой образование артроза и эпифизеолиза, особенно это касается детского организма, кости которых продолжают расти и могут повторно деформироваться.
От правильной и надежной фиксации кости, а также от срока ношения гипса, также зависит многое. Низкое качество скрепления приводит к образованию ложного сустава, слишком тугая повязка (гипс)- нарушает кровообращение и лимфоток в тканях, что грозит ишемической контрактурой и ослаблением мышц.
Неправильная установка спицы Киршнера, через ростковый хрящ у детей, может привести к замедленному росту кости. Использование только мягких тканей, чревато возникновение болевых ощущений. Когда спица проходит через сустав, это может привести к возникновению реактивного синовита и слипшегося артрита. Также серьезные нарушения влечет за собой и установка чрезмерного груза при технологии вытяжения.
Во время операций и после них также возможны осложнения. Не правильный выбор материалов и приборов для восстановления целостности кости и тканей, влечет за собой ряд проблем. От увеличения времени на срастания перелома и восстановления тканей до нагноения и эмболичческого нарушения, остеомиелита.
Ишемическая контрактура – при несвоевременном выявлении и лечении чаще всего приводит необратимым процессам, которые приводят к инвалидности или даже ампутации конечности. Возникает из-за несвоевременной диагностики разрыва артерий при переломах и тромбоза, возникшего в результате нарушения кровообращения и лимфотока в поврежденных тканях.
Профилактика осложнений после нарушения целостности костей
Профилактика имеет огромное значение для восстановления организма после тяжелой травмы. Данные методы направлены на предупреждение возможных осложнений. После тяжелого травматического шока, для предупреждения развития эмболии пострадавшему вводят внутривенно раствор глюкозы (10-20%), также проводят надежную иммобилизацию травмированной части.
Профилактика контрактуры заключается в своевременном обнаружении повреждений кровообращений и их устранении, а также в правильном наложении гипса и постоянном осмотре конечности на предмет возникновения некроза тканей.
Сразу же после наложения гипса необходимо начинать делать простейшую гимнастику для профилактики застойных явлений в тканях. На первых этапах это всего лишь легкие постукивания пальцами по гипсу. Дальнейшее введение упражнений утренней гигиенической гимнастики зависит от месторасположения травмы и степени ее сложности. При повреждении позвоночника и спинного мозга, гимнастика рекомендована после первых улучшений в общем состоянии. Обычно это приходится на пятый день.
Во время иммобилизации длительность гимнастических упражнений не превышает 10 мин, начинать нужно с 3-5 минут.
После снятия гипса, нужно еще определенное время не нагружать поврежденные участки скелета (ходить можно начинать только с разрешения врача). В качестве реабилитационных мероприятий, назначается целый комплекс методов для восстановления тканей и костей. Лечебная физкультура, которая разрабатывается с учетом индивидуальных показаний – это профилактика застойных явлений и закостенения суставный костей, после длительной иммобилизации. Выполнять упражнения первое время необходимо под наблюдением врача-реабилитолога, по строго разработанной схеме.
Профилактика мышечной гипотрофии и атрофии заключается также в правильном сбалансированном питании и приеме специальных препаратов. Вследствие нарушения целостности костей, повреждения затрагивает и мышечные ткани. Они нуждаются в дополнительном обогащении витаминными компонентами и микроэлементами. Важно в это время включать в рацион продукты, содержащие белок (важный строительный материал)- молочные продукты, рыбу, яйца. Для поступления в организм необходимых витаминов нужно кушать побольше свежих фруктов и овощей.
При переломах костей, для их лучшего сращения и профилактики образования ложного сустава, необходимо обеспечить потребление суточной дозы (1.5 г) кальция. Параллельно следует пропить витаминный комплекс. Какой именно выбрать, подскажет лечащий доктор, опираясь на показания и особенности организма.
Первая помощь раненным в конечности включает временную остановку наружного кровотечения, наложение асептической повязки с помощью ППИ, обезболивание из шприц-тюбика (I мл 2% раствора промедола), транспортную иммобилизацию подручными средствами и применение таблетированного антибиотика (доксициклина).
Доврачебная помощь осуществляется фельдшером, который контролирует правильность проведенных ранее мероприятий и устраняет отмеченные недостатки. Раненым в состоянии шока налаживается струйное внутривенное введение плазмозаменителей, вводятся сердечные и сосудистые аналептики.
Первая врачебная помощь. В вооруженном конфликте первая врачебная помощь рассматривается как предэвакуационная подготовка к авиамедицинской эвакуации тяжелораненых непосредственно в МВГ
- го эшелона для оказания ранней специализированной хирургической помощи. В крупномасштабной войне после оказания первой врачебной помощи все раненые эвакуируются в омедб (омедо).
Среди раненных в конечности выделяются следующие сортировочные группы.
- Нуждающиеся в неотложных мероприятиях первой врачебной помощи. В эту группу входят раненые с кровотечением, тяжелым шоком, со жгутами, с отрывом или разрушением конечности - они направляются в перевязочную в первую очередь.
- Нуждающиеся в проведении мероприятий первой врачебной помощи в перевязочной - в порядке очереди. К ним относятся раненые с переломами длинных костей без явлений шока, с обширным повреждением мягких тканей.
- Подлежащие дальнейшей эвакуации после оказания медицинской помощи на сортировочной площадке. К этой группе относятся все остальные раненные в конечности без легкораненых. По показаниям им подбинтовываются промокшие кровью повязки, вводятся анальгетики, антибиотики, столбнячный анатоксин, осуществляется или улучшается транспортная иммобилизация.
Среди мер профилактики и борьбы с травматическим шоком при ранениях конечностей в МПп (медр) главными являются: струйное внутривенное введение плазмозамещающих растворов, обезболивание путем выполнения новокаиновых блокад наложение транспортных шин.
Новокаиновые блокады осуществляются в перевязочной. При огнестрельных ранениях и открытых переломах костей методом выбора являются проводниковые и футлярные блокады, проводимые в пределах здоровых тканей проксимальнее места повреждения. При закрытых переломах костей конечностей наиболее рациональным способом обезболивания является введение новокаина в гематому (технику выполнения блокад см. в гл. 6).
Импровизированные средства транспортной иммобилизации при их неэффективности заменяются на табельные (комплект Б-2), в особенности при переломах бедра, повреждениях тазобедренных и коленных суставов.
Транспортная иммобилизация осуществляется по следующим показаниям: переломы костей; повреждения суставов, магистральных сосудов и нервов; обширные повреждения мягких тканей; СДС; обширные ожоги и отморожения.
Правила транспортной иммобилизации.
- Иммобилизация осуществляется как можно раньше после травмы.
- Перед наложением шины производится обезболивание (введение анальгетиков, новокаиновые блокады).
- Осуществляется обездвиживание не менее двух смежных суставов, прилегающих к поврежденному сегменту конечности (при переломах бедра и плеча обездвиживаются три сустава).
- При грубой деформации конечности в результате переломов костей - для предупреждения сдавления магистральных сосудов и нервов - конечности придается правильное положение.
- Фиксация поврежденной конечности осуществляется в среднефизиологическом положении (при котором достигается равновесие мышц сгибателей и разгибателей). Это обеспечивает минимальную подвижность костных отломков, и иммобилизируемые сегменты конечности находятся в удобном для раненого положении.
- Обязательна защита костных выступов от травматизации шиной: шины должны накладываться на обмундирование, обувь. Дополнительно используются ватно-марлевые прокладки.
- При наложенном жгуте прибинтовывание шины осуществляется таким образом, чтобы оставить жгут заметным и доступным для дополнительного затягивания или расслабления.
- В холодное время года конечности после иммобилизации необходимо дополнительно утеплять.
Для иммобилизации верхней конечности используются лестничные и фанерные шины, косынки. При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяется лестничная шина, которая накладывается от кончиков пальцев до противоположного плечевого сустава. Поврежденная верхняя конечность приводится к туловищу, в подмышечной впадине - ватно-марлевый валик, локтевой сустав согнут под углом 90°, предплечье - в среднем положении
между супинациеи и пронацией, кисть - в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в кисть раненого. Концы лестничной шины связываются между собой, и верхняя конечность дополнительно фиксируется косынкой (рис. 23.12).
Поврежденное предплечье и лучезапястный сустав иммобилизируются лестничной шиной от кончиков пальцев до верхней трети плеча. При повреждении кисти используется фанерная ши на до локтевого сустава. В этих случаях верхняя конечность подвешивается на бинте или ремне.
Транспортная иммобилизация нижней конечности осуществляется с помощью лестничных, фанерных шин или шин Дитерихса. При повреждениях тазобедренного сустава, бедренной кости и коленного сустава применяется шина Дитерихса (рис. 23.13) или 4 лестничные шины: одна по задней поверхности от пальцев до середины спины, другая по передней поверхности от голеностопного сустава до пупка, еще одна по наружной поверхности и последняя - по внутренней.
Шина, которая расположена по задней поверхности, моделируется путем сгибания ее в области голеностопного сустава под углом 90°, в области коленного сустава - 160°.
Методика иммобилизации шиной М. М. Дитерихса.
- Производится подгонка подлине наружных и внутренних бранш шины (наружная бранша должна упираться в подмышечную ямку, внутренняя - в промежность раненого).

- К стопе (с надетой обувью или с ватно-марлевой прокладкой на тыльной поверхности) прибинтовывается «подошва» шины.
- Бранши шины проводятся через металлические скобы подошвы и прикладываются к конечности. Это положение фиксируется широкими матерчатыми тесьмами, прикрепленными к браншам (одна из тесемок обязательно проводится вокруг надплечья с противоположной стороны туловища раненого).
- Подготавливается закрутка, которая проводится через подошву и щель в выступе наружной бранши (рис. 23.14).
- Производится осторожное вытяжение за дистальную часть конечности, которое завершается подтягиванием закрутки и ее фиксацией.
- Костные выступы (области большого вертела, мыщелков коленного сустава, лодыжек) дополнительно защищаются ватно-марлевыми прокладками.
- Шина Дитерихса укрепляется двумя лестничными шинами: по задней поверхности (с моделированием в области коленного сустава) и вокруг таза на уровне тазобедренных суставов, а затем прибинтовывается к конечности.
При повреждении голени и голеностопного сустава для иммобилизации используются три лестничных или лестничная и две фанерные шины, располагаемые от кончиков пальцев до верхней трети бедра по задней 
Рис. 23.14. Методика осуществления вытяжения при наложении шины Дитерихса

Рис. 23.15. Транспортная иммобилизация нижней конечности лестничными шинами при переломе костей голени
поверхности (лестничная шина), наружной и внутренней поверхностям (фанерные шины) нижней конечности (рис. 23.15).
Иммобилизация поврежденной стопы осуществляется двумя лестничными шинами, одна из которых располагается по задней поверхности от пальцев до коленного сустава, вторая - по наружной и внутренней поверхностям после П-образного изгиба.
При оказании первой врачебной помоши в перевязочной также производится отсечение дистального участка конечности, висящего на небольшом кожном или кожно-мышечном лоскуте и полностью утратившего жизнеспособность. Эта операция выполняется с целью снижения травматизации конечности при дальнейшей эвакуации. Обязательным условием является хорошее обезболивание: внутримышечное введение промедола, проводниковая новокаиновая блокада и местная инфильтрационная анестезия пересекаемого лоскута.
Для предупреждения ИО раненым с огнестрельными и открытыми переломами, обширными ранами мягких тканей производится пара- вульнарное введение антибиотиков (пенициллин 1 млн ЕД). Всем раненым и пораженным осуществляется профилактика столбняка - вводится подкожно столбнячный анатоксин (0,5-1,0 мл).
Квалифицированная хирургическая помощь. При хорошо налаженной авиамедицинской эвакуации в вооруженном конфликте целесообразно всех раненных в конечности доставлять непосредственно на этап оказания СХП,
минуя омедб (омедо). В таких условиях этап оказания квалифицированной медицинской помощи используется по назначению только при нарушении эвакуации воздушным транспортом. При доставке раненных в конечности в омедб (омедо СпН) им производится предэ- вакуационная подготовка в объеме первой врачебной помощи. Квалифицированная хирургическая помощь оказывается только по жизненным показаниям.
В условиях крупномасштабной войны квалифицированная хирургическая помощь оказывается в объемах - от неотложного до полного.
При сортировке раненных в конечности выделяются следующие группы.
- Нуждающиеся в неотложных операциях (продолжающееся наружное кровотечение; раненые с наложенными жгутами; отрывы и разрушения конечностей с кровотечением, несмотря на наложенный жгут. Они направляются в перевязочную для тяжелораненых в первую очередь. Раненые, нуждающиеся в сложных операциях (высокая ампутация или экзартикуляция бедра, повреждения магистральных сосудов), направляются в операционную.
- Подлежащие хирургическому лечению по срочным показаниям (раненые с некомпенсированной ишемией вследствие повреждения кровеносных сосудов; анаэробная инфекция; ишемический некроз конечностей; ранения конечностей со значительным повреждением мягких тканей, в т.ч. при огнестрельных переломах длинных костей и ранениях крупных суставов; раны,
Зараженные отравляющими веществами и РВ, обильно загрязненные землей; тяжелая сочетанная боевая травма с множественными переломами длинных костей). Эти раненые направляются в перевязочную для тяжелораненых в порядке очереди. Раненые с анаэробной инфекцией сразу направляются в «анаэробную» палатку.
- Подлежащие дальнейшей эвакуации после оказания необходимой медицинской помощи в условиях сортировочно-эвакуационного отделения. По показаниям им повторно вводится пенициллин, при болевом синдроме - промедол, подбинтовываются промокшие от крови повязки, улучшается транспортная иммобилизация. Шины Дитерихса укрепляются гипсовыми кольцами. Затем раненые направляются в эвакуационные палатки.
- Легкораненые (см. пп. 23.1.7).
В случае выполнения в перевязочной омедб ПХО огнестрельных переломов длинных костей (при наличии неотложных или срочных показаний к вмешательству) операция завершается лечебно-транс- портной иммобилизацией с помощью аппаратов КСТ-1.
Специализированная хирургическая помощь раненным в конечности в вооруженном конфликте оказывается в МВГ 1-го эшелона, где (при первичной доставке раненых) осуществляется медицинская сортировка на вышеперечисленные группы, проводятся неотложные и срочные, а затем отсроченные операции. Однако эти операции выполняются специалистами в исчерпывающем объеме, и при лечении раненых применяются новые эффективные технологии (внешний остеосинтез переломов, реконструкции кровеносных сосудов и др.), что значительно улучшает исходы ранений. Через
- 3 сут раненые эвакуируются для долечивания в лечебные учреждения 2-3-го эшелонов.
В крупномасштабной войне специализированная хирургическая помощь раненным в конечности оказывается в нескольких госпиталях ГБ. Раненые с переломами длинных костей и повреждениями крупных суставов лечатся в ВПТрГ; с отрывами, разрушениями или после ампутаций конечностей, с тяжелыми повреждениями кисти и стопы, с обширными повреждениями мягких тканей - в ВПХГ; легкораненые - в ВПГЛР.
Долечивание раненных в конечности с переломами костей, учитывая длительные сроки иммобилизации и необходимость повторных вмешательств, осуществляется в ТГЗ.
Существует несколько классификаций ошибок и осложнений при лечении больных с переломами костей (М. М. Гириорова, 1956; М. В. Волкова, О. Н. Гудушаури, А. А. Ушаковой, 1967 и др.).
Целесообразно придерживаться такой классификации:
1. Диагностические ошибки и осложнения как их последствия.
2. Организационные ошибки при лечении по поводу переломов костей.
3. Ошибки при применении одиомоментной репозиции отломков и фиксации гипсовой повязкой.
4. Ошибки и осложнения при лечении скелетным извлечением.
5. Ошибки и осложнения при оперативном лечении по поводу переломов костей.
6. Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами.
7. Жировая эмболия.
Диагностические ошибки
Диагностические ошибки при лечении больных с переломами костей бывают редко, однако они встречаются чаще всего при множественных переломах костей и сочетанной травме, особенно при компрессии головного мозга. Повреждение перекрывает и затушевывает признаки переломов костей другой локализации (костей стопы, позвоночного столба).
Реже, но встречаются диагностические ошибки при рассеянном обследовании больного, когда больного не обнажают, а лишь ограничиваются местом травмы, которое показывает больной или наиболее клинически выраженное. Иногда бывают ошибки при переломах без смещения одной из парных костей (предплечья, голени).
Ошибки, которые допускаются
1) не используют рентгенологического обследования и ограничиваются диагнозом забоя или растяжения связок сустава (при переломе лодыжки, мыщелка берцовой кости, убитого перелома хирургической шейки плечевой или бедренной кости);
Ошибки и осложнения при лечении по поводу переломов скелетным извлечением
1. Неправильный выбор места проведения спицы Киршнера. Например, проведение спицы через ростковый хрящ у детей раздражает или подавляет его, что может повлиять на рост сегмента кости. При переломах нижней трети бедра спица, проведенная лишь через дистальный метаэпифиз, не всегда имеет возможность вправить отломки, а при низких переломах способствует еще большему их смещению.
2. Проведение спицы только через мягкие ткани или корковое вещество кости, осложняется прорезыванием ее болью и неполноценностью извлечения.
3. Проведение спицы через полость сустава (локтевого вместо локтевого отростка, завороты коленного) ведет к реактивного синовита и слипшегося артрита.
4. Неперпендикулярное по отношению к оси сегмента направление проведенной спицы затрудняет вправление и способствует ее передвижению и прорезывания.
5. Неправильный расчет груза, необходимого для вправления отломков, и отсутствие динамического контроля за ним не позволяют в первые 2-3 дня их репонировать или ведут к перерастяжению, образованию диастаза и репаративному остеогенезу.
6. Отсутствие системы скелетного вытяжения (основной по оси сегмента и боковых корригирующих тяг) не дает возможности восстановить физиологическую кривизну сегмента при диафизарных переломах (голени, бедра) и ось конечности — при внутрисуставных переломах мыщелков.
7. Несоблюдение основных принципов вправление костных отломков, то есть оси периферического отломка к оси центрального, при уравновешенного натяжения мышц-антагонистов на стандартных шинах, подушках, повязках (неправильная ось, отведение, сгибание, ротация и т.д.).
8. Заблаговременное снятие скелетного вытяжения (до образования первичной костной мозоли) может привести к вторичному смещению отломков, особенно длительное извлечения негативно влияет на формирование структуры мозоля и общее состояние больного.
Ошибки и осложнения при оперативном лечении по поводу переломов костей
1. Неоправданное расширение показаний к оперативному лечению больных с переломами. Как правило, это бывает в тех случаях, когда хирург не обладает консервативными способами или проводит апробацию фиксатора.
2. Ошибочный выбор метода фиксации костных отловков интрамедуллярным штифтом, накладными пластинками, компрессионно-дистракционным аппаратом т.д.
3. Неверный операционный доступ, который способствует разрушению магистральных сосудов и нервных стволов. При малых разрезах и обнажении отломков крючками травмируют мягкие ткани, а при слишком больших — иногда нарушают кровоснабжение и трофику тканей.
4. Поднадкостничное круговое скелетирование концов отломков на значительном протяжении нарушает их кровоснабжение и замедляет регенерацию.
5. Применение несоответствующего размера стержней. Тонкие и короткие стержни ненадежно фиксируют отломки (возможны микродвижения в переломе «на срезку» и замедленная консолидация), требуют дополнительной фиксации гипсовой повязкой или аппаратом. Применение слишком грубого стержня может расколоть кость.
6. Диастаз между отломками, оставленный после остеосинтеза, или перфорация коры кости неправильно убитым фиксатором. Использование нестандартных, неапробированных самодельных фиксаторов часто ведет к нагноению, металозу, переломам, коррозии и миграции фиксатора.
7. Применение для фиксации отломков шовного материала (нитей кетгута, шелка, капрона, лавсана и т.п.), снятых по применению в травматологической практике, поскольку они не способны выдержать репонированные отломки.
8. Чрескожная фиксация открытых и краевых переломов (надмыщелков плечевой кости и т.п.) одной спицей Киршнера, которая не исключает возможности ротационных движений отломков на спицы.
9. Фиксация отломков при открытых переломах различными видами накладных пластинок, осложняется нагноением раны и, если своевременно не выбросить этого инородного тела, .
Ранние послеоперационные осложнения
1. Нагноение операционной раны (вследствие нарушения правил асептики, несовершенной ПХО открытых переломов, дефектов кожи, травмирования мягких тканей и т.д.).
2. Реактивное воспаление суставов как реакция на близлежащее инородное тело.
3. Эмболия и тромбоэмболические осложнения.
Поздние послеоперационные осложнения
1. Замедленное сращение или несращение перелома (при отсутствии стабильной фиксации отломков, надкостницы в области перелома, нарушении кровообращения, нагноении и т.п.).
2. Остеомиелит — следствие неполноценного или неэффективного лечения воспалительного процесса и нагноение раны после операции или открытого перелома.
3. Миграция или перелом фиксатора (при дефектах его конструкции и некачественном металла, наличия микро-движений в переломе и т.п.). Одномоментная большая действующая сила приводит к перелому биологических фиксаторов и деформации (искривления) металлического фиксатора.
Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами
1. Применение аппаратного остеосинтеза врачом, который не имеет специальной теоретической подготовки и практических навыков.
2. Неправильное проведение парных спиц (в разных плоскостях) после натяжения вызывает прорезывание мягких тканей и кости, что приводит к нестабильной фиксации.
3. Проведение спиц или стержней в проекциях сосудисто-нервных пучков может привести к первичному (или вторичному) повреждению и кровотечения вследствие образования пролежней или эрозии сосудов.
4. Нестабильная фиксация отломков при недостаточном количестве (менее 4-х) уровней проведения спиц или стержней.
5. Отсутствие управления аппаратом в процессе лечения, контроля и коррекции фиксации костных отломков.
6. Недостаточный уход за состоянием стержней (спиц). Нагноения у стержней, неправильное лечение нагноения и несвоевременное перестановки спиц ведет к спицевому остеомиелиту.
7. Отсутствие дозированной и (в стадии перестройки костной мозоли) полной нагрузки конечности в аппарате.
8. Преждевременное снятие аппарата (до появления рентгенологических признаков сращения перелома или ложного сустава).
Ишемическая контрактура Фолькмана
— одно из наиболее опасных осложнений при лечении больных с переломами костей, особенно в области локтевого сустава. Описанна она Фолькмана в 1881 г. При несвоевременном распознавании и оказании помощи, направленной на профилактику, возникновения контрактуры ведет к необратимым изменениям в тканях и к инвалидности, иногда заканчивается ампутацией конечности.
Причины:
1) первичное повреждение магистральной артерии конечности во время травмы, запоздалые диагностика и оперативное лечение по поводу разрыва сосуда или тромбоза при закрытых переломах;
2) длительное ущемление артерии смещенным отломком, жгутом т.д.;
3) нарушение артериального кровообращения вследствие чрезмерной гематомы и отека тканей;
4) нарушение кровообращения вследствие тесного гипсовой повязки и увеличение отека сегмента конечности в гипсовой повязке.
Патогенез и клиническая симптоматика . Первичное повреждение магистральной артерии во время травмы встречается редко, что бывает вызвано отсутствием у врачей необходимой профессиональной настороженности. Поэтому допускаются запоздалые диагностика и оперативное лечение.
Разрыв магистральной артерии клинически проявляется отсутствием пульса на периферии, бледностью кожи, расстройством всех видов чувствительности, а также отсутствием движений пальцами конечности.
При переломах со смещением отломков (например, надмыщелковый экстензионный (разгибательный) перелом плеча) может возникать пережимание или повреждение центральным отломков артерии (в области локтевой ямки).
Клиническая симптоматика зависит от степени нарушения кровообращения. Если наложить тесную гипсовую повязку, особенно циркулярную, и увеличивается отек конечности, нарушения кровообращения развивается постепенно и с соответствующими клиническими проявлениями. Время, за которое развивается ишемическая контрактура, зависит от скорости увеличения отека и степени сдавления сосудов.
Сначала сдавливаются вены, которые лежат поверхностно, имеют тонкие и эластичные стенки. Клинически это проявляется цианозом и резким увеличением отека на периферии. По мере затруднения оттока крови уменьшается ее артериальное притоков, в связи с чем развивается гипоксия тканей. От гипоксии в первую очередь страдают высокодифференцированные ткани — нервная и мышечная. Появляются ишемические боли и парестезии, снижается чувствительность и ограничиваются активные движения пальцев. Если в это время устранить причину нарушения кровообращения, то есть надежда на восстановление жизнедеятельности тканей, и поэтому этот период целесообразно называть обратной стадией ишемической контрактуры.
Если больному не оказать своевременно помощь, то увеличивается отек, появляются пидепидермальные пузыри, усиливается гипоксия тканей. Чувствительность притупляется, и боль уменьшается, а затем полностью исчезают все виды чувствительности. Активные движения пальцами невозможны. Вследствие ишемии возникают дегенеративные изменения в мышцах, асептический некроз мышечной ткани. Это необратимая стадия ишемической контрактуры. Несмотря на восстановление кровообращения в этой стадии (ослабление или снятие гипсовой повязки, декомпрессии тканей, сшивание сосуды и т.д.), на фоне асептического воспаления некротизированные мышцы заменяются рубцовой тканью, теряют свойство сокращаться. Со временем рубцы уплотняются и приводят к укорочению мышц.
Вследствие рубцевания и атрофии мышц окружность пораженного сегмента конечности резко уменьшается, конечность становится тоньше, активные движения отсутствуют или резко ограничены. Например, при ишемической контрактуре пальцы кисти находятся в положении разгибания в пястно-фаланговых суставах и сгибания во всех межфаланговых суставах. Выпрямить их можно только при максимальном сгибании кисти в лучезапястном суставе, когда сближаются между собой точки прикрепления мышц. При разгибании кисти пальцы снова сгибаются в кулак. Этот признак известен как пальцеруховий феномен при ишемической контрактуре Фолькмана.
Вследствие дегенеративных изменений в нервах страдают иннервация и трофика тканей: кожа тонкая, холодная, с повышенной влажностью, ногти тоже тонкие, потрескавшиеся.
Чрезмерное или длительное нарушение кровоснабжения тканей может привести к некрозу всех тканей дистального конца конечности, который протекает по типу сухой гангрены. Кожа на пальцах становится темно-синюшного цвета, сморщивается, пальцы - нечувствительны, утончаются, постепенно появляются классические признаки некроза с нарастающими явлениями организма.
Профилактика контрактуры Фолькмана
Профилактика контрактуры Фолькмана охватывает следующие мероприятия:
1. Своевременная диагностика повреждения или тромбоза магистральной артерии и немедленная операция для восстановления кровотока. Поэтому при всех травмах, особенно при переломах костей, при обследовании больного обязательно обращают внимание на кровоснабжение травмированного сегмента, пальпаторно определяя температуру кожи и пульс на периферической артерии. Уточняют диагноз осциллографии. Если нет четкой пульсации сосудов, хотя кровоснабжение тканей достаточно, делают пункцию дистального отдела артерии обычной инъекционной иглой, с которой при неповрежденной артерии кровь вытекает пульсируя. Окончательно вопрос о повреждении артерии и его степень решает артериография. В сомнительных случаях следует оперировать для ревизии состояния сосудов. Любое наблюдение в динамике недопустимо, поскольку может закончиться трагически.
2. Неотложная репозиция костей при заделке артерии костных отломков, что восстанавливает анатомическое соотношение и кровообращение.
3. При травмах и переломах костей, особенно в области локтевого сустава, не следует применять циркулярные гипсовые повязки. Всех детей с переломами в области локтя, несмотря на хорошую репозицию отломков, следует госпитализировать на 2-3 дня для наблюдения. Если они отказываются от госпитализации, нужно предупредить родителей о необходимости обращения за помощью при первых проявлениях нарушения кровообращения в конечности. При этом необходимо вскрыть на всем протяжении повязку (до кожи) и несколько ослабить ее. После того кровообращение должно восстановиться. Если явление ишемии не проходит, это свидетельствует о внутритканевой гематоме и отеке, который требует декомпрессии тканей — вскрытия фиброзных фасциальных футляров. Пункция гематомы неэффективна и приводит к потере драгоценного времени.
Под наркозом после обработки операционного поля делают небольшие (4-5 см) разрезы кожи в нескольких местах сегмента (по ходу мышц-сгибателей и разгибателей). Затем через эти разрезы ножницами подкожно рассекают фасцию в длину на всем протяжении мышц. Накладывают асептическую повязку. Раны зашивают после спадения отека.
Лечение . После устранения причин, которые вызвали нарушение кровообращения, назначают физиотерапевтическое (теплые ванны, ЛФК, массаж, электростимуляция) и медикаментозное (витамины группы В, прозерин, дибазол и т.д.) лечение, направленное на восстановление трофики и тонуса мышц, иннервации и трофики тканей.
Лечение должно быть длительным, а эффективность его зависит от степени патологических изменений в тканях, возникших вследствие ишемии. В тяжелых случаях кроме указанного лечения применяют различные корректирующие лангеты, которые в период рубцевания мышц удерживают кисть в функционально выгодном положении.
При сложившейся контрактуре Фолькмана верхней конечности применяют оперативные методы лечения с целью уменьшения и устранения контрактуры пальцев кисти. Эти методы заключаются в продлении сухожилий вне их ножен или сближении между собой точек прикрепления мышц за счет укорочения костей предплечья, опущение надмыщелков с местом прикрепления к ним мышц и т.д. Чтобы удержать кисть в среднефизиологическом положении, проводят артродез лучезапястного сустава. Однако эти операции паллиативные и никак не способны улучшить функциональное состояние кисти. Человек остается инвалидом на всю жизнь, поскольку мышцы потеряли свое свойство сокращаться.
При ишемической контрактуре нижней конечности оперативное лечение (удлинение пяточного сухожилия, трисуставный ) значительно улучшает статико-динамическую функцию стопы.
Жировая эмболия
Жировая эмболия — одно из ранних осложнений переломов костей, которое встречается особенно часто (до 25%) после множественных травм и достигает 44% среди количества умерших от переломов скелета.
Среди существующих теорий возникновения жировой эмболии доминируют две: механическая и биохимическая. Самая старая механическая теория объясняет возникновение жировой эмболии как результат попадания в кровяное русло капель жира поврежденного костного мозга. В настоящее время большинство хирургов считают причиной жировой эмболии биохимические изменения в крови при травматической болезни. Растворимые липиды крови и эмульгированный жир плазмы крови при нарушении гомеостаза и определенных условиях способны сливаться в капли и вызвать эмболию.
Клинически различают легочную и мозговую формы жировой эмболии . При легочной форме основными признаками эмболии являются расстройства дыхания: одышка, кашель, цианоз, тахикардия и явления легочно-сердечной недостаточности. Если исключается 3/4 легочного кровообращения, человек умирает. Мозговая форма жировой эмболии проявляется общемозговыми расстройствами, потерей сознания, судорогами. Патогномоничным симптомом жировой эмболии считают петехиальные мелкие кровоизлияния в кожу живота, грудную клетку и внутренние поверхности верхних конечностей.
В диагностике жировой эмболии помогает лабораторное исследование мочи и плазмы крови на свободные капли жира.
Лечение больных с заключается в применении препаратов, которые нормализуют состояние липидов плазмы крови (переливание Липостабил, ингаляции эфира и т.п.), а также комплексном лечении общего состояния больного (противошоковая терапия, инфузия гемодеза, реополиглюкина, антигистаминные препараты, антикоагулянты, ингаляции кислорода и т.д.).
У больных с жировой эмболией важно надежно фиксировать отломки переломанного сегмента кости и не проводить в остром периоде никаких манипуляций (вправления) в области перелома, за исключением пункции гематомы.
12098 0
Одним из осложнений закрытого перелома является кровопотеря. Кровотечение из сломанной кости продолжается до 3—5 сут. Многие хирурги почему-то кровотечение и кровопотерю связывают только с повреждением магистрального сосуда и наружным кровотечением или кровотечением в полость.
Кровотечение всегда бывает при закрытом переломе. Согласно исследованиям Clark (1951), В. Ф. Пожарисского (1972), кровопотеря при переломе заднего полукольца таза может достигать 2—3 л, переднего полукольца таза — 0,8 л, бедренной кости — 0,5—2,5 л, голени — 0,5—1,0 л. Особенно опасно кровотечение у больных пожилого и старческого возраста при переломах подвздошных костей и крестца, подвертельных и чрезвертельных переломах бедренной кости, высоких переломах большеберцовой кости. У больных с множественными переломами кровопотеря может составлять 2—3 л и более.
Жировая эмболия — редкое, но тяжелое осложнение переломов. Она чаще бывает у тех пострадавших, у которых не был диагностирован шок и поэтому не проводилась противошоковая терапия. Считают, что жировая эмболия развивается вследствие нарушений тканевого кровообращения при шоке. Патологическое депонирование крови в капиллярах, ацидоз в результате гипоксии, нарушение химизма крови являются звеньями патогенетической цепи. В клинике чаще наблюдается смешанная форма эмболии — и мозговая, и легочная.
Клинически жировая эмболия проявляется внезапным ухудшением состояния больного («светлый промежуток» от нескольких часов до 2 дней). Первый симптом — изменение сознания пострадавшего вследствие нарастающей гипоксии головного мозга вплоть до потери сознания. Важными признаками жировой эмболии являются учащение дыхания, цианоз кожи и слизистых оболочек (гипоксия!), повышение температуры тела до 39°С и выше (очевидно, центрального генеза). Имеются рассеянные симптомы поражения коры головного мозга, подкорковых образований и ствола: сглаженность носогубной складки, отклонение языка, расстройство глотания, менингеальные симптомы. На рентгенограммах легких отмечаются симптомы отека — картина «снежной метели».
Очень важно дифференцировать жировую эмболию от нарастающей внутричерепной гематомы, так как и в том, и в другом случае имеется «светлый промежуток». При гематоме четче выражены очаговые симптомы поражения одного полушария, менее выражены симптомы поражения подкорковых областей и ствола мозга. Для гематомы характерна и брадикардия, нет такой одышки и гипоксии, как при эмболии. Помогают специальные методы исследования: картина «снежной метели» на рентгенограммах легких, смещение срединных структур мозга на эхоэнцефалограммах при гематоме, повышение давления цереброспинальной жидкости и кровь в цереброспинальной жидкости при гематоме. Большое значение имеет изучение глазного дна: могут быть видны капли жира в капиллярах глазного дна при эмболии; расширение вен и сглаженность контуров зрительного нерва при гематоме.
Наряду с общими осложнениями закрытых переломов могут быть и местные осложнения. К ним в первую очередь следует отнести внутренний пролежень, который часто бывает при полном смещении отломков большебрецовой кости. Внутренний пролежень значительно затрудняет использование многих методов лечения.
Государственное бюджетное образовательное учреждение высшего профессионального образования «Воронежская Государственная Медицинская Академия им.Н.Н.Бурденко» Министерства здравоохранения Российской Федерации
Кафедра общей хирургии
Зав.кафедрой, профессор
А.А.Глухов
«Переломы.Вывихи»
Студента 3 курса лечебного факультета
7 группы Кульнева М. И.
Преподаватель,к.м.н.:
А.П.Остроушко
Воронеж – 2014
Классификация 3-7 стр.
Клиническая картина 7-8
Основы рентгенодиагностики 8-9
Первая медицинская помощь 9-11
Основные принципы лечения (устраненеие боли,репозиция,иммобилизация, реабилитация)11-16
Осложнения травматических переломов и вывихов и их профилактика:
Болевой шок 16-21
Жировая эмболия 22-27
Острая кровопотеря 27-32
Развитие инфекций 32-33
Список литературы 34
Классификация
Перелом кости - полное или частичное нарушение целостности костипринагрузке, превышающей прочность травмируемого участкаскелета. Переломы могут возникать как вследствиетравмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани. Тяжесть состояния при переломах обусловлена размерами повреждённых костей и их количеством. Множественные переломы крупныхтрубчатых костейприводят к развитию массивнойкровопотерии травматическомушоку. Также больные после таких травм медленно восстанавливаются, выздоровление может занять несколько месяцев.
В современных классификациях выделяют типы переломов в зависимости от следующих признаков:
По причине возникновения
Травматические - вызванные внешним воздействием.
Патологические - возникающие при минимальном внешнем воздействии вследствие разрушения кости каким-нибудь патологическимпроцессом (например,туберкулёзным,опухолевымили другим).
По тяжести поражения
Без смещения (например, под надкостницей).
Со смещением отломков.
Неполные - трещины и надломы.
По форме и направлению перелома
Поперечные - линия перелома условно перпендикулярнаоси трубчатой кости.
Продольные - линия перелома условно параллельна оси трубчатой кости.
Косые - линия перелома проходит под острым угломк оси трубчатой кости.
Винтообразные - происходит вращение костных отломков, костные отломки «повёрнуты» относительно своего нормального положения.
Оскольчатые - нет единой линии перелома, кость в месте повреждения раздроблена на отдельные отломки.
Клиновидные - как правило возникает при переломах позвоночника, когда одна кость вдавливается в другую, образуя клиновидную деформацию.
Вколоченные - костные отломки смещаются проксимальней по оси трубчатой кости или располагаются вне основной плоскости губчатой кости.
Компрессионные - костные отломки мелкие, чёткой, единой линии перелома нет.
По целостности кожных покровов
Закрытые - не сопровождаются ранениями тканей, проникающих к месту перелома, и не сообщаются с внешней средой. Единичные - если один перелом одного сегмента опорно-двигательного аппарата. Множественные - если перелом в пределах одного сегмента или различных сегментов опорно-двигательного аппарата.
Открытые - (огнестрельные и неогнестрельные), переломы костей сопровождающиеся ранениями мягких тканей и сообщающиеся с внешней средой. Сочетанные - если перелом сочетается с травмой внутренних органов, черепа. Комбинированные - если поражение в одной анатомической области или в разных анатомических областях.
По локализации перелома
В пределах трубчатой кости выделяют:
метафиза
По осложнениям
Осложнённые:
травматическим шоком.
повреждением внутренних органов.
кровотечением.
жировой эмболией.
раневой инфекцией,остеомиелитом,сепсисом.
Неосложнённые.
Также наиболее распространённые типы переломов имеют общепринятые названия - по имени автора, впервые их описавшего.
Так, например, перелом шиловидного отростка лучевой костиназывается переломом Коллеса. Также к довольно известным типам травм верхней конечности относятся перелом Монтеджа, возникающий при переломелоктевой костив верхней трети и вывихе головки лучевой кости с повреждением ветвилучевого нерва, и перелом Голеацци, представляющий собой перелом лучевой кости в нижней трети с разрывом дистального радио-ульнарного сочленения и вывихом в этом суставе.
Вывих - нарушение конгруэнтностисуставных поверхностей костей, как с нарушением целостности суставной капсулы, так и без нарушения, под действием механических сил (травма) либо деструктивных процессов в суставе (артрозы,артриты).
По степени смещения
Вывих может быть:
полным (полное расхождение суставных концов) и
неполными - подвывих (суставные поверхности остаются в частичном соприкосновении). Вывихнутой считается дистальная (дальняя от туловища) часть конечности.
Исключения составляют:
позвоночник- вывихнутым считается вышележащий позвонок.
ключица(различают вывихи стернального и акромиального конца ключицы, но не вывихлопатки).
плечаразличают передний, нижний и задний. В зависимости от смещений кости.
По происхождению
врождённые
приобретённые вывихи
Врождённые
Такие повреждения возникают в результате неправильного внутриутробного развития плода- недоразвитие суставной впадины и головки бедра (дисплазия). Чаще отмечаютсяврожденные вывихи тазобедренных суставов(2-5 на 1000 новорождённых), реже - вывихинадколенника, коленногосустава. У грудного ребёнка вывих бедра проявляется асимметрией складок по внутренней поверхности бёдер, ограничением отведения ноги и т. п.; когда ребёнок начинает ходить и позже - хромотой и относительным укорочением одной нижней конечности, при двустороннем вывихе - «утиной» походкой. Врождённый вывихнадколенникапроявляется болями, полной неподвижностью сустава, его воспалением, гемартрозом; ходят дети плохо, часто падают. Лечение врождённого вывиха бедра (вправление, наложение специальных шин или гипсовых повязок) должно начинаться как можно раньше - наилучшие результаты даёт у детей 3 мес, но возможно и до 2 лет. При безрезультатности такого лечения в 2-4 года - хирургическая операция. Профилактика: ортопедическое обследование новорождённых. Нельзя туго пеленать (и тем более свивать), насильственно выпрямлять ножки, преждевременно ставить ребёнка (раньше, чем ребёнок встанет на ножки сам).
Приобретённые
Они возникают при травме - травматические или при заболеваниях (остеомиелит,полиомиелити др.)- патологические, или самопроизвольные. Травматические вывихи в большинстве случаев происходят под влиянием непрямой травмы, когда место приложения силы отдалено от повреждающегося сустава (например, при падении на кисть вытянутой руки происходит вывих в плечевом суставе). Причиной травматического вывиха может быть резкое сокращение мышц, вызывающее движение, выходящее за пределы нормальной подвижности данного сустава (например, вывих нижней челюсти при чрезмерном открывании рта). Значительно реже возникают вывихи от прямой травмы - удар в область сустава. У детей в возрасте 1-3 лет наблюдаются так называемые «вывихи от вытягивания», возникающие в суставах (плечевом, локтевом) от резкого рывка ребёнка за руку (когда его ведут за ручку и он оступился). Проявляются сильными болями в области сустава, деформацией, нарушением или утратой движений.
При вывихах почти всегда происходит разрыв капсулы суставов, могут быть повреждены сухожилия,мышцы,кости,сосудыинервы; такие вывихи называются осложнёнными. Вывихи могут быть закрытыми - без повреждения кожи над суставом и открытыми, когда образуется рана, проникающая в полость сустава. Иногда вследствие значительного растяжения суставной сумки и связок при вывихе, а также без правильного лечения вывиха возникает вновь даже при небольшом усилии. Это так называемый привычный вывих (наиболее частый в плечевом суставе).
Патологический вывих чаще возникает в тазобедренном и плечевом суставах обычно в результате разрушения суставных поверхностей вследствие патологического процесса; паралитический вывих наблюдается при параличе или парезеокружающих сустав мышц. Эти вывихи возникают без заметного приложения внешней силы, как бы самопроизвольно, например, во время ходьбы, поворачивания в постели и т. п.