A nyugtatók nem okoznak függőséget. Erős nyugtatók és egyéb pszichotróp szerek: osztályozási jellemzők, főbb különbségek. Miért veszélyesek a nyugtatók?
A nyugtatók (szorongásoldók) elsősorban a nyugtalanság, szorongás, félelem és érzelmi feszültség kezelésére és megszüntetésére javallt pszichotróp szerek, miközben gyakorlatilag nem rontják a kognitív funkciókat. A modern gyógyszerpiac a különféle nyugtatók széles listáját kínálja, amelyeket orvosi rendelvény nélkül lehet megvásárolni.
Benzodiazepin származékok
A leghíresebb és legelterjedtebb nyugtatók, amelyek kifejezett antifób és szorongásoldó hatással rendelkeznek. Három alcsoportra oszthatók: hosszú, közepes és rövid hatásidejű gyógyszerek.
A hosszan tartó szorongásoldók (Phenazepam, Chlordiazepoxide, Diazepam) erős gyógyszerek, és számos nem kívánt mellékhatással rendelkeznek, amelyek beárnyékolják előnyeiket és súlyos szövődmények kialakulásához vezetnek, ezért ritkán kaphatók vény nélkül.
A közepes és rövid hatású gyógyszerek (nappali nyugtatók) kevesebb mellékhatással és biztonságosabbak, vény nélkül is beszerezhetők, de továbbra is csak orvosi egyeztetés után javasolt szedni.
Közepes hatású gyógyszerek
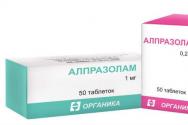
Alprazolam (Xanax, Alzolam, Helex, Zolomax)

A készítmény hatóanyaga az alprazolam.
Gyógyszerként használják, amely a legaktívabban kiküszöböli a pánikrohamokat, és vegetatív stabilizátorként működik. A gyógyszert az alvás romlására, az étvágycsökkenésre és a külvilág iránti érdeklődés elvesztésére is írják fel.
A kezelés kezdetén egy minimális adagot írnak fel, amely napi 3-szor 0,25-0,5 milligramm között változik, majd fokozatosan az adag maximum 4,5 milligrammra emelhető. Legyengült és idős betegeknél a kezdeti adag 0,25 milligramm naponta 2-3 alkalommal. Az elvonási szindróma elkerülése érdekében az adagot fokozatosan kell csökkenteni.
Mellékhatások: lehetséges bőrkiütés, viszketés, vizelet inkontinencia, leukopenia kialakulása, vérszegénység, károsodott veseműködés stb.
Ellenjavallatok: myasthenia gravis, sokk, kóma, akut alkoholmérgezés, terhesség, 18 év alatti életkor, gyógyszerkomponens-intolerancia, terhesség, szoptatás, vese- vagy májműködési zavar.
Lorazepam (Lorafen)

Kapható tabletták, drazsék; hatóanyag - lorazepam.
A gyógyszer közepes hatástartamú, hipnotikus és erős antifób hatású, hatékonyan alkalmazható minden típusú neurózis esetén szenesztopátiás, hipochondriális rendellenességek kezelésére, és segít stabilizálni az autonóm idegrendszert.
Felnőttek és serdülők napi 1-3 alkalommal 0,5-4 milligrammot szednek. A maximális napi adag nem haladhatja meg a 10 milligrammot.
Mellékhatások: ataxia, izomgyengeség, szédülés, dysphagia, szájszárazság, viszketés, bőrkiütés.
Ellenjavallatok: zárt zugú glaukóma, myasthenia gravis, akut alkoholmérgezés, lorazepammal szembeni túlérzékenység, laktáció.
Terhesség alatt csak szigorú javallatok szerint és mindig orvos felügyelete mellett használható. Károsodott vesefunkció, alvási apnoe gyanúja, sokk, epilepszia vagy tüdőbetegség esetén óvatosan kell alkalmazni.
Medazepam (Rudotel)

A hatóanyag a medazepam.
Megszünteti a pszichoneurotikus feszültséget, a félelemérzetet, a szorongást, a motoros izgatottságot és a fokozott nyűgöt. A gyógyszer emellett stabilizálja az autonóm idegrendszer működését, segít helyreállítani az érzelmi egyensúlyt és a saját betegség megfelelő megítélését.
A tablettákat naponta 2-3 alkalommal veszik be, 5 milligramm adaggal kezdve; fokozatosan növelje az adagot napi 30 milligrammra. Ritkán megengedett 40 milligramm gyógyszer bevétele. Idősek és serdülők - 10-20 milligramm naponta; 10 éves és idősebb gyermekek - 2 milligramm naponta. A terápia időtartama nem haladja meg a 60 napot. Egy hónap elteltével a tanfolyam megismételhető.
Mellékhatások: szájszárazság, vérnyomásesés, gátlástalanság, depresszió, tájékozódási zavar, zavartság, diszpepsziás zavarok.
Ellenjavallatok: medazepam intolerancia, terhesség, szoptatás, myasthenia gravis, vese- vagy májpatológia, a függőség különböző formái (alkohol, kábítószer), 10 év alatti gyermekek.
Légzési elégtelenség, intraokuláris magas vérnyomás és kisagyi ataxia esetén a Medazepam tablettákat óvatosan írják fel.
Nappali nyugtatók
Túlnyomóan szorongásoldó hatással és minimálisan kifejezett nyugtató, izomlazító és hipnotikus tulajdonságokkal rendelkező gyógyszerek.
Az alábbi gyógyszereket orvosi rendelvény nélkül lehet megvásárolni:
Gidazepam

A hatóanyag a gidazepam.
Megszünteti az ingerlékenységet, a migrént, megnyugtat, enyhíti az alkoholizmus elvonási tüneteit, javítja az alvást.
Vegyünk 20-50 milligrammot szájon át naponta háromszor. Az átlagos dózis a neurózis-szerű és neurotikus rendellenességekben szenvedő betegek kezelésében napi 60-150 milligramm, migrén esetén - 40-60 milligramm. A kezelés időtartama 7 naptól 1-2 hónapig tart.
Mellékhatások: álmosság, a motoros és mentális reakciók sebességének lassulása, gyógyszerfüggőség, járászavar.
Ellenjavallatok: máj- vagy veseelégtelenség, myasthenia gravis, terhesség, túlérzékenység, szoptatás.
Oxazepam (Nozepam, Tazepam)

A hatóanyag az oxazepam.
Neurózisra, pszicho-vegetatív rendellenességekre (például menopauzával vagy súlyos premenstruációs szindrómával kapcsolatos rendellenességek esetén) írják elő. A komplex terápia részeként a gyógyszert reaktív depresszióra használják. Az adagot az indikációktól, a beteg életkorától és a terápiás hatás alakulásától függően határozzák meg.
A napi adag 10 és 120 milligramm között változik.
Mellékhatások: fáradtság, koncentrálási nehézség, érzelmek tompulása, paradox reakciók (félelem, hallucinációk, álmatlanság stb.), émelygés, hányás, allergiás reakció, vizeletvisszatartás, károsodott veseműködés.
Ellenjavallatok: akut alkoholmérgezés, kóma, sokk, myasthenia gravis, zárt zugú glaukóma, légzési elégtelenség, terhesség, szoptatás, 6 év alatti gyermekek, a gyógyszerkomponensek intoleranciája.
Prazepam (Demetrin)

A hatóanyag a prazepam.
A gyógyszer stabilizálja az érzelmi reaktivitást, normalizálja az alvást, javítja a hangulatot, csökkenti a feszültséget és a félelmet anélkül, hogy csökkentené a koncentrációt és a reflexeket. Ezenkívül a tabletták segítenek enyhíteni a funkcionális autonóm rendellenességeket különböző pszichoszomatikus rendellenességekben.
Felnőtteknek az ajánlott napi adag 20 milligramm, azaz 2 tabletta (reggel 0,5 tabletta, ebédidőben 0,5 és este 1 tabletta). A 3-12 éves gyermekek számára a gyógyszert 10-15 milligrammban írják fel, azaz 0,5 tablettát naponta 2-3 alkalommal.
Mellékhatások: enyhe fáradtság, szédülés.
Ellenjavallatok: súlyos vese- vagy májelégtelenség, myasthenia gravis. Szükség esetén és csak az orvos engedélyével a Prazepamot terhesség és szoptatás ideje alatt írják fel.
Tofisopam (Grandaxin)

Kapható tabletta és por formájában; hatóanyag - tofisopam.
A gyógyszert vegetatív rendellenességek, csökkent aktivitás, neurózisok és súlyos stressz kezelésére írják fel. Menopauza, premenstruációs szindróma, myasthenia gravis esetén is, a cardialgia komplex kezelésének részeként.
A felnőttek napi adagja 150 milligramm. Az adagolás gyakorisága napi 3-szor.
Mellékhatások: hányinger, étvágytalanság, a légzőközpontok depressziója, izomfájdalom, száraz nyálkahártya, görcsök, zavartság, ritkán - sárgaság.
Ellenjavallatok: terhesség 1. trimesztere, laktáció, 18 év alatti kor, súlyos depresszió, gyógyszerkomponens-intolerancia, alvási apnoe szindróma.
Trioxazin

A hatóanyag a trimetosin.
Csökkenti a szorongás, félelem, érzelmi instabilitás érzését.
A felnőttek napi 0,5-1,5 gramm adagot írnak elő. Szükség esetén az adag napi 2,5-3 grammra emelhető. Az 1-6 éves gyermekek 0,5 tablettát írnak fel naponta 3-5 alkalommal; 7-12 éves korig - 1 tabletta naponta 3-5 alkalommal.
Mellékhatások: gyengeség, letargia, álmosság, szájszárazság.
Ellenjavallatok: a gyógyszerrel szembeni túlérzékenység.
Új generációs, nem benzodiazepin jellegű nyugtatók
Segítenek a szorongásos-neurotikus megnyilvánulások szinte teljes komplexumának kiküszöbölésében, biztosítják a normális életmód, a szociális aktivitás fenntartását, és biztonságosak, azaz minimális számú mellékhatással és nem kívánt reakcióval rendelkeznek.
A vény nélkül kapható termékek a következők:
Afobazol

A hatóanyag az afobazol.
A gyógyszert felnőtteknél neuraszténia, generalizált szorongásos zavarok, alkalmazkodási zavarok és bronchiális asztma kezelésére alkalmazzák.
Vegyük szájon át étkezés után. Az optimális egyszeri adag 10 milligramm, a napi adag 30 milligramm. Szükség esetén a maximális adag 60 milligrammra emelhető. A kezelés időtartama 2-4 hét.
Mellékhatások: ritkán - fejfájás, allergiás reakció.
Ellenjavallatok: terhesség, szoptatás, galaktóz intolerancia, hatóanyaggal szembeni túlérzékenység, 18 év alatti kor.
Benaktizin (amizil)
A készítmény hatóanyaga a benaktizin.
A neurológiai és pszichiátriai gyakorlatban a gyógyszert nyugtatóként írják fel olyan neurózisok kezelésére, amelyeket félelem, szorongásos feszültség és mentális depresszió kísér.
Vegyünk szájon át étkezés után, 1-2 milligrammot naponta 1-4 alkalommal; kúra - 4-6 hét.
Mellékhatások: szédülés, székrekedés, hányinger, tachycardia, vizeletvisszatartás.
Ellenjavallatok: prosztata adenoma, glaukóma, túlérzékenység, szoptatás, terhesség.
Buspiron (Spitomin)

A készítmény hatóanyaga a buspiron-hidroklorid.
Különböző etiológiájú szorongásos állapotok kezelésére használják, különösen a nyugtalanság, szorongás, ingerlékenység és feszültség érzésével járó neurózisok kezelésére.
A kezelés kezdetén napi 2-3 alkalommal 5 milligrammot írnak fel. A maximális terápiás hatás elérése érdekében a napi adagot fokozatosan 15-30 milligrammra emelik. A tablettákat a nap azonos szakában, rágás nélkül, vízzel kell bevenni.
Mellékhatások: nem specifikus mellkasi fájdalom, magas vérnyomás, eszméletvesztés, szívelégtelenség, vérképváltozások, bradycardia, rémálmok stb.
Ellenjavallatok: 18 év alatti kor, terhesség, szoptatás, veseelégtelenség, myasthenia gravis, pangásos glaukóma.
Mebicar (Mebix, Adaptol)

A hatóanyag a tetrametil-tetraazabiciklooktándion.
A gyógyszer a gyengítő neuropszichés, pszichoemotikus és fizikai stressz következtében fellépő neurotikus rendellenességek (érzelmi labilitás, pánikzavarok, ingerlékenység, szorongás stb.) kezelésére szolgál. A tabletták ischaemiás szívizombetegségben szenvedő betegek kezelésére, szívinfarktus utáni rehabilitációra, dohányzási vágy csökkentésére, valamint alkoholizmusban szenvedő betegek neurózisszerű állapotaira is javallt.
Vegyünk 0,3-0,9 grammot szájon át naponta 2-3 alkalommal (étkezéstől függetlenül). A maximális napi adag 10 gramm. A terápiás és megelőzési tanfolyam egy héttől 6 hónapig tart.
Mellékhatások: allergiás reakció, hipertermia, csökkent testhőmérséklet és vérnyomás, dyspeptikus zavarok.
Ellenjavallatok: túlérzékenység a gyógyszer hatóanyagával szemben.
Mexidol

A hatóanyag az etil-metil-hidroxi-piridin-szukcinát.
A gyógyszer antioxidáns, nyugtató, nootróp, antihipoxiás és membránstabilizáló tulajdonságokkal rendelkezik. Ezen kívül segít javítani a memóriát, kifejezett stresszvédő hatása van (növeli a szervezet stressz-ellenállását), képes megállítani és megelőzni a rohamokat.
Ideg- és neurotikus állapotok kezelésére szájon át 125-250 milligrammot kell bevenni; a maximális napi adag 800 milligramm (6 tabletta). A terápia időtartama 2-6 hét.
Mellékhatások: allergiás reakciók lehetségesek.
Ellenjavallatok: akut vese- vagy májelégtelenség, a gyógyszerkomponensek intoleranciája, 18 év alatti életkor, szoptatás, terhesség.
Oxilidin

A készítmény hatóanyaga a benzoklidin-hidroklorid.
Nyugtató hatású, csökkenti az idegrendszer ingerlékenységét, fokozza a fájdalomcsillapítók, altatók, kábítószerek hatását. Minden típusú neurózis, cerebrovaszkuláris baleset és érelmeszesedés esetén alkalmazzák.
A kezelés kezdetén vegyen be 0,02 grammot naponta 3-4 alkalommal étkezés előtt; majd a napi adagot 0,2-0,3 grammra emeljük. A kívánt hatás elérése után az adagot napi 0,02 grammra kell csökkenteni. A kezelés időtartama 2 héttől 2 hónapig tart.
Mellékhatások: hányinger, allergiás reakció.
Ellenjavallatok: súlyos magas vérnyomás, vesepatológia.
Strezam

Kapszulákban kapható; hatóanyag - etifoxin-hidroklorid.
Stabilizálja és jelentősen javítja a félelem, szorongásos zavarok, depressziós hangulat állapotát anélkül, hogy álmosságot vagy letargiát okozna, lehetővé téve a normális életmódot.
Szájon át, étkezéstől függetlenül, 50 milligramm (1 kapszula) naponta háromszor vagy 100 milligramm (2 kapszula) naponta kétszer. A kezelés időtartama néhány naptól 4-6 hétig terjed.
Mellékhatások: csalánkiütés, bőrkiütések, Quincke-ödéma.
Ellenjavallatok: myasthenia gravis, sokk, súlyos máj- vagy veseműködési zavar, 18 év alatti életkor, a gyógyszer hatóanyagával szembeni túlérzékenység, szoptatás, terhesség.
Phenibut (Anvifen, Noofen)

A hatóanyag az aminofenil-vajsav.
A gyógyszer nyugtató hatása a gátlásért és az érzelmekért felelős agyi struktúrák ingerlékenységének csökkentésével valósul meg. A Phenibut használatának fő indikációi: szorongásos zavarok, aszténiás szindróma tünetei, memóriazavarok, csökkent érzelmi aktivitás, álmatlanság stb.
Mellékhatások: hányinger, vérnyomás-emelkedés, fejfájás.
Ellenjavallatok: terhesség, szoptatás, gyógyszerrel szembeni túlérzékenység, 8 év alatti életkor, veseelégtelenség.
Terhesség és szoptatás alatt
A fenti gyógyszerek szinte mindegyike toxikus hatással van a magzatra, és növeli a veleszületett fejlődési rendellenességek kockázatát, ezért terhesség alatt anxiolitikumot csak orvos írhat fel, és csak akkor, ha feltétlenül szükséges.
Gyerekeknek
3-18 éves korban orvos engedélyével olyan gyógyszereket lehet felírni, mint a Prazepam (Demetrin), Trioxazin, Phenibut, Oxazepam (Nozepam, Tazepam).
Időseknek
Ellenjavallatok hiányában minden gyógyszer csak alacsonyabb dózisokban megengedett. A szükséges adagot a kezelőorvos írja elő.
A nyugtatókat a mentális zavarok széles körének kezelésére használják.
Neurózisszerű és reaktív állapotok súlyos szorongással, félelmekkel vagy megszállottságokkal;
Pánikrohamok;
Különböző etiológiájú depresszió;
Reaktív pszichózisok;
skizofrénia és skizoaffektív pszichózisok;
Epilepszia;
Alkohol megvonás;
Alvászavarok stb.
A nyugtatók mellékhatásai: álmosság, szédülés, bizonytalan járás; izomgyengeség; hosszú távú használat esetén csökkent libidó; néha - menstruációs rendellenességek, bőrviszketés, szomatovegetatív rendellenességek (hipotenzió, hányinger, székrekedés); a szubdepresszív rendellenességek súlyosbodása.
17. Altatók osztályozása, hatások, indikációk, nemkívánatos hatások.
Osztályozás
Benzodiazepinek: Nitrazepam, Lorazepam, Nozepam, Temazepam, Diazepam, Phenazepam, Flurosepam;
Különböző kémiai szerkezetű gyógyszerek: Zolpidem, Zopiklon, Zaleplon.
Heterociklusos vegyületek, barbiturátok: fenobarbitál, nátrium-etaminal;
Alifás vegyületek: klorál-hidrát;
H1 hisztamin receptor blokkolók: difenhidramin, doxilamin;
Érzéstelenítés: nátrium-hidroxi-butirát;
A tobozmirigy melatonin hormon készítményei.
GABA A (benzodiazepin) receptor agonisták:
Narkotikus típusú altatók:
Válogatott gyógyszerek más csoportokból:
Az altatók három osztályba sorolhatók. Az első osztályú (generációs) hipnotikumokat a barbiturátok, az antihisztaminok és a brómot tartalmazó (például brómozott) gyógyszerek képviselik. A barbiturátok kölcsönhatásba lépnek a kemo-kapuzott kloridion csatornákon található barbiturát receptorokkal, és ezeknek a csatornáknak a neurotranszmittere a GABA. A barbiturátok kölcsönhatásba lépnek ezekkel a receptorokkal, ami a kemofüggő csatornák GABA-ra való érzékenységének növekedéséhez vezet, és a kloridionok ioncsatornáinak megnyílási időszakának növekedéséhez vezet - az idegsejt polarizálódik és elveszíti aktivitását. A barbiturátok hatása azonban nem szelektív, és nemcsak nyugtató-altató hatást fejtenek ki, hanem izomlazító, görcsoldó és szorongásoldó hatást is kifejtenek a teljes dózistartományban. A barbiturátok hatástartamuk igen eltérő. A barbiturátok által kiváltott alvás eltér a természetes alvástól. Az antihisztaminok blokkolják a hisztamin H1 receptorokat. A hisztamin az ébrenlét egyik kulcsfontosságú neurotranszmittere, a hisztaminreceptorok blokkolása ennek megfelelően nyugtató hatáshoz vezet. Az antihisztaminok, valamint a barbiturátok megzavarják az alvási architektúrát. A második generációs hipnotikumokat számos benzodiazepin származék képviseli. Ha a barbiturátok megnövelik a kemofüggő csatornák nyitási idejét, akkor a benzodiazepinek növelik a nyitás gyakoriságát.
Javallatok
Alvászavarok (elalvási nehézség, korai vagy éjszakai ébredés), beleértve a mentális zavarok másodlagos alvászavarait.
Mellékhatás
A mellékhatások gyakrabban figyelhetők meg az altatók hosszú távú alkalmazásakor. A leggyakrabban észlelt reziduális hatásokat vagy utóhatástüneteket a napközbeni fokozott álmosság, csökkent teljesítmény, koncentráció és hangulatromlás jellemzi. Ezeket a tüneteket néha a gyógyszer viselkedési toxicitásának nevezik, ami megnehezíti a koncentrációt és gyors reakciókat igénylő feladatok elvégzését. A viselkedési toxicitás kifejezettebb a hosszú T1/2-es hipnotikumokban. A klór-hidrát kifejezett irritáló hatással van a gyomor-bél traktus nyálkahártyájára, nagyon kicsi a terápiás hatása, és gyakran allergiás bőrreakciókat is okoz.
Gyakran az altatók, elsősorban a benzodiazepin-származékok szedésekor memóriazavart észlelnek anterográd amnézia formájában. A hipnotikumok idős betegeknek történő felírásakor figyelembe kell venni a gyógyszerekkel szembeni érzékenység változásának lehetőségét, valamint azok farmakokinetikai paramétereit; ezért a terápiát kis adagokkal (körülbelül a szokásos mennyiség felével) kezdik, nagyon fokozatos emeléssel, a betegek állapotának gondos figyelemmel kísérésével.
Az altatók fokozott elővigyázatossággal alkalmazhatók károsodott légzésfunkciójú, krónikus légúti betegségekben és alvási apnoe szindrómában szenvedő betegeknél. Úgy tartják, hogy a legtöbb altató a légzőközpont depresszióját okozza (a zopiklonnak van a legkevésbé hatása).
Az altatók hosszú távú felírása tolerancia és gyógyszerfüggőség kialakulásához vezethet. A függőség kezdeti jelei abban nyilvánulnak meg, hogy az álmatlanság gyors visszaesése miatt képtelenség abbahagyni a gyógyszer szedését. Egyes betegeknél a függőség tünetei 2-3 hetes kezelés után jelentkeznek. A függőség kialakulásának kockázata csökkenthető időszakos, gyógyszerváltoztatással járó kúrák alkalmazásával, valamint a beteg gondos monitorozásával és a bevitt adag folyamatos ellenőrzésével.
A leggyakoribb altatókhoz (nitrazepam, triazolam) képest a zopiklon és a zolpidem fiziológiásabb hatású. Nincsenek izomlazító, görcsoldó és reziduális hipnotikus vagy nyugtató hatásuk, nem befolyásolják a beteg napi működését, és kisebb a függőség és a tolerancia kialakulásának valószínűsége. A gyógyszerek jól tolerálhatók. Egyes betegeknél a zopiklon keserűséget vagy szájszárazságot, a zolpidem pedig a memória és a pszichomotoros koordináció enyhe károsodását okozhatja.
hatások
A barbiturátok még súlyos álmatlanság esetén is gyors hipnotikus hatást fejtenek ki, de jelentősen megzavarják az alvás élettani szerkezetét, lerövidítve a paradox fázist. A barbiturátok hipnotikus, görcsoldó és nyugtató hatásának fő mechanizmusa az alloszterikus kölcsönhatás a GABA-receptor komplex helyével, ami a GAB K receptor mediátorral szembeni érzékenységének növekedéséhez és az aktivált időtartam növekedéséhez vezet. a receptorkomplexhez kapcsolódó kloridcsatornák állapota. Az eredmény például az agytörzs retikuláris formációjának a kéregére gyakorolt stimuláló hatásának gátlása.
A benzodiazepin származékokat legelterjedtebben altatóként használják Recept sünök sütőben Recept sün sütőben főzéséhez. . A barbiturátokkal ellentétben kisebb mértékben megzavarják az alvás normál szerkezetét, sokkal kevésbé veszélyesek a függőség kialakulásával kapcsolatban, és nem okoznak kifejezett mellékhatásokat.
A zopiklon és a zolpidem a kémiai vegyületek új osztályainak képviselői. A zolpidem szelektíven lép kölcsönhatásba a benzodiazepin ω receptorokkal, ami megkönnyíti a GABAerg transzmissziót. A zopiklon közvetlenül kötődik a GABA által szabályozott kloridionoforhoz. A sejtbe jutó kloridionok áramlásának növekedése a membrán hiperpolarizációját és ennek megfelelően a neuron erős gátlását okozza.A Pax Forte online vásárolható meg Moszkvában itt. . A benzodiazepinekkel ellentétben az új gyógyszerek csak a központi benzodiazepin receptorokhoz kötődnek, és nincs affinitásuk a perifériás receptorokhoz. A zopiklon a benzodiazepinekkel ellentétben nem befolyásolja az alvás paradox fázisának időtartamát, amely a mentális funkciók, a memória és a tanulási képesség helyreállításához szükséges, és valamelyest meghosszabbítja a fizikai felépülés szempontjából fontos lassú hullámú fázist. A zolpidem kisebb mértékben növeli a lassú hullámú alvás időtartamát, de gyakrabban, különösen hosszú távú használat esetén, meghosszabbítja az alvás paradox fázisát.
A barbiturátokhoz hasonlóan a meprobamát is gátolja az alvás paradox fázisát, ami függőséget okoz.
A klometiazol és a klorálhidrát nagyon gyors hipnotikus hatást fejtenek ki, és gyakorlatilag nem zavarják az alvás szerkezetét, de a klometiazol az erős gyógyszerfüggőséget kiváltó szerek közé sorolható.
A bromoureidákat az elmúlt években ritkán használták. Gyorsan felszívódnak, de rendkívül lassú az anyagcseréjük, ami gyakran okoz felhalmozódást és bromizmust (bőrgyulladás, kötőhártya-gyulladás, ataxia, purpura, agranulocitózis, thrombocytopenia, depresszió vagy delírium).
Egyes antihisztaminokat még mindig gyakran használnak altatóként: difenhidramint, hidroxizint, doxilamint, prometazint. Gátolják az alvás paradox fázisát, erős utóhatásokat (fejfájás, reggeli álmosság) és antikolinerg tulajdonságokkal rendelkeznek. Az antihisztaminok legfontosabb előnye a függőség hiánya, még hosszú távú használat esetén is.
A pszichotikus állapotok általános pszichiátriájában nyugtató neuroleptikumokat vagy nyugtató antidepresszánsokat használnak az alvászavarok korrigálására, a vezető szindrómától függően.

Nyugtatók – mik ezek és miért van szükség rájuk? A nyugtatók hatása és alkalmazása az orvostudományban
A napi stressz már régóta valósággá vált a legtöbb megavárosban élő orosz számára. A megnövekedett élettempó, a munkahelyi gondok, az alvás- és pihenéshiány ingerlékenységhez, szorongáshoz és nyugtalansághoz, valamint érzelmi stresszhez vezet. Emiatt csökken a teljesítmény, alvásproblémák lépnek fel, a pihenés nem hoz teljes ellazulást. A nyugtatók segítenek csökkenteni a stressztényezők hatását, csökkentik a szorongást és érzelmi stabilitást... De milyen áron?
A fogalmak megértése
A nyugtatók nevüket a latin szóból kapták tranquillo- "higadj le." A nyugtatók pszichotróp szerek, vagyis a központi idegrendszerre hatnak. Nyugtató hatásúak, csökkentik a szorongást, félelmet és bármilyen érzelmi stresszt. Hatásmechanizmusuk az érzelmi állapotok szabályozásáért felelős agyi struktúrák gátlásával függ össze. A benzodiazepin-származékok hatását a legteljesebben tanulmányozták - a jelenleg forgalomban lévő nyugtatók többsége hozzájuk tartozik (vannak olyan gyógyszerek is, amelyek nem tartoznak ebbe a csoportba, róluk később lesz szó).
A benzodiazepinek olyan anyagok, amelyek csökkentik a neuronok ingerlékenységét azáltal, hogy a GABA (gamma-amino-vajsav) receptorokra hatnak. A benzodiazepinek csoportjába tartozó vegyületek többsége nyugtató, néhányat altatóként használnak. Hosszú távú használat függőséget és fizikai függőséget okozhat.
A nyugtatókat gyakran összetévesztik az antidepresszánsokkal, mivel ezeket a kifejezéseket szinonimáknak tekintik. Mi a különbség a nyugtatók és az antidepresszánsok között? Az antidepresszánsok pszichotróp gyógyszerek, amelyek stimulálják az idegrendszert, míg a nyugtatók depresszánsok. Vagyis az antidepresszánsok fokozzák az érzelmi aktivitást és javítják a hangulatot, a nyugtatók pedig megnyugtatnak.
A nyugtatók 3 fő csoportra oszthatók (a nyugtatók osztályozása):
- Neuroleptikumok vagy „fő” nyugtatók , - antipszichotikus szerek, amelyeket főként skizofrénia és más súlyos mentális betegségek kezelésére használnak, amelyeket szorongás, félelem és motoros izgatottság kísér.
- Anxiolitikumok (a latin „anxietas” – szorongás, félelem, az ógörög „???????” – gyengülés szóból), vagy "kisebb" nyugtatók , - manapság leggyakrabban nyugtatóként értik, a neuroleptikumokat pedig már nem tekintik annak.
- Nyugtatók - olyan gyógyszerek, amelyek hatása elsősorban az idegrendszer gátlására és az alvás minőségének javítására irányul.
Ebben a cikkben a „nyugtatók” kifejezésen csak a szorongásoldó csoportból származó gyógyszereket értjük, ahogy az a modern orvoslásban megszokott.
A nyugtatók fő hatása
A szorongásoldóknak különböző hatásai lehetnek, amelyek súlyossága gyógyszerenként eltérő. Egyes anxiolitikumoknak például nincs hipnotikus vagy nyugtató hatása. Általában az ebbe a csoportba tartozó gyógyszerek a következő hatásokkal rendelkeznek:
- Szorongáscsökkentö- a szorongás, a félelem, a nyugtalanság csökkentése, a rögeszmés gondolatok és a túlzott gyanakvás megszüntetése.
- Nyugtató- csökkent aktivitás és ingerlékenység, amelyet csökkent koncentráció, letargia és álmosság kísér.
- Hipnotikus- az alvás mélységének és időtartamának növelése, felgyorsítása elsősorban a benzodiazepinek jellemző.
- Izomlazító- izomlazulás, ami gyengeségben és letargiában nyilvánul meg. Pozitív tényező a stresszoldásban, de negatív hatással lehet fizikai aktivitást igénylő munkavégzés során, sőt számítógépes munkavégzés során is.
- Görcsoldó- az epileptogén aktivitás terjedésének gátlása.
Ezenkívül egyes nyugtatók pszichostimuláló és antifób hatásúak, és normalizálhatják az autonóm idegrendszer aktivitását, de ez inkább kivétel, mint szabály.
Az első nyugtató, amelyet 1952-ben szintetizáltak, a meprobamát volt. Az anxiolitikumokat széles körben használták a 20. század 60-as éveiben.
Az anxiolitikumok szedésének előnyei és hátrányai
A nyugtatók használatára vonatkozó általános javallatok a következők:
- Szorongással, ingerlékenységgel, félelmekkel és érzelmi stresszel járó neurózisok, neurózis-szerű állapotok.
- Szomatikus betegségek.
- A poszttraumás stressz zavar.
- A dohányzás, az alkohol és a pszichoaktív anyagok iránti vágy csökkenése (elvonási szindróma).
- Premenstruációs és menopauzális szindrómák.
- Alvászavar.
- Cardialgia, szívkoszorúér-betegség, szívinfarktus utáni rehabilitáció - komplex kezelés részeként.
- Neuroleptikumok és nyugtatók tolerálhatóságának javítása (mellékhatásaik kiküszöbölésére).
- Reaktív depresszió.
- Epilepszia – adjuvánsként.
- Görcsök, izommerevség, görcsök, tikk.
- Pszichotikus és hasonló állapotok.
- Az érzelmi stressz megelőzése.
- Autonóm diszfunkciók.
- Funkcionális gyomor-bélrendszeri rendellenességek.
- Migrén.
- Pánik állapotok stb.
Szem előtt kell tartani, hogy a legtöbb szorongásoldó nincsenek hozzárendelve (!) mindennapi stressz esetén ezek szedésének csak akut stresszes körülmények között és extrém helyzetekben van értelme. A benzodiazepin nyugtatók nem alkalmazhatók terhesség és szoptatás ideje alatt. Ne feledje: a nyugtatókkal való kezelést csak orvos felügyelete mellett lehet elvégezni.
A benzodiazepin nyugtatók szedésének ellenjavallatai: máj- és légzési elégtelenség, ataxia, glaukóma, myasthenia gravis, öngyilkossági hajlam, alkohol- és kábítószer-függőség.
A benzodiazepin nyugtatók hátrányai közé tartozik a függőség kialakulása is. Elvonási szindróma léphet fel, ha abbahagyja a szedését. Ezzel kapcsolatban a WHO Békéltető Bizottsága nem ajánlott(!) 2-3 hétnél hosszabb ideig folyamatosan használjon benzodiazepin nyugtatókat. Ha hosszan tartó kezelésre van szükség, 2-3 hét elteltével a szedését több napra abba kell hagyni, majd ugyanazzal az adaggal folytatni. Az elvonási szindróma csökkenthető vagy teljesen elkerülhető az adag fokozatos csökkentésével és az adagok közötti intervallum növelésével a nyugtatók abbahagyása előtt.
A nyugtatók meglehetősen hatékony gyógyszerek, amelyeknek azonban jelentős ellenjavallatai és hátrányai vannak. Éppen ezért a patikákban általában szigorúan receptre adják. Ebben a tekintetben a modern orvostudomány továbbra is keresi a minimális mellékhatással rendelkező, hatékonyabb és biztonságosabb, valamint nem okoz függőséget okozó nyugtatókat.
Vény nélkül kapható gyógyszer a nyugtatók alternatívájaként
Milyen vény nélkül kapható szorongás elleni gyógyszerek állnak rendelkezésre ma? mondja az OTCPharm gyógyszergyár szakembere:
„Nagyon kevés vény nélkül kapható nyugtató szerepel az Oroszországban bejegyzett gyógyszerek nemzetközi osztályozási rendszerében. Az egyik ilyen gyógyszer, amely a legújabb generációhoz tartozik, az Afobazol. Egyedülálló alternatívája a szorongásos, különböző szomatikus betegségek, alvászavarok, premenstruációs szindróma, alkohol elvonási szindróma, dohányzás abbahagyása és elvonási tünetek esetén alkalmazott nyugtatóknak.
Az afobazol nem benzodiazepin szorongásoldó, és szedése esetén nem okoz függőséget. Szorongásgátló és enyhe stimuláló hatású, nem okoz álmosságot, levertséget, így munkaidőben is használható. Ezenkívül az Afobazol nem okoz izomgyengeséget és nem befolyásolja a koncentrációt. Az adag beadása után nincs megvonási szindróma. A gyógyszer minimális mellékhatásokkal rendelkezik, amelyek allergiás reakciókat és átmeneti fejfájást tartalmazhatnak. A gyógyszernek vannak ellenjavallatai, ezért szedése előtt konzultáljon szakemberrel."
P.S. Az OTCPharm Oroszország legnagyobb gyógyszeripari vállalata, vény nélkül kapható gyógyszerek gyártója, amelyek közül az egyik.

A nyugtatók közé tartoznak azok a gyógyszerek, amelyek nyugtató, pszichorelaxáló hatásúak (nem pszichotikus szinten), és képesek megszüntetni a szorongást és az érzelmi stresszt. Ezeknek a gyógyszereknek nincs egyértelmű hatása a pszichózis megnyilvánulásaira, kivéve különleges eseteket. A nyugtatóknak számos klinikai hatása van: 1) szorongás-, antifóbiás és rögeszmésellenes hatások; 2) pozitív hatás a produktív nem pszichotikus rendellenességekre; 3) szabályozó hatás kisebb magatartási zavarokra; 4) a motoros gátlás megszüntetésének képessége; 5) hipnotikus hatás; 6) vegetatív stabilizáló hatás; 7) görcsoldó tulajdonságok; 8) izomrelaxáns hatás, amely a pszichiátriában általában mellékhatás szerepét tölti be. Használati javallatok: nem pszichotikus szorongás, fóbiák, rögeszmék, érzelmi labilitás, hiperkinetikus szindróma, mérsékelt viselkedési zavarok, álmatlanság, vegetatív dystonia, epilepsziás és epileptiform rohamok, status epilepticus, fokozott izomtónus. A nyugtatókat mindenféle neurózisra és neurózisszerű rendellenességre, lassú skizofréniára, szomatikus betegek kisebb mentális zavaraira, pszichoszomatikus és pszichoszomatikus betegségekre, epilepsziára, számos neurológiai betegségre, valamint műtéti premedikációra használják. Néha gyakorlatilag egészséges egyének alkalmanként nyugtatókat folyamodnak az érzelmi stressz okozta nem kóros akut pszichovegetatív reakciók megelőzésére és megszüntetésére. A nyugtatók jelentős előnye a hatás gyorsasága. Terápiás hatásuk az alkalmazás első óráiban vagy napjaiban jelentkezik, a választott gyógyszertől, dózistól és beadási módtól, az állapot klinikai jellemzőitől és az egyéni érzékenységtől függően.
Phenazepam - különféle neurotikus és neurózisszerű rendellenességekre használják, de különösen széles körben használják szorongás és fóbiák kezelésére; Kapható tabletta és oldatos injekció formájában; napi adag - 1,5-4 m
Nitrazepam (eunoktin, radedorm) kifejezett hipnotikus hatása van: javítja az elalvást, növeli az alvás mélységét és időtartamát; néha „utóhatásokat” észlel reggeli letargia, álmosság formájában; adag - 5-10 mg
Diazepam (Relanium, Sibazon, Seduxen) - különböző klinikai felépítésű és etiológiájú nem pszichotikus rendellenességek esetén alkalmazzák; Tabletta és oldatos injekció formájában kapható (intramuszkulárisan, intravénásan, sugárban és intravénásan csepegtetve); napi adag - 15-30 mg.
34. sars4.34 Status epilepticus enyhítése.
A nyugtatók (szorongásoldók, antineurotikumok, pszichoszedatívok, vegetatív stabilizátorok) olyan pszichotróp szerek, amelyek nyugtató hatásúak, megszüntetik a félelmet és a szorongást. E gyógyszerek megjelenése előtt az orvosok bromidokat, majd barbiturátokat használtak. Az első, a meprobanát a 20. század 50-es éveiben került be az orvosi gyakorlatba. A nyugtatók (szorongásoldó szerek) osztályozása meglehetősen összetett. A gyógyszerek a benzodiazepin-származékok nagy csoportjába tartoznak.
A nyugtatók fajtái
Az éjszakai szorongásoldók fő hatása az altató, valamint a szorongás és a különféle félelmek megszüntetése az alvás előtt. Ezt a gyógyszercsoportot használják leggyakrabban. Népszerű gyógyszerek: Elenium, Seduxen, Relanium.
A nappali szorongásoldók fő hatása pszichostimuláló hatás, fokozza az agyi aktivitást. Ez a gyógyszercsoport kémiai összetételében hasonló az előzőhöz. A nappali nyugtatókat a koncentrációval kapcsolatos felelősségteljes munkavégzés során használhatják az emberek. Népszerű gyógyszerek: Medazepam, Rudotel.
A feladattól függően az orvosok anxiolitikumokat írhatnak fel:
- a poszttraumás reakciók gyengítésére, status epilepticus esetén az izomtónus csökkentésére - Diazepam;
- műtét előtti szedációra - Midazolam, Lorazepam.
A hatás időtartama szerint a gyógyszerek a következők:
- rövid hatású (Tofizepam);
- közepes hatású (klobazepam);
- hosszú hatású (Phenazepam).
Vannak atipikus nyugtatók - Tofisopam, Grandaxin. A nyugtatók osztályozásának kérdéseit nem sikerült teljesen rendszerezni, mivel időszakosan új gyógyszereket hoznak létre. Ezeknek a termékeknek több neve is van, ezért gondosan tanulmányozni kell az utasításokat.
A nyugtatók hatásai
A nyugtatók működését még nem állapították meg megbízhatóan. A gyógyszerek a következő hatással vannak a beteg testére:
- Anaxiolitikus. Megszünteti a fóbiákat, a szorongást, növeli az aktivitást és a kommunikációs készségeket.
- Nyugtató. Letargiát okoz és csökkenti a koncentrációt.
- Hipnotikus.
- Görcsoldó.
- Izomlazító.
- Amnestic (nagy dózisban).
Az összes rendszer működésének normalizálása érdekében kis dózisú gyógyszereket adnak hozzá. Úgy gondolják, hogy az emberi agy limbikus részében a szervezet működésének zavarai képződnek, ahol ezeknek a gyógyszereknek a szelektív aktivitása irányul. Így a nyugtatók megvédik az emberi testet a krónikus és akut stressz pusztító hatásaitól. Segítenek oldani a központi idegrendszer feszültségét, megnyugtatnak, és visszaállítják a szervezetet a normális kerékvágásba.
A nyugtatók olyan anyagok, amelyek gyorsan és hatékonyan reagálnak. Hatását gyógyszertől függően 25-50 perc elteltével rögzítik. Nem is tart sokáig – egy darabig, 2-3 óráig. Ezért 2-6 hétig rendszeresen kell használni, lehetséges a beadási idő növelése.

Ajánlást! Nyugtatók számáraNem a legjobb megoldás, ha felírat magának. Orvosa segít kitalálni, hogy mely nyugtatók a legjobbak az Ön számára. Ha néhány nap elteltével a tünetek enyhülnek, az adagot fokozatosan csökkentik az elért kezelési hatás fenntartásához szükséges mértékre.
Mennyire veszélyesek a nyugtatók?
A nyugtatók képesek felhalmozódni az emberi szervezetben, így hosszú ideig kiürülnek. A gyógyszerelvonás 5-6. napján, amikor a szervezetben a mennyiség jelentősen csökken, valószínűleg visszatérnek a betegség tünetei.
Ezért, ha kezelést írnak elő, feltétlenül be kell fejezni a teljes tanfolyamot szünetek nélkül, és különösen anélkül, hogy önálló döntéseket hoznának a gyógyszer abbahagyására. A kísérletek csak árthatnak, a következmények pedig veszélyesek.
Így a gyógyszereket úgy tervezték, hogy normalizálják az egész test aktivitását. Segíteniük kell a személyt visszatérni a normális, megszokott életmódhoz. A szorongás enyhítése, az izmok lazítása, a görcsök megszüntetése - a nyugtatók fő célja. Minden gyógyszer ilyen vagy olyan mértékben képes erre.
Annak ellenére, hogy a benzodiazepin gyógyszerek csoportja jól tolerálható, a legjellemzőbb mellékhatások figyelhetők meg:
- hypersedatio jelenségei: dózisfüggő nappali álmosság, csökkent fizikai aktivitás, szórakozottság, koncentráció-képesség gyengülése;
- paradox reakciók: fokozott agresszivitás, álmatlanság (a dózis csökkentésével spontán megszűnik);
- izomlazítás: különböző izmok gyengesége, általános gyengeség is;
- viselkedési toxicitás: már kis adagok esetén is pszichomotoros és kognitív diszfunkciók lépnek fel;
- testi és lelki függőség: hosszan tartó használat eredménye (6 hónap – egy év folyamatos használat), hasonlóan a neurotikus szorongás jeleihez.
Fontos! Nagy adagokban a gyógyszerek légzésleálláshoz vezethetnek.
A leggyakrabban észlelt letargia, álmosság - 10%, szédülés -1%. Mások ritkábban jelennek meg. Meg kell jegyezni, hogy ezek a nemkívánatos hatások idős embereknél és alkoholbarátoknál jelentkeznek.
Következtetés
A nyugtatók nemcsak előnyökkel járnak, hanem károsak is. Az a személy, aki ezt megérti, nem fog öngyógyítani, és határozottan követi a kezelést felíró szakember ajánlásait. Minden előírt vizsgálaton át kell menni, fel kell írni a receptet. Mi a kár a nyugtatóknak? A kábítószerek erős gyógyszerek, amelyek függőséget okoznak.
Az elvonási szindróma esetén a betegek súlyosbodó mentális zavarokat, szorongást, rémálmokat és kézremegést tapasztalnak. Ezért az orvosok feladatai közé tartozik nemcsak a gyógyszerek kompetens felírása, hanem azok visszavonása is. Általában a nyugtatókat néhány hétre leállítják.