فيروس تجويف الفم. الالتهابات الفيروسية في الجلد والأغشية المخاطية
أمراض الجلد والأغشية المخاطية ، ولدت عدوى فيروسيةوهي تتطور كما الطبيعة المحلية من هذا المرض عن طريق الاتصال المباشر مع الفيروسات على الجلد الخارجي أو الأغشية المخاطية في اتصال مع فيروس أو المنزلية الأشياء، والإبقاء على وجود الفيروس. إما أن المظاهر الخارجية للعدوى الفيروسية ترتبط بالعدوى الفيروسية المعممة ، التي تنتشر مع الدم أو تدفق اللمف خلال الجسم ، وهي مظهر من مظاهر الأعراض السريرية لمرض فيروسي.
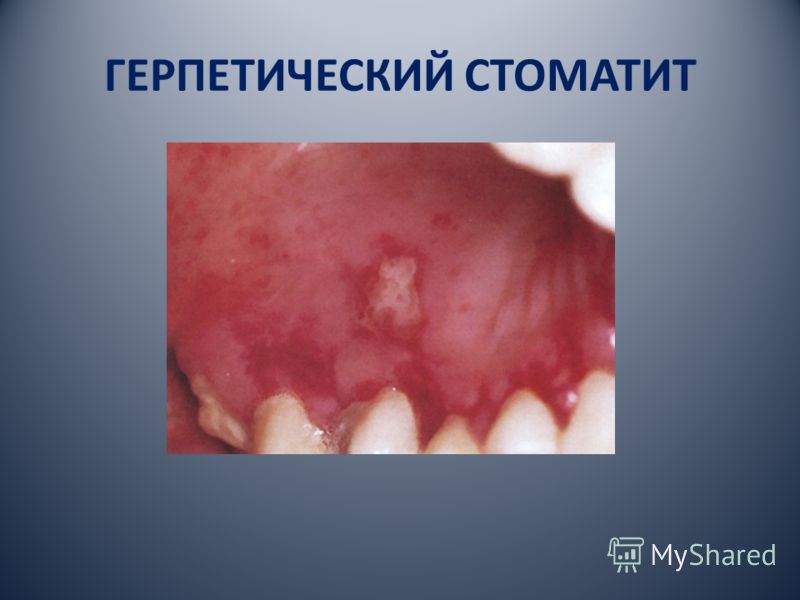
محلي الالتهابات الفيروسية من الأغشية المخاطية ترتبط ارتباطاً وثيقاً بالتكوينات الجلدية مع انتهاك سلامة الجلد والأغشية المخاطية ، عندما يخترق الفيروس بحرية إلى الخلايا ، ويتكاثر ويزرع أسطح الجسم على اتصال بالبيئة الخارجية. لهذه الحالات العدوى يؤدي microtraumas - الحلاقة، والصبح، وسحجات، الجنس الصدمة (مع الأضرار التي لحقت المخاطية والجلد). تسمى هذه الالتهابات في الجلد والمخاط من أصل الفيروسي الفيروسية. ولكن في بعض الأحيان يمكن أن يقترن الفطار الفيروسي بالضرر الفيروسي للأعضاء الداخلية.
ترتبط مظاهر العدوى الفيروسية على الجلد والأغشية المخاطية بالطفح الجلدي أو ما يسمى ب طفح (حويصلة على السطح مملوءة بسائل الإفرازات). وتسمى هذه الالتهابات الفيروسية الجلادات الناضحة. وقد لوحظ أن بعض أنواع exanthemes الفيروسية تتفاعل مع أشعة الشمس (على سبيل المثال ، exanthema مع فيروس varicella-zoster).
تشمل الأمراض الجلدية الفيروسية النضحية ما يلي:
- فقاعة بسيطة (القوباء البسيط)
- القوباء المنطقية (الهربس النطاقي)
- الفقاع الفيروسي تجويف الفم والأطراف (Coxakivirus)
- جدري الدجاج
- الحصبة الالمانية
بالإضافة إلى ذلك ، يتم تشكيل الأمراض الفيروسية من الجلد والأغشية المخاطية الفيروسية الجلدية التكاثريعندما يسبب تكاثر الفيروس عمليات التكاثر (تكاثر خلايا الجلد والأغشية المخاطية). تشمل هذه المجموعة من الالتهابات الفيروسية:
- معدية المعدية الرخويات
- الثآليل العادية والثانوية
- Candylomas مدببة
يمكن تشخيص الأمراض المعدية الجلدية والمخاطية الجلدية بوجود بعض العلامات الخارجية الموصوفة في الممارسة الطبية ، أو بمساعدة الدراسات المختبرية (في الحالات التي تستدعي الطبيب الشك).
علاج الالتهابات الفيروسية في الجلد والأغشية المخاطية على أساس استخدام الأدوية المضادة للفيروسات وعلى استخدام مناعة . في كلتا الحالتين ، يتم اختيار المستحضرات الصيدلانية مع الأخذ في الاعتبار النوع المحدد للفيروس وحالة جهاز المناعة البشري. أساس الحماية ضد العدوى الفيروسية هو نفسه جهاز المناعة ، لذلك ، ينبغي أن يهدف العلاج إلى تعزيز المكونات المضادة للفيروسات من الحصانة . لا تستخدم المضادات الحيوية لعلاج العدوى الفيروسية ، حيث أن الفيروسات ليست عرضة لها بسبب تركيبها الغريب ووظائف الأعضاء.
جامعة DONETSK الطبية الوطنية لهم. M.Gorky ، مظهر من أشكال العدوى الفيروسية في إقليم Rta أعده أساتذة مساعدين لقسم طب الأسنان العلاجي Khoruzhaya R. Ye.، Tatarenko L.L.
خطة المحاضرة I. مقدمة. II.Restidentnye الفيروسات من تجويف الفم. - التهاب الفم الهربسي. العيادة والتشخيص والعلاج. النطاقي -Opoyasyvayuschy. العيادة والتشخيص والعلاج. -Gerpangina. العيادة والتشخيص والعلاج. كريات أحادية النواة. العيادة والتشخيص والعلاج. مقدمة من تجويف الفم عن طريق فيروس الورم الحليمي البشري. العيادة والتشخيص والعلاج. III. الاستنتاج.

يتم تمثيل فيروسات HERPresIS البسيطة بنوعين: النوع الأول (فيروس Herpes simplex - النوع I) يؤثر على الوجه. الثانية (فيروس الهربس البسيط - النوع الثاني) - الغشاء المخاطي للأعضاء التناسلية. مرة واحدة في الجسم (لا يزال طفلا) ، يستمر فيروس الهربس البسيط في ذلك طوال الحياة. تكرار العدوى الأولية مع نوع الهربس I زادت تدريجيا لدى الأطفال من 6 أشهر من العمر، وذروة حدوث الذين تتراوح أعمارهم بين 1-4 سنوات (بعض الباحثين تمديد حد السن إلى 10 سنة).

![]()

عوامل-مبرد overcooling. صدمة الغشاء المخاطي للفم والجلد. الإجهاد. الإرهاق البدني (الإكثار). الإشعاع الشمسي. الكحول. الحساسية. سوء التكيف أثناء تغير المناخ. الحيض. الأمراض المؤجلة ، الأمراض الجسدية المزمنة ، إلخ. حالات نقص المناعة. الاستخدام طويل المدى للمضادات الحيوية ، الكورتيكوستيرويدات ، التخلاء الخلوي ، إلخ.
![]()
من المعترف به عمومًا أن ثلاث مراحل من الدورة التدريبية في مرض HSV مميزة: - فترة حادة. فترة طويلة انتكاسة المرض. في التسبب في المرض الحاد ، تميزت الفترات التالية: - الحضانة (الكامنة) تستمر في المتوسط من 2-17 يوما. - البادري - ارتفاع المرض: النزلات وفترة الطفح الجلدي ؛ - تلاشي المظاهر السريرية ؛ - الانتعاش.

عيادة من خلال شدتها ، فإنها تعترف: -مصباح ، متوسط ، ثقيل. الشدة المعتدلة للمرض الفيروسي غير محسوس بالنسبة للمريض. أعراض التسمم ، كقاعدة عامة ، غائبة ، ولكن درجة حرارة الجسم يمكن أن ترتفع إلى subfebrile. الغشاء المخاطي للتجويف الفموي هو فقر دموي ، موضعي ، ينزف في الجس ومؤلماً عند لمسه. على ظهارة الغلاف ، تم العثور على تآكل واحد (يتم فتح الحويصلات بسرعة عادة ، لا يتم اكتشافها من قبل الأطباء عند فحصها). وتجدر الإشارة إلى، كقاعدة عامة، والآفات حويصلي في الفم عندما تظهر فقاعات العقبولية الفم في متعدد الطبقات ظهارة الحرشفية الكيراتينية تخلو من تحت المخاطية وتعلق مباشرة إلى السمحاق.

عيادة مع شدة معتدلة ، يتم التكلس بسرعة التآكل من دون تندب. جديد podsypaniya غائبة. متوسط شدة مع التسمم. خلال فترة الحضانة من 3-12 أيام، تكاثر الفيروسات، يشكو المريض من الحمى تصل إلى 38.5 درجة مئوية، وحدوث الحمى والصداع والتهاب الحلق، وفقدان الشهية، الضعف، التهيج، وهكذا دواليك. بعد 1-2 أيام بعد ظهور الأعراض المذكورة أعلاه ، فإن الحليمات اللثة والهامش الهامشي من اللثة تكتسب انتفاخًا مميزًا ، وفقر الدم في المناطق المشار إليها ، ونزيفها ووجعها عند الجس.

سوف يكشف الفم سريعاً عن حويصلات من الحويصلات التي تنفجر بسرعة وتشكل تآكلات متعددة المؤلمة للغاية ذات لون مصفر ، محاطة بخفاقة مفرطة. في حالة التقاء عدة مجموعات فقاعية قريبة ، يتم تكوين مناطق تآكل كبيرة جدًا (على سبيل المثال ، في السماء). مع جس الغدد اللمفاوية في المنطقة ، يتم اكتشاف التهاب العقد اللمفاوية (فهي ليست فقط مكبرة ، ولكن أيضا مؤلمة). على جزء من الدم: زيادة عدد الكريات البيضاء (أو نقص الكريات البيض) ، ESR المتسارعة.

تتميز الشدة الخطيرة بكل علامات التسمم الحاد: اللامبالاة ، والأديناميا ، والصداع ، والغثيان ، وغالبا ما ينتج عنها القيء. درجة حرارة الجسم تتجاوز بكثير حدود 39 درجة. الغشاء المخاطي لتجويف الفم - تآكل "مستمر". الألم شديد ، ومضغ والبلع. قد تكون هناك مضاعفات - عسر البلع ، الجفاف وآفات متعددة الأضداد. يتم استبدال شفاء بعض عناصر الآفة من قبل podsypaniyami جديدة. تستمر فترة الاسترداد حتى 20 يومًا.

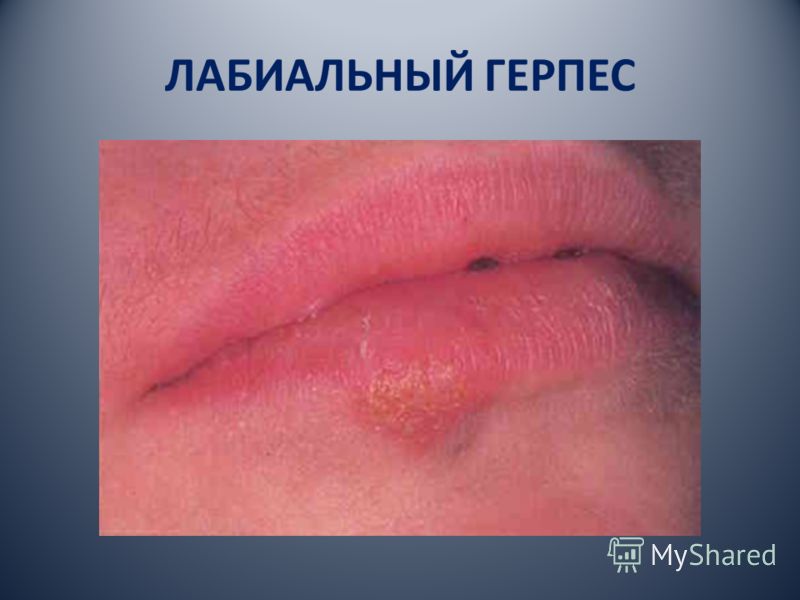
المزمن الهربس المتكرر نحن، في الواقع، وغني عن الإصابة الظهارية المتكررة، والتي تطور نتيجة لتكاثر الفيروس في موقع العصب المصاب الأصلي. وفقا للأطباء الولايات المتحدة في 95٪ من الحالات، والعدوى يتطور على الشفاه، في المثلث الأنفية الشفوية، على اللثة في الفم.

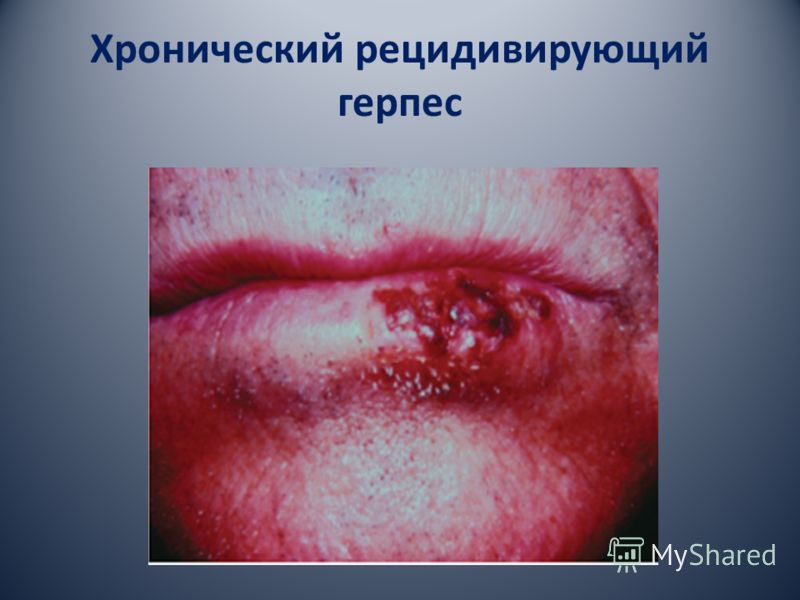
عيادة المزمن عدوى الهربس المتكرر في الآفات العقبولية المتكررة في الساعة لأول مظهر من مظاهر المرض تظهر على شكل أعراض البادري: وخز، نبض، والحكة، وحرق طفح في موقع المستقبل. عناصر من نفس الآفات هي الفقاعات الصغيرة، والتي تميل إلى دمج وتجريد (وخاصة على الغشاء المخاطي للفم). اختراق، فقاعات تشكل تآكل سطح اللون الأصفر والرمادي مع هالة حمراء.

التشخيص التفريقي: المزمن قرحة فموية المتكرر. التنويع المتعدد Erythmy. VOLGARIC BUCKET الطهر العطري الطبي. إسقاط السقوط شكل متقرح مثير للجدل من RED PLANE LYSHAYA ؛ هيربانجينا وغيرها.

طرق البحث عزل الفيروس. تحديد مجمع antigen-antibody. الفحص النسيجي. الفحص بالميكروسكوب. الفحص الخلوي. I HSV-يجب أن تعطى الأفضلية في تحديد لطريقة عزل الفيروس في زراعة الأنسجة وتحديد المستضد (58A).

مبادئ علاج عدوى الهربس الشروع في الوقت المناسب والكافي وفي وقت مبكر من العلاج وتوفر انتعاش سريع دون عواقب. النهج الفردي، وتسلسل وتعقيد في تطبيق التدخلات العلاجية والأدوية وصف. المراقبة المستمرة للحالة الصحية للمريض إلزامي.

استمرار علاج المرضى الذين يعانون من عدوى الهربس بالنسبة للجزء الأكبر تتميز من شقين: تطوير الخطة الشاملة للعلاج، والتدخلات المحلية. منطقي في علاج هؤلاء المرضى هو استخدام الألغام المضادة للعدوى (مضادات الفيروسات). وتشمل الأدوية المضادة للفيروسات الأكثر شيوعا الأسيكلوفير (أوصى جرعة :. يعطى 200 ملغ من المخدرات في البوادر الأولى تليها إدارة المخدرات 5 مرات في اليوم حتى عملية الإغاثة المرضى الذين يعانون شديدة شدة الدواء الفعال عن طريق الوريد بجرعة 5 ملغم / كغم من وزن الجسم كل 8 ساعات). حديث الأطباء يصف غانسيكلوفير (tsitoven) وفوسكارنت (foskavir).

العلاج إمراضي المضادة للفيروسات مع الانترفيرون (الكريات البيض البشرية الانترفيرون، Laferon، Roferon-A، realdiron الخ)؛ - محرضات للإنترفيرون داخلي المنشأ (amiksin، amizon، حمض الميفيناميك، neovir، tsikloferon، Poludanum، larifan الخ)؛ - استعدادات المزدوج (المضادة للفيروسات والمناعة) عمل (Arbidol، isoprinosine، groprinozin، alpizarin، proteflazid الخ)؛ - وكلاء الجهاز المناعي (timalin، dekaris، splenin، imudon الخ)؛ - المناعية (الغلوبولين المناعي البشري المضادة للالعقبولية، Sandoglobulin).

علاج (تتمة) من أجل منع انتشار العدوى وتسريع عملية الشفاء أوصى عزل المريض والراحة في الفراش. والنقطة المهمة هي مشروب وفير وحمية بروتين. يعينهم الاستعدادات إنقاص التحسس: tavegil، suprastin، diazolin، fenkarol، tsetrin الخ العلاج التصالحية تضم يشرفون فيتامين C أو المياه الاسكوربيك مجمع بيوفلافونويد القابلة للذوبان، التحضيرات الكالسيوم، وتعزيز المقاومة الطبيعية للجسم (eleutorokokk، الجينسنغ، الخ).

علاج (تتمة) في حاجة المنصوص عليها خافضات الحرارة الحادة، والمسكنات، والعقاقير المضادة للالتهابات. محليا - علاج الأعراض، والأعراض تدريجيا يلغي الكشف عن (تآكل تخدير منع الحجز على العدوى الثانوية، ويحفز عمليات الاندمال بتشكل النسيج الظهاري وهكذا دواليك.).

ولذلك، فإن أهداف العلاج في المحلى: تسكين يتأثر الغشاء المخاطي للفم. تنفيذ الإجراءات ، تحذير حدوث طفح جلدي جديد. القيام بأنشطة تمنع الغزو الثانوي والانتكاس. استخدام العقاقير لتسريع الاندمال بتشكل النسيج الظهاري تآكل ظهارة السطح.

وهو ناتج عن فيروس الهربس البسيط من جدري الماء عند البالغين. في منطقة الوجه والفكين تؤثر عادة على العصب مثلث التوائم، ونادرا ما وجه. يتميز هذا المرض عن طريق المباغتة والثورات حويصلي متعددة، بدءا من جانب واحد على طول الأعصاب الطرفية المتضررة. آفات تجويف الفم هي أيضا من جانب واحد وتنقسم إلى قطاعات. عندما يتأثر الفرع الفك السفلي للعصب الثلاثي التوائم

يمكن أن يستمر الألم العصبي لمدة 6 إلى 12 شهرًا. من الصعب التوقف. في مثل هذه الحالات، والأدوية المضادة للاكتئاب، المجموعية إلى ملغ يوميا لمدة 3 أسابيع. العلاج المعتاد هو وصف نفس الأسيكلوفير ، ولكن عند تناول جرعات أعلى. الجرعة الموصى بها هي 20 ملغم / كغم من وزن الجسم بجرعة واحدة كحد أقصى 800 ملغ 5 مرات يوميا لمدة أيام. بدلا من ذلك، فإنه يمكن تعيين فيدارابين كل 12 ساعة لمدة 5-7 أيام في جرعة يومية من 10 ملغم / كغم من وزن الجسم

رمزي متلازمة المجلس العسكري يشمل: النطاقي -opoyasyvayuschy، العصب الوجهي -paralich والأذن بين أكثر. -Zabolevanie تستمر 3-6 أسابيع، وسمحت ليرافق عفويا طبيعة الألم عصبية التي قد تستمر حتى بعد اختفاء الانفجارات. الشيء المهم هو هزيمة من جانب واحد، والألم، توطين الآفات بقوة في مجال العصب المصاب، أي تكرار.

"لينة" العدوى النظامية الناتجة عن عدة أنواع من فيروس كوكساكي A فصيلة من الفيروسات المعوية. المرض الأكثر شيوعا يحدث في أشهر الصيف. طرق النقل: المحمولة جوا والبراز الشفوية. المرضى gerpanginoy شديد العدوى وتستمر لتسليط الفيروس لعدة أشهر بعد اختفاء الأعراض. وبمجرد أن المرض يحدث مناعة دائمة لنوع الفيروس، ولكن المريض يمكن أن تصبح المرض مرة أخرى في اتصال مع الفيروسات من أنواع أخرى.

عيادة يبدأ المرض بارتفاع مفاجئ في درجة حرارة الجسم، والحمى والتهاب الحلق. الصداع وعسر البلع والتهاب الغدد الليمفاوية، والتقيؤ في بعض الأحيان، وآلام في البطن (هذه الأعراض تتطور خلال يوم واحد). في غضون 2-3 أيام ، تنخفض درجة الحرارة عادة ، ولكن تبقى أعراض أخرى. في الغشاء المخاطي للفم تظهر فقاعات رمادي فاتح اللون، والتي تتجمع بسرعة لتشكيل عدة قرح سطحية، قرحة فموية تشبه (ولكن إلى حد ما أصغر حجما وأكثر عددا). توطين المفضل - الأجزاء البعيدة من الفم (الحنك لينة والبلعوم واللوزتين، اللهاة واللسان). ملاحظة: غالبًا ما يكون هناك فرط تقرن منتشر في البلعوم.

مخطط LOCAL علاج GERPANGINY قضيب تسكين الغشاء المخاطي للفم. مطهر المنطقة بعد تحديد المخدرات: حل 2٪ من كبريتات النحاس، حل وردي قليلا من برمنجنات البوتاسيوم، 0.06٪ الكلورهيكسيدين والمطهرات الأخرى، antiinflammatories يستعمل مثل الهباء الجوي ( "Kameton"، "Kamfomen"، "ذبحي" و. وما إلى ذلك)؛ مضاد للفيروسات والمناعة العلاج: Laferon laferobion - تطبيق وتجهيز الغشاء المخاطي للفم. العلاج بالأدوية التي تحفز التأطير (انظر أعلاه). العلاج الطبيعي: UFO ، أنبوب الكوارتز ، ليزر الهليوم النيون.


كريات الدم البيضاء المعدية. العيادة. تستمر فترة الحضانة 5-14 يومًا ، في حالات نادرة - شهر واحد. تتميز الحالات السريرية بالتنوع. غالبية المرضى (حوالي 2/3) اعتلال حاد مع ارتفاع في درجة الحرارة رد فعل، والصداع، والشعور بالضيق، آلام العضلات والمفاصل، وفقدان الشهية والنوم. قد يكون هناك قشعريرة خفيفة ، بالتناوب مع زيادة التعرق. منذ الأيام الأولى للمرض تشعر بالقلق إزاء ألم في الحلق، والأسوأ عندما البلع. على الفحص وكشف تضخم الغدد الليمفاوية، وصعوبة في التنفس عن طريق الأنف. الأعراض المذكورة أعلاه تصل إلى الحد الأقصى في اليوم 4-5 من المرض. خلال نفس الفترة
![]()
يتم تحديد استمرار بزيادة في حجم الكبد والطحال. في اختبار الدم: يتم الكشف عن نواقص غير نمطية. في بعض الحالات ظهور المرض يحدث تحت الحاد مع الظواهر بادري: على خلفية الشعور بالضيق العام لاحظت بدرجة منخفضة درجة حرارة الجسم، والتغيرات الالتهاب خفيفة من مجرى الهواء العلوي. بعض المرضى يشكون من آلام في البطن، وخاصة في حق الحفرة الحرقفية، وأحيانا الغثيان والقيء تنتهي، والنفخ، وتأخر البراز أو الإسهال. يمكن للمرض تطوير ودون أن يلاحظها أحد. في

استمرار الأعراض الأولى وتورم الغدد الليمفاوية. ومع ذلك، فإن أكثر الأعراض المميزة لكريات الدم البيضاء المعدية هي الحمى، التهاب اللوزتين، تضخم العقد اللمفية المعمم وgepetosplenomegaliya. تفاعل درجة الحرارة متغير جداً ويمكن أن يستمر من 1-2 يوم إلى 3 أسابيع وأطول. متوسط مدة الحمى 6-10 أيام. درجة الحرارة يمكن أن تختلف من تحت الصفر إلى 38 درجة مئوية وما فوقها.

وتجدر الإشارة إلى BLOOD في عدد كريات الدم البيضاء المعدية أن الخلايا وحيدة النواة شاذة وجدت في الدم في الأيام الأولى من المرض، لكنه يزيد عددهم خصوصا في خضم هذا المرض (ال 8 -11 أيام عشر من المرض) وتستمر لعدة أسابيع.

تحليل تشخيص عدد كريات الدم البيضاء المعدية (موسع) تكملة الدم immunochemical (ELISA) والجزيئي البيولوجي (PCR، RT-PCR، التهجين) طرق التشخيص. الرسالة: المرضى الذين يعانون من أمراض متوسطة إلى شديدة وشديدة يتم إدخالهم إلى المستشفى. كل أوصى: الراحة في الفراش، حمية خفيفة، العناية بالفم (المواد الحافظة). وصف الفيتامينات phytoremedy مع تأثيرات مضادة للأكسدة ويمونوستيمولاتوري. مضادات الحمى وفقا للمؤشرات. وكلاء مزيل للتحسس. المضادات الحيوية - فقط إذا كانت معقدة بسبب عدوى ثانوية.

العلاج (تابع) المضادات الحيوية. في حالة التهابات الفم، وتعطى الأفضلية الماكروليدات، البنسلين، التتراسكلين، اختياريا في تركيبة مع Trichopolum. لا ينصح الكلورامفينيكول والسلفا المخدرات لما لها من آثار سلبية على تكون الدم نخاع العظام. استخدام الأسيكلوفير المضادة للفيروسات بجرعة 800 ملغ 5 مرات يوميا عن طريق الفم أو 5 ملغ / كغ كل IV ضخ 8 ساعات. عندما الأسيكلوفير غير فعالة - فيدارابين جرعة 7،5 حتي 15 ملغ / كغ / يوم I / v1،5-2،5l محلول متساوي التوتر أو 60 ملغ فوسكارنت / كغ 3 مرات في اليوم / بالتنقيط.

الفيروسية الحليمية (BROADCASTS) المسببات المرضية. الممرضة - فيروس الورم الحليمي البشري ، التي تحتوي على الحمض النووي. طرق النقل: - الاتصال ، - الاتصال المنزلية. فترة الحضانة 7nedel تصل إلى 3-5 أشهر العدوى تعزز الحد من وظيفة حاجز الجلد والغشاء المخاطي للفم بسبب الصدمة، والنقع وآخرون شر، معظمهم من الأطفال والمراهقين. العيادة. على اللسان الغشاء المخاطي، والشفتين والخدين الحليمية نمو الورم واضح كما القرنبيط، وصغر حجمها، مع عدم انتظام السطح، وعرة، وغالبا ما حمامي. بمرور الوقت ، يمكن أن يزيد عددهم بشكل ملحوظ. ربما ظهور الثآليل على الجلد ، والغشاء المخاطي للأعضاء التناسلية. يعتمد التشخيص على البيانات السريرية ، بالإضافة إلى الدراسات المختبرية: الطرق الفيرولوجية ، بوليميريز الحمض النووي. الفحومات الفيروسية. العلاج المحافظ هو العلاج الطبي يشمل إدارة وجنبا إلى جنب مع التخلاء العوامل المضادة للفيروسات معقدة: bemetil + ميثيونين + bemetil tsikloferon، bemetil + proteflazidum، Laferon / م المخطط. التدخلات الجراحية: electrocoagulation ، cryodestruction ، والعلاج بالليزر ، وإزالة الجراحية. مع عدد كبير من الثآليل ، يمكن الوصول إليها في عدة مراحل.

ميزة العدوى الفيروسية هي إمكانية نقلهامن ال الكائن الحي إلى الأصحاء في ظل الظروف المناسبة. يمكن أن تحدث بشكل حاد ومزمن وكامنة.
الفيروسات من الهربس البسيط ، جدري الماء والقوباء المنطقية، coxsacks من المجموعة، أ، مرض الحمى القلاعية، enterovirus تعطي صورة سريرية مماثلة فيتجويف الفم. والعنصر المورفولوجي الرئيسي للآفة هو الحويصلة (vesicle) التي تنتقل إلى الداخلتآكل (aftu). تلاحظ التغييرات في الغشاء المخاطي للفم بهذه الطريقةنفس الشيء مع العديد من الأمراض الفيروسية الأخرى: الأنفلونزا ، الإنفلونزا ، فيروس الأنفلونزا ، أمراض الغدة الدرقية ، الحصبة الألمانية. تغييرات محددة تحدث فيSSRR للحصبة والحمى القرمزية.
الهربس البسيط العادي (العقبول البسيط)
تم العثور على أكثر الأمراض الفيروسية شيوعا في الشخص70
—
90 ٪ من البالغين. مصدر العدوى هم المرضى وناقلات الفيروس.
العدوى الأولى من الممكن مع6 أشهر (حتى 6 أشهر. الطفل يحمي الجهاز المناعي للأم) ، ولكنمع ضعف المناعة (على سبيل المثال: مع فيروس نقص المناعة البشرية—
العدوى) يعطي آفات معممة شديدة على الجلد والأغشية المخاطية والكبد والمخ والعينمن الرضع.
الاكثر عرضة لأطفال فيروس من 6 أشهر. يصل الى 3 سنوات فيروس الهربس ، ضرب فيكائن حي ، محفوظ فيحياته كلها.
سريريا ، العدوى العقبولية فييظهر تجويف الفم فيشكلين: العدوى العقبولية الأولية (OCG) والتهاب الفم الهربسي المتكرر المزمن.
في تتميز الجاذبية: خفيفة ، معتدلة ، وشكل ثقيل من التدفق.
في الحالات الشديدة (التسمم ومنطقة كبيرة من الضرر) للمريض (الطفل) يتم إرسالها إلىالمستشفى.
مهمة مهمة هي إعطاء المريض ما يكفي من السوائل.
لتشخيص OGS استخدام طريقة المناعي ، المجهر الإلكتروني.
فرق. يتم إجراء التشخيص باستخدام: التهاب الفم الحويصلي ، العرقوب ، الذبحة الصدرية ، مرض الحمى القلاعية ، معالتهاب الفم التحسسي ، حمامي نضحي متعدد الأشكال.
العلاج: OGS - يمكن الشفاء من تلقاء نفسه ، ولكنالعلاج يسهل حالة المريض ، ويمنع المضاعفاتيسرع الانتعاش. من المهم تقصير الاتصالات فيمجموعات الأطفالبسبب العدوى عالية من المرض.
حجم و طبيعة العلاج يعتمد علىمرحلة المرض وشدة الدورة ووجود عدوى ثانوية.
بعد العدوى الأولية مع فيروس الهربس ويمكن للإنسان أن يتعرض للعدوى مرة أخرىتفعيل المرض عند تعرضه لعوامل غير مواتية (تبريد الجسم ، التوتر ، التسمم ، البقاء لفترة طويلةالشمس والأنفلونزا والأمراض الغدية الفيروسية.
العلاج: موجه إلىمنع الانتكاس:
الاجراءات العامة: تغاير بؤر الالتهاب المزمن فيكائن حي (في تجويف الفم: hr. التهاب اللثة، التهاب اللثة، التهاب اللوزتين)، وعوامل القضاء على موضعيا: جفاف الفم، والشقوق، والصدمات النفسية مترافق.
تضطر تكرار المتكررة من CSG لفحصها للقضاء على الأمراض المعممة وتعزيز الحصانة.
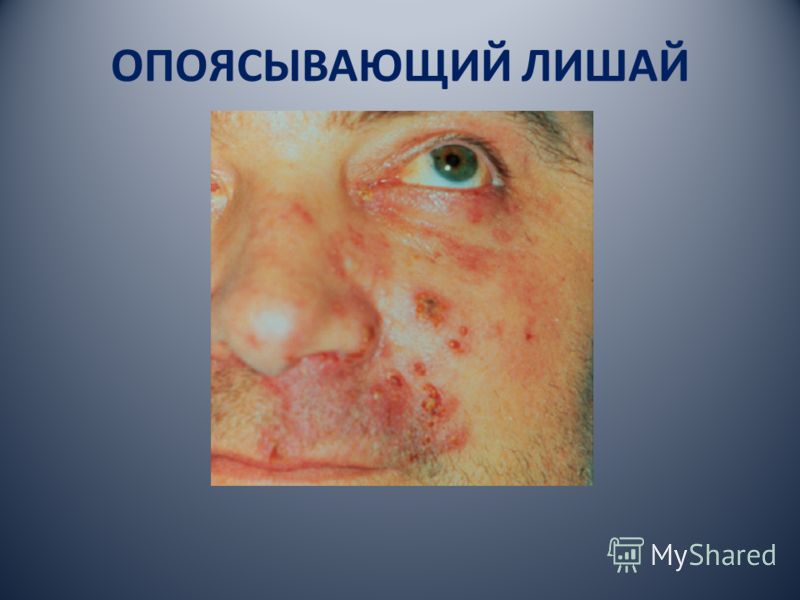
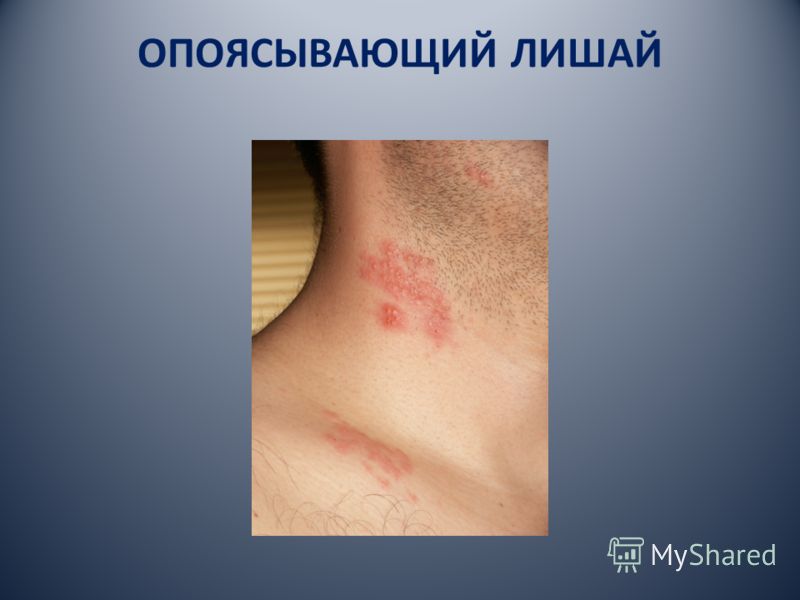
الهربس النطاقي (الهربس النطاقي) أو الهربس النطاقي.
هناك نوعان من أشكال المرض:
—
جدري الدجاج (يحدث 10 يحدث عادة فيالأطفال)؛
—
الهربس النطاقي (يتطور فقط فيالناس الذين عانوا من قبل من جدري الماء ، هم في كثير من الأحيان كبار السن).
مسار النقل: الهواء—
بالتنقيط أو الدبوس ، في كثير من الأحيان في فصل الشتاء- الخريف.
العلاج: المسكنات ، حاصرات العقدة ، ب الفيتامينات ، العلاج المضاد للفيروسات. العلاج بالليزر.
مرض الحمى القلاعية - التهاب الفم الوبائي—
المرض المعدية الحادة من المسببات الفيروسية.
العلاج:
دخول المستشفىفحص المستشفى المعدية، وإدارة المصل مفرط المناعة متعدد التكافؤ أو جاما محدد- الجلوبيولين.
العلاج المحلي: كما هو الحال مع OGS.
الوقاية: النظافة الشخصية ، الحليب المغلي.
التهاب البلعوم الحنجري-الحويصلي الناجم عن نوعين من الفيروسات:
1). enterovirus (أو مجموعة فيروسات coxsackie ، A) ؛
2). الطابع الهربسي.
طرق العدوى: المحمولة جوا—
قطرة، برازي- عن طريق الفم.
العلاج: أعراض عامة ، مضاد للفيروسات ، مضادات الهيستامين.
المحلية: الأدوية المضادة للفيروسات (2—
3 أيام) ، حلول مطهرة للغرغرة وتجويف الفم.
أعراض "الفم noga- Ruka-"
في عدوى الفيروس المعوي الناجم عن فيروس كوكساكي ، أ—
مرض معد للغاية ، هو أكثر شيوعا فيالأطفال 1-7 سنوات ، ولكن أيضا البالغين. في كثير من الأحيان يتم الخلط بين مظاهرهالحساسية أو جدري الماء.
طرق العدوى: المحمولة جوا—
قطرة، برازيطريق الفم.
العلاج: أعراض ، مضادات فيروسات ، مضادات الهيستامين.
ميغابايت المضاعفات: التهاب السحايا ، التهاب عضلة القلب ، وفقر الدم.
محاضرة الموضوع: الأمراض الفيروسية من الغشاء المخاطي للفم في الأطفال. مسببات المرضية. طرق التشخيص والانضباط السريرية "طب أسنان الأطفال" متخصصة "طب الأسنان" بالطبع: V الوقت: 1 ساعة المحاضر: Tuleutaeva سفيتلانا Toleuovna الرأس. قسم طب أسنان الأطفال مع دورة طب الأسنان الجراحي في جامعة KSMU
 والغرض من المحاضرة وبعد المحاضرة، وسوف تحتاج إلى أن تكون قادرة على تشخيص الأمراض الفيروسية من الغشاء المخاطي للفم عند الأطفال.
والغرض من المحاضرة وبعد المحاضرة، وسوف تحتاج إلى أن تكون قادرة على تشخيص الأمراض الفيروسية من الغشاء المخاطي للفم عند الأطفال.
 محاضرة ملخص الوضع مقدمة مشكلة وبائيات الأمراض الهربس المسببات، التسبب في عيادة عدوى الهربس AHC المتكررة الهربس الشفوي التشخيص التفريقي الخاتمة
محاضرة ملخص الوضع مقدمة مشكلة وبائيات الأمراض الهربس المسببات، التسبب في عيادة عدوى الهربس AHC المتكررة الهربس الشفوي التشخيص التفريقي الخاتمة
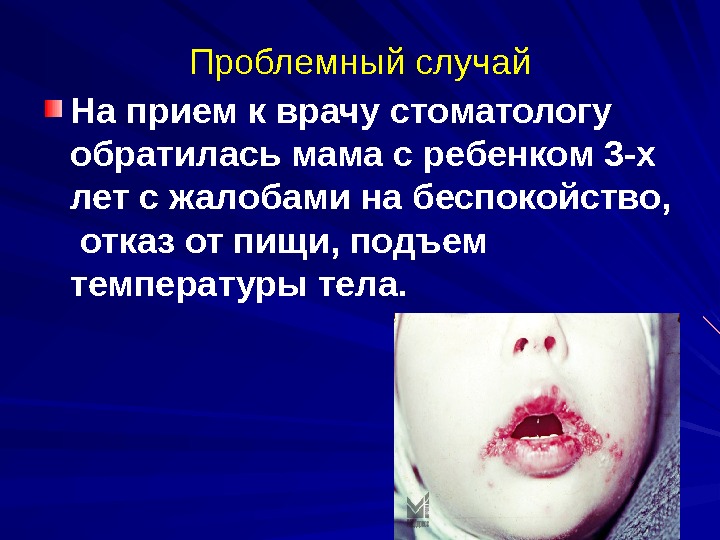 حالة المشكلة إلى أمي طلبت طبيب الأسنان مع طفل 3 سنوات -x يشكو من القلق، ورفض الطعام، وارتفاع في درجة حرارة الجسم.
حالة المشكلة إلى أمي طلبت طبيب الأسنان مع طفل 3 سنوات -x يشكو من القلق، ورفض الطعام، وارتفاع في درجة حرارة الجسم.
 من التاريخ: عانى من التهاب الشعب الهوائية، بعد أسبوع من درجة حرارة تصريف تصل إلى 38 درجة إلى طبيب الأطفال، تشخيص التهابات الجهاز التنفسي الحادة وعلاج معين. في اليوم الثالث كانت هناك طفح جلدي على الحدود الحمراء للشفاه ، جلد الوجه ،
من التاريخ: عانى من التهاب الشعب الهوائية، بعد أسبوع من درجة حرارة تصريف تصل إلى 38 درجة إلى طبيب الأطفال، تشخيص التهابات الجهاز التنفسي الحادة وعلاج معين. في اليوم الثالث كانت هناك طفح جلدي على الحدود الحمراء للشفاه ، جلد الوجه ،
 غير مسجل على أساس مرض جسدي. اندلع الأسنان في الوقت المناسب ؛ نما وطور وفقا للعمر ؛ لديه عادة سيئة: عض الشفة السفلى
غير مسجل على أساس مرض جسدي. اندلع الأسنان في الوقت المناسب ؛ نما وطور وفقا للعمر ؛ لديه عادة سيئة: عض الشفة السفلى
 البيانات الموضوعية الطول والوزن مناسبان للفئة العمرية ؛ وجه متناظرة، والجلد تلوين الظواهر الفسيولوجية تحت الفك السفلي العقد اللمفية الغشاء المخاطي للفم: آثار التهاب اللثة الالتهاب الحاد في تآكل الأغشية المخاطية الفموية على اللسان منفصل، والشفتين بمبلغ يصل إلى 10 -15.
البيانات الموضوعية الطول والوزن مناسبان للفئة العمرية ؛ وجه متناظرة، والجلد تلوين الظواهر الفسيولوجية تحت الفك السفلي العقد اللمفية الغشاء المخاطي للفم: آثار التهاب اللثة الالتهاب الحاد في تآكل الأغشية المخاطية الفموية على اللسان منفصل، والشفتين بمبلغ يصل إلى 10 -15.





 وبائيات عدوى الهربس عدوى الهربس - واحدة من الإصابات الأكثر شيوعا غير المنضبط. في عدوى الأطفال. AHC علم الأمراض تحتل مكانة رائدة وفقا لTF Vinogradova، Melnichenko - 80 -95٪ التهاب الفم عند الأطفال هو AHC. في نفس الوقت ، كل 7-8 أطفال من OGS يدخلون في شكل مزمن. OGS inf جدا. المرض ، لذلك مع الوبائي. يمكن أن يؤدي التوهج في DDU إلى ما يصل إلى ثلث الأطفال. مدة الفاشية في DDU هي من 1 إلى 7 أسابيع.
وبائيات عدوى الهربس عدوى الهربس - واحدة من الإصابات الأكثر شيوعا غير المنضبط. في عدوى الأطفال. AHC علم الأمراض تحتل مكانة رائدة وفقا لTF Vinogradova، Melnichenko - 80 -95٪ التهاب الفم عند الأطفال هو AHC. في نفس الوقت ، كل 7-8 أطفال من OGS يدخلون في شكل مزمن. OGS inf جدا. المرض ، لذلك مع الوبائي. يمكن أن يؤدي التوهج في DDU إلى ما يصل إلى ثلث الأطفال. مدة الفاشية في DDU هي من 1 إلى 7 أسابيع.
 المسببات المرضية للعدوى العقبولية. دعا AHC FOG، والتي استمرت في الجسم مدى الحياة وتنشيط تحت تأثير عوامل إثارة، ويشير إلى DNA تضم، viirusam موجه للعصب. انتقال العدوى يحدث عن طريق الرذاذ المحمولة جوا وعن طريق الاتصال. مصدر الإصابة عادة ما يكون من البالغين ، وكذلك الأطفال الذين يعانون من الانتكاس أو شكل حاد من OCS.
المسببات المرضية للعدوى العقبولية. دعا AHC FOG، والتي استمرت في الجسم مدى الحياة وتنشيط تحت تأثير عوامل إثارة، ويشير إلى DNA تضم، viirusam موجه للعصب. انتقال العدوى يحدث عن طريق الرذاذ المحمولة جوا وعن طريق الاتصال. مصدر الإصابة عادة ما يكون من البالغين ، وكذلك الأطفال الذين يعانون من الانتكاس أو شكل حاد من OCS.
 يتأثر جميع الأطفال المصابين بالطفيل المفرز ، لكن الأطفال في الغالب يعانون من 6 أشهر. تصل إلى 3 سنوات، والذي يرجع إلى عدة عوامل: عمر الأطفال تختفي الأجسام المضادة التي وردت من فراغي الأم، ونظامها الخاص الحصانة محددة ليست ناضجة بما فيه الكفاية، هو في مراحله الأولى. وبالإضافة إلى ذلك، معالم شكلية من الغشاء المخاطي للفم في هذه الفترة (الطفولة المبكرة) يتميز نفاذية عالية من الجدران الوعائية، رخاوة هياكل الضام (الغشاء القاعدي) قد يكون واحدا من العوامل المسببة لتطوير وأثناء عملية المرضية الحادة في هذه الفترة؛ في الفترة نفسها من الحصانة المحلية عن طريق الفم المتخلفة. غالبًا ما تضعف سلامة الغشاء المخاطي نتيجة للتسنين.
يتأثر جميع الأطفال المصابين بالطفيل المفرز ، لكن الأطفال في الغالب يعانون من 6 أشهر. تصل إلى 3 سنوات، والذي يرجع إلى عدة عوامل: عمر الأطفال تختفي الأجسام المضادة التي وردت من فراغي الأم، ونظامها الخاص الحصانة محددة ليست ناضجة بما فيه الكفاية، هو في مراحله الأولى. وبالإضافة إلى ذلك، معالم شكلية من الغشاء المخاطي للفم في هذه الفترة (الطفولة المبكرة) يتميز نفاذية عالية من الجدران الوعائية، رخاوة هياكل الضام (الغشاء القاعدي) قد يكون واحدا من العوامل المسببة لتطوير وأثناء عملية المرضية الحادة في هذه الفترة؛ في الفترة نفسها من الحصانة المحلية عن طريق الفم المتخلفة. غالبًا ما تضعف سلامة الغشاء المخاطي نتيجة للتسنين.
 المرضية AHC واضح بما فيه الكفاية، في تطوير PSO معزولة 5 فترات: فترة الحضانة، الفترة الأولى من المرض، الشفاء السريري ويتلاشى - يستمر 2-17 أيام، وهذا يتوقف على رد فعل وقائي للكائن الحي.
المرضية AHC واضح بما فيه الكفاية، في تطوير PSO معزولة 5 فترات: فترة الحضانة، الفترة الأولى من المرض، الشفاء السريري ويتلاشى - يستمر 2-17 أيام، وهذا يتوقف على رد فعل وقائي للكائن الحي.
 تبدأ الحماية المناعية مع قمع العدوان الفيروسي عن طريق آليات غير محددة والخلطية، مثل البلعمة من الخلايا المصابة بالفيروس - آليات الأطفال البلعمة وضعت بشكل مختلف في مختلف الأعمار. البلعمة تتعرض لجزيئات كبيرة نسبيا - .. بمعنى آخر، وليس الفيروسات والخلايا المصابة بالفيروس. Interferonobrazovanie - هذه الوظيفة في الأطفال ليست ناضجة، معيبة (وهذا يفسر زيادة قابلية الأطفال للعدوى الفيروسية). يتم التعبير عن أقل وظيفة IFO ، أثقل العيادة. رد فعل محموم - دورا وقائيا في درجة حرارة الجسم يصبح واضحا خصوصا في المستويات العالية: درجة حرارة استنساخ الأمثل لمعظم الفيروسات يتوافق مع 37 * C، في 39 -40 * يتم قمع C. تشكيل الأجسام المضادة المحددة antiherpetic هي واحدة من أشكال الدفاع antiherpetic. لكنه الأصلي PSO، أي. ل. وجود أجسام مضادة للFOG لا يضمن الحماية ضد تكرار المرض.
تبدأ الحماية المناعية مع قمع العدوان الفيروسي عن طريق آليات غير محددة والخلطية، مثل البلعمة من الخلايا المصابة بالفيروس - آليات الأطفال البلعمة وضعت بشكل مختلف في مختلف الأعمار. البلعمة تتعرض لجزيئات كبيرة نسبيا - .. بمعنى آخر، وليس الفيروسات والخلايا المصابة بالفيروس. Interferonobrazovanie - هذه الوظيفة في الأطفال ليست ناضجة، معيبة (وهذا يفسر زيادة قابلية الأطفال للعدوى الفيروسية). يتم التعبير عن أقل وظيفة IFO ، أثقل العيادة. رد فعل محموم - دورا وقائيا في درجة حرارة الجسم يصبح واضحا خصوصا في المستويات العالية: درجة حرارة استنساخ الأمثل لمعظم الفيروسات يتوافق مع 37 * C، في 39 -40 * يتم قمع C. تشكيل الأجسام المضادة المحددة antiherpetic هي واحدة من أشكال الدفاع antiherpetic. لكنه الأصلي PSO، أي. ل. وجود أجسام مضادة للFOG لا يضمن الحماية ضد تكرار المرض.
 عيادة OCS. عيادة شكل خفيف من OGS يتكون أساسا من المظاهر المحلية على القرية. حول. ع. ع. لم يتم الكشف عن الفترة البادرية سريريا. فترة تطور المرض تبدأ مع رفع درجة الحرارة إلى 37 -37 5 * C، من دون إزعاج الحالة العامة للمريض. في تجسيد نموذجي في احتقان تجويف الفم، تورم طفيف حافة اللثة (التهاب اللثة ظاهرة الالتهاب)، مقابل عناصر فردية أو مجمعة الآفة بشكل تقرحات، نادرا جدا في شكل فقاعات سميكة الجدران. الطفرات يمكن التخلص منها ، وعددها لا يتجاوز 2-5. مدة هذه الفترة عادة 1-2 أيام.
عيادة OCS. عيادة شكل خفيف من OGS يتكون أساسا من المظاهر المحلية على القرية. حول. ع. ع. لم يتم الكشف عن الفترة البادرية سريريا. فترة تطور المرض تبدأ مع رفع درجة الحرارة إلى 37 -37 5 * C، من دون إزعاج الحالة العامة للمريض. في تجسيد نموذجي في احتقان تجويف الفم، تورم طفيف حافة اللثة (التهاب اللثة ظاهرة الالتهاب)، مقابل عناصر فردية أو مجمعة الآفة بشكل تقرحات، نادرا جدا في شكل فقاعات سميكة الجدران. الطفرات يمكن التخلص منها ، وعددها لا يتجاوز 2-5. مدة هذه الفترة عادة 1-2 أيام.
 عندما يحدث تطور شاذ ما يسمى. نوع النطاف OGS - زيادة احتقان ، نزيف اللثة (أي عناصر الضرر). وأعرب عن انحسار المرض في تغيير لون عناصر اللوحة يصبح مثل عناصر الرخام والوسط والحافة هي واضحة، وهناك احتقان الخافق. بعد تطهير الآفات من الكتل الميتة ، تبدأ عملية التزاوج. درجة حرارة الجسم الطبيعية - هذه هي فترة الشفاء. الظواهر الالتهاب التهاب اللثة تخزينها لمدة 2 -3 أيام بعد الاندمال بتشكل النسيج الظهاري من عناصر الآفات. كما يتم الحفاظ على التهاب العقد اللمفية - 7-10 أيام.
عندما يحدث تطور شاذ ما يسمى. نوع النطاف OGS - زيادة احتقان ، نزيف اللثة (أي عناصر الضرر). وأعرب عن انحسار المرض في تغيير لون عناصر اللوحة يصبح مثل عناصر الرخام والوسط والحافة هي واضحة، وهناك احتقان الخافق. بعد تطهير الآفات من الكتل الميتة ، تبدأ عملية التزاوج. درجة حرارة الجسم الطبيعية - هذه هي فترة الشفاء. الظواهر الالتهاب التهاب اللثة تخزينها لمدة 2 -3 أيام بعد الاندمال بتشكل النسيج الظهاري من عناصر الآفات. كما يتم الحفاظ على التهاب العقد اللمفية - 7-10 أيام.
 يتكون عيادة أشكال معتدلة AHC من أعراض التسمم ومظاهره المحلية في تجويف الفم. الفترة البادرية - الحالة العامة للطفل تسوء ، ترتفع درجة حرارة الجسم إلى 37 38 ، 5 * C. ينزعج الطفل ، وتتفاقم الشهية. التهاب العقد اللمفية من الغدد الليمفاوية تحت الفك السفلي. قد تكون هناك نخرية نخرية ، عدوى تنفسية حادة. فترة تطور المرض - درجة حرارة الجسم تصل إلى 38-39 * C. أعراض التسمم العام آخذة في النمو - الصداع ، شحوب الجلد ، والغثيان. في ذروة ارتفاع درجات الحرارة يحدث التهاب اللثة وضوحا تظهر 5-20 -10 -25 عناصر الآفة في تجويف الفم، وفي منطقة prirotovoy. العنصر الأساسي هو الحويصلات ، يتم فتحها بسرعة وتظهر التآكلات في مكانها مع نخر في المركز. على الشفاه ، يتم تغطية الطفح الجلدي بقشرة. أعراض إلزامية هي اللعاب وفيرة ، يصبح اللعاب لزج. لزجة ، رائحة من الفم.
يتكون عيادة أشكال معتدلة AHC من أعراض التسمم ومظاهره المحلية في تجويف الفم. الفترة البادرية - الحالة العامة للطفل تسوء ، ترتفع درجة حرارة الجسم إلى 37 38 ، 5 * C. ينزعج الطفل ، وتتفاقم الشهية. التهاب العقد اللمفية من الغدد الليمفاوية تحت الفك السفلي. قد تكون هناك نخرية نخرية ، عدوى تنفسية حادة. فترة تطور المرض - درجة حرارة الجسم تصل إلى 38-39 * C. أعراض التسمم العام آخذة في النمو - الصداع ، شحوب الجلد ، والغثيان. في ذروة ارتفاع درجات الحرارة يحدث التهاب اللثة وضوحا تظهر 5-20 -10 -25 عناصر الآفة في تجويف الفم، وفي منطقة prirotovoy. العنصر الأساسي هو الحويصلات ، يتم فتحها بسرعة وتظهر التآكلات في مكانها مع نخر في المركز. على الشفاه ، يتم تغطية الطفح الجلدي بقشرة. أعراض إلزامية هي اللعاب وفيرة ، يصبح اللعاب لزج. لزجة ، رائحة من الفم.
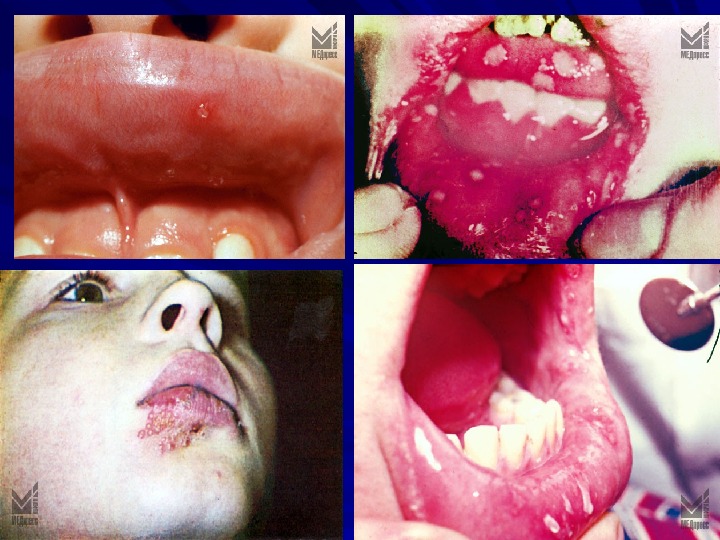
 يتلاشى الفترة - أثناء ومدته تعتمد على مرونة الجسم للطفل، والعلاج العقلاني والصرف الصحي عن طريق الفم.
يتلاشى الفترة - أثناء ومدته تعتمد على مرونة الجسم للطفل، والعلاج العقلاني والصرف الصحي عن طريق الفم.
 الشكل الحاد من OGS أقل شيوعًا من الأشكال المتوسطة والثقيلة. في العيادة ، تسود أعراض التسمم العام. فترة البادري - أعراض الأمراض الحادة المعدية: اللامبالاة، والضعف، والصداع، وآلام في العضلات، وآلام المفاصل. في كثير من الأحيان أعراض SSS: brady- أو عدم انتظام دقات القلب ، صوت القلب صامتة ، ارتفاع ضغط الدم الشرياني. الغثيان والقيء وبعض الأطفال نزيف في الأنف. التهاب العقد اللمفية ليس فقط تحت الفك السفلي ، ولكن أيضا العقد l / عنق الرحم.
الشكل الحاد من OGS أقل شيوعًا من الأشكال المتوسطة والثقيلة. في العيادة ، تسود أعراض التسمم العام. فترة البادري - أعراض الأمراض الحادة المعدية: اللامبالاة، والضعف، والصداع، وآلام في العضلات، وآلام المفاصل. في كثير من الأحيان أعراض SSS: brady- أو عدم انتظام دقات القلب ، صوت القلب صامتة ، ارتفاع ضغط الدم الشرياني. الغثيان والقيء وبعض الأطفال نزيف في الأنف. التهاب العقد اللمفية ليس فقط تحت الفك السفلي ، ولكن أيضا العقد l / عنق الرحم.
 فترة تطور المرض هي درجة حرارة 39-40 * C ، أعراض التهاب الأنف ، التهاب الملتحمة. ظواهر التسمم العام ، والشفتين جافة ، وفائقة الزكام. في تجويف الفم ، hyperemia مشرق ، وتورم في الغشاء المخاطي ، وضوحا التهاب اللثة. عناصر من الآفات في تجويف الفم إلى 20 -30 (الجلد فقاعات منطقة prirotovoy والجفون، شحمة الأذن، وهلم جرا. D.). الطفح متعددة ، وأحيانا يصل عددها إلى 100 ، في مراحل مختلفة من التطور. الالتهاب التهاب اللثة يتحول إلى التهاب (رائحة عفنة من الفم واللعاب وافر مع الدم). في الافرازات من الأنف والحنجرة ، تم العثور على عروق الدم. نزيف من الغشاء المخاطي ، نزيف من الفم والأنف.
فترة تطور المرض هي درجة حرارة 39-40 * C ، أعراض التهاب الأنف ، التهاب الملتحمة. ظواهر التسمم العام ، والشفتين جافة ، وفائقة الزكام. في تجويف الفم ، hyperemia مشرق ، وتورم في الغشاء المخاطي ، وضوحا التهاب اللثة. عناصر من الآفات في تجويف الفم إلى 20 -30 (الجلد فقاعات منطقة prirotovoy والجفون، شحمة الأذن، وهلم جرا. D.). الطفح متعددة ، وأحيانا يصل عددها إلى 100 ، في مراحل مختلفة من التطور. الالتهاب التهاب اللثة يتحول إلى التهاب (رائحة عفنة من الفم واللعاب وافر مع الدم). في الافرازات من الأنف والحنجرة ، تم العثور على عروق الدم. نزيف من الغشاء المخاطي ، نزيف من الفم والأنف.

 طرق بحث إضافية. تعتمد النتيجة الإيجابية للدراسات الفيروسية على الوقت الذي يستغرقه أخذ المادة. من الضروري القيام في أول 3-4 أيام من ظهور عناصر الهزيمة. الخلوي. طريقة الخلوي لتحديد الصرفي عناصر مرحلة التطوير كشف الآفة في مسحات من خلايا متعددة النوى العملاقة يؤكد التشخيص. التشخيص المصلي (immunoflyuoristsentsiya ELISA) - بالكشف عن ارتفاع عيار الأجسام المضادة في دم المريضة اعتمادا على مرحلة من مراحل المرض. عادة في الأيام الأولى من الأجسام المضادة لا يمكن الكشف عنها ، فإنها تظهر وتنمو عطارها في 2 -3 أسابيع.
طرق بحث إضافية. تعتمد النتيجة الإيجابية للدراسات الفيروسية على الوقت الذي يستغرقه أخذ المادة. من الضروري القيام في أول 3-4 أيام من ظهور عناصر الهزيمة. الخلوي. طريقة الخلوي لتحديد الصرفي عناصر مرحلة التطوير كشف الآفة في مسحات من خلايا متعددة النوى العملاقة يؤكد التشخيص. التشخيص المصلي (immunoflyuoristsentsiya ELISA) - بالكشف عن ارتفاع عيار الأجسام المضادة في دم المريضة اعتمادا على مرحلة من مراحل المرض. عادة في الأيام الأولى من الأجسام المضادة لا يمكن الكشف عنها ، فإنها تظهر وتنمو عطارها في 2 -3 أسابيع.
 القوباء المتكررة من تجويف الفم. RGS - مشكلة طبية واجتماعية هامة، وهذا هو، وفقا لبعض الكتاب تعاني أكثر من 1/3 من سكان العالم ضرب من قبل إكس بي، وأكثر من نصف منهم لمدة سنة عدة هجمات من العدوى ... وفقا ل Melnychenko ، 10 أطفال مع OCG انتكس ولها انتكاسات للمرض مع الانتقال إلى مزيد من HRH. العوامل التي تساهم في حدوث الانتكاس CSG هي التغيرات في المناعة الخلطية والخلوية، والصدمات النفسية المحلية، مرض الحمى، حالة من التوتر والعديد من الآخرين. عوامل وآليات تأثير هذه العوامل لم يتم توضيحها بشكل كامل. وهناك سمة مميزة للJLG هي ثبات المواقع التشريحية للآفات، التعريب التي تعتمد على الموقع الرئيسي للعدوى.
القوباء المتكررة من تجويف الفم. RGS - مشكلة طبية واجتماعية هامة، وهذا هو، وفقا لبعض الكتاب تعاني أكثر من 1/3 من سكان العالم ضرب من قبل إكس بي، وأكثر من نصف منهم لمدة سنة عدة هجمات من العدوى ... وفقا ل Melnychenko ، 10 أطفال مع OCG انتكس ولها انتكاسات للمرض مع الانتقال إلى مزيد من HRH. العوامل التي تساهم في حدوث الانتكاس CSG هي التغيرات في المناعة الخلطية والخلوية، والصدمات النفسية المحلية، مرض الحمى، حالة من التوتر والعديد من الآخرين. عوامل وآليات تأثير هذه العوامل لم يتم توضيحها بشكل كامل. وهناك سمة مميزة للJLG هي ثبات المواقع التشريحية للآفات، التعريب التي تعتمد على الموقع الرئيسي للعدوى.
 التشخيص التفريقي في معظم الأحيان القيام بها مع ماير والفقاع الشائع: لماير - 1) يتميز المرض موسمية (الربيع والخريف) 2) مع دراسة موضوعية - وسط الغشاء المخاطي للفم تبيغي بحدة وذمي تظهر فقاعات كبيرة، بعد الافتتاح، بعد تشريح - تآكل كبير من شكل غير منتظم ، مغطاة بفيلم ليفي كثيف. على الحدود الحمراء للشفاه ، تصب الفقاعات في قشور دموية ضخمة. لpuzyrchatki- 1) تآكل المبتذلة على الغشاء المخاطي يبدو سليما، لا تميل إلى الاندمال بتشكل النسيج الظهاري 2) أعراض إيجابي نيكولسكي 3) في المسحات طباعة - خلايا انحلال الأشواك.
التشخيص التفريقي في معظم الأحيان القيام بها مع ماير والفقاع الشائع: لماير - 1) يتميز المرض موسمية (الربيع والخريف) 2) مع دراسة موضوعية - وسط الغشاء المخاطي للفم تبيغي بحدة وذمي تظهر فقاعات كبيرة، بعد الافتتاح، بعد تشريح - تآكل كبير من شكل غير منتظم ، مغطاة بفيلم ليفي كثيف. على الحدود الحمراء للشفاه ، تصب الفقاعات في قشور دموية ضخمة. لpuzyrchatki- 1) تآكل المبتذلة على الغشاء المخاطي يبدو سليما، لا تميل إلى الاندمال بتشكل النسيج الظهاري 2) أعراض إيجابي نيكولسكي 3) في المسحات طباعة - خلايا انحلال الأشواك.

يحدد الكتاب المدرسي على المستوى الحديث جميع الأقسام الرئيسية في طب الأسنان العلاجي ، ويصف المراحل الرئيسية لتطوره. يتم إيلاء اهتمام خاص للأساليب الحديثة لفحص المرضى في طب الأسنان العلاجي. البيانات الحديثة عن المسببات المرضية والآفات نخر، تسوس ومضاعفاتها، وأمراض اللثة من الغشاء المخاطي للفم. يتم وصف أحدث الإنجازات في مجال التشخيص والعلاج والوقاية بالتفصيل. يتم تقديم التقنيات الحديثة لاستعادة الأسنان وطرق المعالجة اللبية بالتفصيل. إنجازات السنوات الأخيرة على الجوانب النظرية طب الأسنان الترميمي، فضلا عن الأساليب الحديثة في التشخيص والعلاج والوقاية من الأمراض مخاطية اللثة والفم.
لطلاب كليات طب الأسنان من كليات الطب ، وأطباء الأسنان.
كتاب:
الأقسام الموجودة في هذه الصفحة هي:
تحتل الأمراض الفيروسية من الغشاء المخاطي للفم مكانًا هامًا في مجموعة أمراض الغشاء المخاطي. توجد عدة أنواع من الفيروسات في التجويف الفموي لشخص بالغ. في معظم الأحيان يتم إخفاؤها في الجسم ، دون التسبب في المرض. مع انخفاض في مقاومة الجسم ، تتكاثر الفيروسات بشكل فعال وتسبب المرض. في الفم، قد الأشخاص الأصحاء يكون فيروس الهربس البسيط، الفيروس المضخم للخلايا، اتش، بعض الفيروسات المعوية، reoviruses، والبعض الآخر (أعراض فيروس الناقل).
11.3.1.1. الهربس البسيط
الهربس البسيط هو أكثر الأمراض الفيروسية شيوعًا التي يسببها فيروس الهربس البسيط ، أو فيروس الهربس. حسب خصائص مولدة الهربس البسيط وتنقسم الفيروسات إلى مجموعتين رئيسيتين - 1 و 2. نوع 1 الفيروسات تسبب آفات العقبولية على الغشاء المخاطي للفم، ونوع 2 - على الأعضاء التناسلية. فيروس الهربس البسيط هو يحتوي على الحمض النووي. في جسم الإنسان ، تتكاثر بشكل رئيسي في خلايا الظهارة. لندخل في جسم الإنسان وتسبب مظهر من مظاهر عدوى الهربس الأساسي، فإنه لا تزال في معظمها طوال حياة الشخص في حالة كامنة، أو يتسبب في انتكاس المرض. تم العثور على فيروس الهربس البسيط في 75-90 ٪ من السكان البالغين. تحدث العدوى الأولية عادة ما تتراوح أعمارهم بين 1-3 سنوات، عندما تختفي أو جذريا تقليل عدد الأجسام المضادة التي تنتجها الأم، ويصبح الجسم عرضة للإصابة بفيروس الهربس في دم الطفل. في كثير من الأحيان العدوى الأولية للطفل يذهب دون أن يلاحظها أحد، ولكن في بعض الحالات، الأطفال لديهم مظهر واضح من هذا المرض - ما يسمى الهربس الأساسي. هذا المرض شديد بشكل خاص في الأشهر الأولى من حياة الطفل ، عندما تحدث الآفات العامة للأغشية المخاطية والجلد والعينين وغيرها من الأعضاء. في حالات نادرة ، يتطور الهربس الأساسي لدى البالغين الذين لم يكونوا على اتصال بفيروس الهاربيك في الماضي. بعد الشفاء من عدوى الهربس الأساسي لا يمكن تجديدها، ولكن قد تذهب إلى دولة الكامنة وتتكرر تحت تأثير عوامل مختلفة غير المواتية (انخفاض حرارة الجسم، والإجهاد، والتهاب الحلق والأنفلونزا والالتهاب الرئوي، والجهاز الهضمي، وغيرها).
تحدث العدوى مع الهربس البسيط مع اتصال مباشر مع مريض مصاب بالهربس أو حامل الفيروس ، حيث يتم عزل فيروس العقبولية من اللعاب في الأشخاص الذين لا تظهر عليهم مظاهر العدوى ؛ فضلا عن قطرات محمولة جوا.
سريريا ، تتجلى العدوى العقبولية في تجويف الفم في شكلين: التهاب الفم الهربسي الحاد (القوباء الأولية) ؛ الهربس المتكرر المزمن (التهاب الفم الهربسي المتكرر).
الحشوية الحادة المعوية (التهاب الفم هربتيكيكا acuta). اعتاد المرض أن يطلق عليه "التهاب الفم القلاعي الحاد". اعتمادا على شدة الاضطرابات ومدى العامة للدولة الآفة على الغشاء المخاطي للفم تمييز الأشكال الخفيفة، المتوسطة والشديدة من التهاب الفم العقبولية الحاد. ويلاحظ التسبب في المرض فترات الحضانة، البادري الآفات (الالتهاب) الفترة (تطور المرض)، وعلى الشفاء السريري الانقراض (الشفاء).
المرض معدي للأشخاص الذين لم يصابوا بالفيروس من قبل. الهربس الأولية شديدة جدا في الأطفال حديثي الولادة.
التين. 11.11. التهاب الفم الهربسي الحاد. تعدد الجروح والتآكلات مع الخطوط متعددة الحلقات على خلفية الغشاء المخاطي المفرط للشفة السفلية.
الصورة السريرية. تستمر فترة الحضانة من 1-4 أيام. في الحضانة وخاصة في الفترة البادرية ، هناك زيادة في الغدة تحت الفك السفلي ، في الحالات الشديدة ، الغدد الليمفاوية العنقية. يبدأ المرض بشكل حاد. اعتمادا على شدة درجة حرارة الجسم ترتفع إلى 37-41 درجة مئوية، والشعور بالضيق لاحظ، والضعف، والصداع، وhyperaesthesia العضلي والجلدي، شحوب الجلد، والغثيان والقيء، أو الأصل المركزي كما entsefalotropen فيروس الهربس البسيط. في الفم تظهر في البداية احتقان منتشر، وذمة من الغشاء المخاطي، ثم فقاعات تظهر (الحويصلات) التي تحتوي على مجموعات من سائل شفاف، واحدة أو وعاء. ويرافق اندلاع البثور شعور بالوخز والحرق ، وفي بعض الحالات ، تورم الغشاء المخاطي للفم. يختلف عدد الحويصلات من 2-3 إلى عدة عشرات قريبة من بعضها البعض. تفتح الفقاعات بسرعة وتتكوّن في مكانها تآكلًا مستديرًا ، مغطى بطبقة بيضاء رمادية اللون ، تذكرنا جدًا بالأفيتا. تتكون التآكلات التي تتكون من انصهار العديد من الفقاعات من خطوط عريضة غير منتظمة ومتعددة الحلقات (الشكل 11.11). يتم توطين الحويصلات بشكل رئيسي على السماء الصلبة ، الجزء الخلفي من اللسان ، اللثة ، الخدود ، الشفتين. في كثير من الأحيان تتأثر الحدود الحمراء من الشفتين والمناطق المجاورة من الجلد. تم العثور على التهاب القرنية المخروطية ، والطفح الجلدي الفقاعي على وجهه ، التهاب الفرج أقل في كثير من الأحيان. يرافق العملية اللعاب وفيرة ووجع شديد. يرجع ذلك إلى حقيقة أن عناصر الآفة يمكن أن تظهر لعدة أيام ، عند فحص التجويف الفموي ، يمكن للمرء أن يلاحظها في مراحل مختلفة من التطور. آفة منتشرة مميزة من اللثة - التهاب اللثة النازل الحاد ، أكثر وضوحا من الحنك واللسان.
إذا كانت رعاية تجويف الفم غير كافية ، يمكن أن تنتقل إلتهاب اللثة النازفة إلى التقرحي. يستمر التهاب اللثة في الآفات العقبولية الحادة لبعض الوقت بعد اختفاء العلامات الإكلينيكية للمرض وتظاهر التآكل.

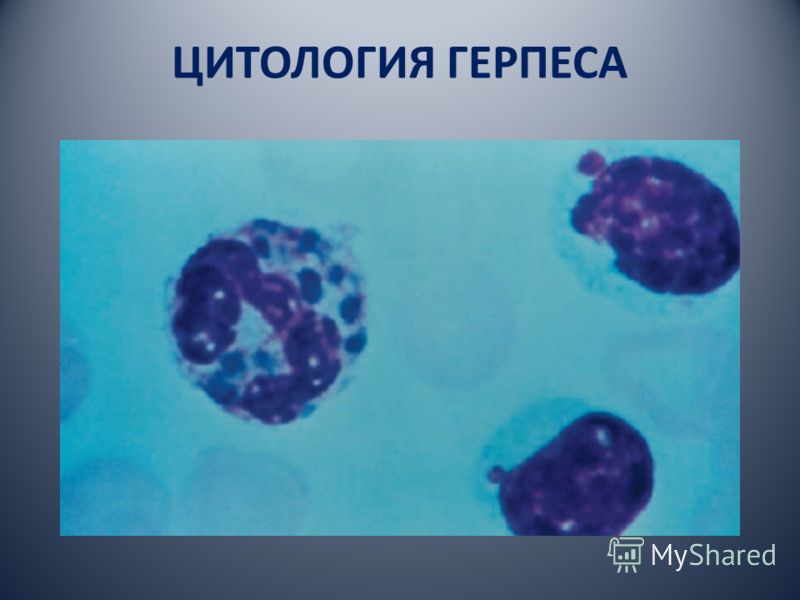
التين. 11.12. خلايا عملاقة متعددة النوى (1) مع القوباء المتكررة. الصورة الخلوية. Microphotography x 500.
يستمر التهاب الغدد اللمفاوية في المنطقة ، والذي يظهر في الفترة البادرية ، في جميع أنحاء المرض وحتى بعد التبلور ظهرا للتآكل لمدة 5-10 أيام أخرى.
في الدم هناك تغييرات غير محددة ، مميزة لعملية التهابية حادة. رد فعل اللعاب في بداية المرض حمضي ، ثم يتم تحديد التحول إلى الجانب القلوي (الرقم الهيدروجيني 5.8-6.4). انخفاض محتوى الليزوزيم ، لا يوجد مضاد للفيروسات. التغيرات النسيجية من الغشاء المخاطي للفم والجلد مع داخل الظهارة الهربس البسيط التي تتميز بوجود فقاعات الناجمة عن انحطاط تضخم وعدسي طبقة الخلايا الشائكة، الأشواك هذه الظاهرة. في الخلايا الظهارية المنحلة ، تم العثور على شوائب تحتوي على الحمض النووي. في الواقع لوحظ الغشاء المخاطي ذمة طبقة حليمي، توسيع الأوعية الليمفاوية والدم وتسلل العدلات واللمفاويات.
لتأكيد تشخيص استخدام التهاب الفم الهربسي الحاد طريقة الخلوية. يتم تنفيذ الدراسة في أول 2-3 أيام من المرض ، بعد ظهور الحويصلات. المادة هي كشط من منطقة تآكل أو محتويات الفقاعات. عندما يتم تلوين المخدرات وفقا ل Romanovsky-Giemsa ، يتم الكشف عن الخلايا النووية متعددة العملاقة. وهي تختلف في تعدد الأشكال حاد في الشكل واللون والحجم (30-120 ميكرون في القطر). يحتل مركز الخلية تكتلاً كثيفاً من النوى (بكمية تتراوح بين 2-3 وعشرات). لم يتم الكشف عن النيوكليولي (النيوكليولي) (الشكل 11.12).
عندما أيضا تحديد الفحص الخلوي العدلات النوى في مختلف مراحل البلى الحيوي، طبقات من الخلايا الظهارية مع ظاهرة تعدد الأشكال وفي الضامة شكل syncytia.
في الأيام الأولى من المرض مع التهاب الفم الهربسي الحاد ، وكذلك أثناء تكرار محتويات البثور ، يمكن عزل فيروس الهربس. لم يتم الكشف عن الأجسام المضادة لفيروس الهربس في بداية المرض ، ولكن مع تطورها ، يزيد عيار الأجسام المضادة.
لتشخيص التهاب الفم الهربسي الحاد تطبيق أساليب المناعي ، اختبارات الجلد مع مستضد محدد ، ردود الفعل المصلية.
التشخيص التفريقي. أجريت من
آفات فيروسية أخرى (داء هيتبانجينا ، مرض الحمى القلاعية ، التهاب الفم الحويصلي) ؛
حمامي نضحي متعدد الأشكال.
آفات حساسية.
على عكس gerpanginy تقع في المقام الأول في موقع الآفة - في gerpangine منطقة من البلعوم، مما أدى ألم عضلي لوحظ في كثير من الأحيان، وعسر البلع. يتم تأكيد التشخيص النهائي من خلال البحوث الفيروسية.
يتم إجراء التشخيص التفريقي مع مرض الحمى القلاعية مع الوضع الوبائي والآفات الجلدية النموذجية في هذا المرض. هناك تأكيد موضوعي لوجود مرض الحمى القلاعية هو نتائج طرق التشخيص المختبري: تحديد العينات البيولوجية والدراسات المصلية والفيرولوجية.
في التشخيص التفريقي مع التهاب الفم الحويصلي ، فإن نتائج الأساليب الفيروسية للتحقيق حاسمة في التشخيص.
يتميز الحمامي النضحي المتعدد الأشكال ، على النقيض من الهربس البسيط ، بموسمية التفاقم (الربيع والخريف). وهناك أيضا مجموعة متنوعة عناصر الآفة: بثور تحت الظهارة كبيرة، حمامي على الجلد والغشاء المخاطي للفم، سطح التآكل واسعة النطاق. تم تأكيد التشخيص التفريقي من النتائج حساسية التجارب والدراسات الفيروسية.
تختلف آفات التآكل الفقاعي التحسسي من تاريخ وبيانات الهربس البسيط حساسية البحث.
علاج. يمكن الشفاء من التهاب الفم الهربسي الحاد ، مثل عدد من الأمراض المعدية الأخرى ، بشكل تلقائي. يستغرق في المتوسط 2-3 أسابيع. يتم تحديد تكتيكات العلاج من درجة شدة وفترة تطور المرض. علاج التهاب الفم العقبولية الحاد يضم باستخدام الأدوية المضادة للفيروسات منذ الأيام الأولى للمرض والعلاج من أعراض، مما يسهل حالة المريض.
معلومات عامة علاج. في مرض شديد مع الأيام الأولى تطبيق الاستعدادات المضادة للفيروسات: bonafton 0.1 غرام 3-5 مرات يوميا في دورات من 5 أيام على فترات من 1-2 أيام؛ الأسيكلوفير 0.2 ز 5 مرات في اليوم لمدة 5 أيام، ويستخدم لهذا الغرض ديوكسي ريبونيوكلياز (الدناز)، التي تدار في العضل في جرعة من 10-25 ملغ، بعد حل المسحوق في الماء المقطر أو محلول كلوريد الصوديوم متساوي التوتر. تتم عمليات الحقن كل يومين. لدورة من 6-10 الحقن.
يتم تنفيذ مزيل للتحسس والعلاج المضادة للالتهابات. لماذا استخدام مضادات الهيستامين (suprastin ، tavegil ، phencarol ، وما إلى ذلك) ؛ ساليسيلات الصوديوم أو حمض الصفصاف الاسيتيل (0.25 غرام، 3 مرات في اليوم بعد وجبات الطعام)، غلوكونات الكالسيوم (0.5 غرام، و 3 مرات في اليوم). لزيادة مقاومة الجسم وصف الفيتامينات ، وخاصة C و P ، الفيتامينات المتعددة. في المستشفيات المستخدمة لهذا الغرض، الليزوزيم (150 ملغ 2-3 مرات يوميا لمدة 7 أيام) تدار prodigiozan العضل 25-50 ميكروغرام يوميا مع فاصل من 4-7 أيام. بالطبع من علاج 3-6 حقن. في حالة تعقيد fusospirohetozom عين ميترونيدازول في الداخل. وفقا للإشارات ، يتم استخدام وكلاء القلب والأوعية الدموية. تخصيص غذاء عالي السعرات الحرارية ، شراب وفير.
محلي علاج. في الأيام الأولى أو ساعات حتى المرض تستخدم بكفاءة الاستعدادات المضادة للفيروسات: يتم تطبيق الكريات البيض حل الانترفيرون إلى الغشاء المخاطي للفم كما تطبيقات 6-7 مرات في اليوم، مرهم مضاد للفيروسات تطبيقها مع النجاح: tebrofenovaya 2٪، 1-2٪ florenalovaya، 1- 5 ٪ helipin ، و 3 ٪ من مرهم gossypol. يتم تطبيق هذه الأدوية على كامل سطح الغشاء المخاطي للفم بعد العلاج الأولي مع الانزيمات والبروتينات المطهرة. ينبغي تطبيق الأدوية المضادة للفيروسات على كامل سطح الغشاء المخاطي، وليس فقط إلى المناطق المتضررة، كما لديهم، بالإضافة إلى تأثير علاجي وقائي.
التخدير من الغشاء المخاطي للفم يسبق العلاج من تعاطي المخدرات أو تناول الطعام. ويتم في محلول 1٪ trimecaine، 1-2٪ محلول piromekaina، 1-2٪ ليدوكائين، الهباء الجوي "Lidestin»، «Xylostesin»، 5-10٪ anestezina الحل في زيت الخوخ، الخ
فمن المستحسن استخدام 0.2٪ محلول ديوكسي ريبونيوكلياز أو محلول 1٪ lizoamidazy لأن هذه الإنزيمات تمتلك عمل بروتين ومضاد للفيروسات.
لاستخدام مطهر الفم في شطف الفم أو صواني حلول الدافئة: 0.25-0.5٪ بيروكسيد الهيدروجين، 0.25٪ حل الكلورامين حل furatsilina (1: 5000)، و 0.5٪ etoniya حل 0 ويوصى 1٪ حل السالب وغيرها. في الأيام الأولى من المرض لعلاج الفم كل 3-4 ساعات.
لتحفيز عمليات الغشاء المخاطي تجديد عن طريق الفم تستخدم تطبيقات حلول الزيتية من الفيتامينات A، E، karotolin، وزيت ثمر الورد، مرهم وهلام solcoseryl 0.5-1٪ مرهم وهلام aktovegina، الهباء الجوي "LIVIAN"، "Spedian"، "Gipozol".
استخدام فعال العلاج الطبيعي العلاج منذ الأيام الأولى من المرض واستكمال الاندمال بتشكل النسيج الظهاري: الإشعاع فوق البنفسجي، الهيليوم نيون، ليزر الأشعة تحت الحمراء.
يتم التعامل مع عناصر الآفات على الجلد مع حلول الأصباغ الأنيلين ، بما في ذلك fucarcin ، والمراهم المضادة للفيروسات.
توقعات. في التهاب الفم الهربسي الحاد مناسب جدا، يحدث الانتعاش في غضون 1-3 أسابيع، وتآكل epiteliziruyutsya دون اللثة تندب تحافظ على شكلها. في nesanirovannoy العلاج مرفق fuzospirohetoza بسبب الفم والمفاجئة قد يتطور التهاب اللثة فنسنت.
منع. بما أن التهاب الفم الهربسي الحاد هو مرض معد ، فمن الضروري عزل المريض. في مراكز رعاية الأطفال تجنب الأطفال الأصحاء الاتصال مع المرضى الذين يعانون من التهاب حاد العقبولية، بغض النظر عن شدة مسارها والتعريب.
الهربس المتكرر المزمن (الناكس الهربس المزمن) هو الشكل الأكثر شيوعا من العدوى الذاتية الناجمة عن الهربس البسيط.

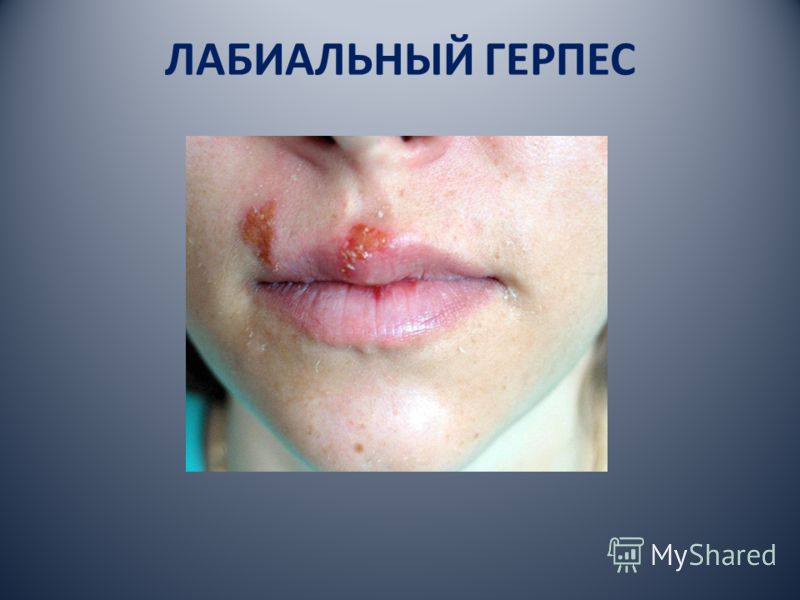
التين. 11.13. الهربس المتكررة المزمنة. مجموعات من الحويصلات على الحدود الحمراء المرتفعة من الشفتين.
يظهر في أي عمر لدى الأشخاص الذين أصيبوا سابقاً بفيروس الهربس البسيط ولديهم أضداد مضادة للفيروسات. في التسبب في الدور الرئيسي الهربس المتكرر لعبت عوامل التي تقلل المناعة الخلوية، مثل البرودة الفائقة، والعدوى الفيروسية والالتهاب الرئوي، والإجهاد المزمن، ومرض شديد العام (سرطان الدم، والسرطان، وما إلى ذلك). في النساء ، وغالبا ما يرتبط تفاقم الهربس المزمن مع الدورة الشهرية. إلى العوامل المحلية التي تساهم في ظهور تفاقم ، وتشمل الصدمة ، وزيادة التشظي ، وتجفيف الحدود الحمراء للشفاه. يمكن أن تحدث الانتكاسات بتردد مختلف ، في أوقات مختلفة من السنة وليس لها مواسم. في بعض المرضى ، والانتكاسات حدث 1-2 مرات في السنة في الآخرين 3-4 مرات في الشهر - المرض يكتسب شخصية دائمة.
الصورة السريرية. يتصف تكرار العدوى العقبولية المزمنة بطفح جلدي وحيد أو مجموعات من فقاعات قطرها 1-2 ملم على الغشاء المخاطي المفرط. تبدأ العملية عادة بحرقان ، حكة ، وأحيانًا وجع خفيف في موقع الثورات المستقبلية. ثم هناك احتقان خفيف وتورم في الغشاء المخاطي ، حيث توجد خلفية حويصلات صغيرة مجمعة (الشكل 11.13). وسرعان ما فتحت، مما أدى إلى تشكيل تآكل مؤلمة أحمر من شكل غير منتظم مع مخطط melkofestonchatymi عن طريق دمج فقاعات الفردية وتقرحات صغيرة حولها. ثم تغطى التآكل بغطاء ليفي أبيض أصفر ، على الحدود الحمراء للشفتين والقشور الجلدية النزفية. يحدث الشفاء في اليوم 8-10 دون تشكيل ندبة. في أغلب الأحيان، تظهر فقاعات على الحدود الحمراء من الشفاه في المنطقة الحدودية مع الجلد (الهربس الشفوي)، والأجزاء الأمامية من الحنك الصلب، والخلفي من اللسان والخدين، وأجنحة الأنف (الأنفية الهربس)، أقل كثيرا على جلد الأرداف والعجز، في الوركين. يتم تحديد القوباء المتكررة على الأغشية المخاطية للفم بشكل رئيسي في الأماكن التي تكون طبيعية التقرن. عند إعادة تحديد الهربس في نفس المكان ، يتحدثون عن القوباء الثابتة. في بعض الأحيان ، يصاحب حدوث الحويصلات زيادة في العقد الليمفاوية تحت الغدد تحت اللسان وتحت اللسان.
التشخيص التفريقي. يجب تفرق الهربس المتكررة المزمنة من:
التهاب الفم القلاعي المتكرر.
التهاب الفم التحسسي.
القوباء العقدية.
ويستند التشخيص التفريقي على المظاهر السريرية الهربس المتكررة المزمنة، وكذلك بيانات عن علم الخلايا ومحتوى كشط فقاعات من منطقة التعرية، التي تشكلت بعد افتتاح فقاعات في 2-3 أيام الأولى من المرض.
في الاستعدادات ، تم العثور على خلايا multinucleate العملاقة. يستخدم أيضا طريقة البحوث الفيروسية.
علاج. ويهدف إلى زيادة مستوى الحماية النوعية وغير النوعية لجسم المريض حتى يتمكن من قمع فيروس الهربس البسيط المستمر.
تطول إلى حد كبير فترات مغفرة والمظاهر السريرية تسهيل انتكاسات لاحقة يمكن استخدام الليفاميزول (dekaris) داخل 150 ملغ 2 مرات في الأسبوع لمدة 1-3 أشهر، وهذا يتوقف على كفاءة العلاج.
من الضروري إجراء فحص شامل للمرضى الذين يعانون من الهربس المتكررة المزمنة لتحديد والقضاء على الآفات من التهاب مزمن في الكائن الحي، بما في ذلك في تجويف الفم (اللثة، التهاب اللثة، التهاب اللوزتين، التهاب الجيوب الأنفية وغيرها). يتم التخلص من العوامل المحلية التي تسهم في حدوث الانتكاسات (الصدمات المزمنة ، الشفاه الجافة ، شقوق الشفاه المزمنة).
يتم الحصول على نتائج جيدة من خلال استخدام polivaktsiny محددة الهربس. يدار الدواء خلال الفترة بين المتكررة في جرعة من 0.1-0.2 ملغ داخل الجلد مرتين في الأسبوع. مسار العلاج يتكون من 5 حقن. الفاصل الزمني بين الدورتين الأولى والثانية هو أسبوعين ، بين 3 - 4 أشهر.
أصغر إلى حد ما علاجي وقد ديوكسي ريبونيوكلياز تأثير (الدناز)، التي تدار في العضل في جرعة من 10-25 ملغ، بعد حل المسحوق في الماء المقطر أو محلول كلوريد الصوديوم متساوي التوتر. تتم عمليات الحقن كل يومين. لدورة من 6-10 الحقن.
استخدمت فترة الحقن في العضل interrecurrent من أشعة غاما الجلوبيولين 3 مل يوميا، على فترات من 3-4 أيام، ودورة من 6 الحقن. الفاصل بين الدورات 2 أشهر.
إن التأثير الجيد لفيروسات الاندروجين هو الديبازول ، الذي يوصف بـ 0.01 جرام مرتين في اليوم لمدة شهر.
تعيين داخل جرعات كبيرة عادة من حامض الاسكوربيك.
المرهم المضادة للفيروسات المستخدمة محليا من الأيام الأولى من الانتكاس ، وكريات البيض انترفيرون ، وهو حل منها في شكل تطبيقات مطبقة على المنطقة المصابة 5-6 مرات في اليوم.
الاستخدام الفعال للعلاج بالليزر (الهليوم النيون ، الأشعة تحت الحمراء).
11.3.1.2. القوباء المنطقية الهربس
الهربس النطاقي ، أو الهربس النطاقي ، سببه فيروس Varicella / zoster. ويرجع هذا الاسم إلى حقيقة أن الفيروس هو العامل المسبب لاثنين من الأمراض المختلفة في المظاهر السريرية: جدري الماء والقوباء المنطقية. يتميز الفيروس عن طريق العصبية العصبية. تعتبر الألواح الخشبية إعادة العدوى على خلفية انخفاض في المناعة ، والذي تطور نتيجة لاتصال الجسم بالفيروس في الماضي. ويعتقد أن المرض يحدث نتيجة لتفعيل الفيروس ، وهو في حالة كامنة في العقد العصبية.
يصاب Tinea من الأطفال والكبار ، وكبار السن في كثير من الأحيان. يحدث المرض في معظم الحالات على خلفية ضعف دفاعات الجسم نتيجة للإلتهاب الرئوي وأمراض الدم والأورام وغيرها من الأمراض المعدية. القوباء المنطقية ، كقاعدة عامة ، تترك وراءها حصانة مستمرة. ومع ذلك ، في الأشخاص الذين يعانون من الأمراض المزمنة الشديدة ( سرطان ، أمراض الدم) ، هناك حالات لانتكاساته. ينتقل العدوى عن طريق الاتصال والقطرات المحمولة جوا. القوباء المنطقية هي الأكثر شيوعا في الخريف والشتاء، وتتميز الحمى وآلام شخصية عصبية والثورات-حمامي حويصلي على الجلد والأغشية المخاطية في مجرى الأعصاب الطرفية المتضررة. تتأثر Ganglia بعض الأعصاب القحفية و interverebral ، في كثير من الأحيان من جهة. عندما هزيمة الفروع الأولى والثالثة من العصب مثلث التوائم وعقدة العصب الثلاثي التوائم (التهاب العقد الهربس) سبب الطفح الجلدي حويصلات على الغشاء المخاطي للفم. في الوقت نفسه ، تتأثر المناطق المتضررة على الجلد. الآفات المعزولة من الغشاء المخاطي للفم هي نادرة.
في كبار السن ، في كثير من الأحيان على خلفية من الأمراض الشديدة الشائعة ، العلاج cyticostoid ، corticosteroid تطور القوباء العام. يتميز هذا المسلك بمجرى شديد مع تسمم واضح وتعميم الطفح الجلدي للمثانة ، على غرار طفح جلدي مع جدري الماء. يمكن أيضا أن تتأثر السحايا والرئتين ، مما يؤدي في كثير من الأحيان إلى الموت.
الصورة السريرية. في الحالات النموذجية ، يبدأ المرض بألم متفاوت الشدة في موقع التوطين المستقبلي للطفح الجلدي. طبيعة الألم يختلف من الألم وضوحا قليلا، مذل، ومؤلمة ل، والحرق، والقطع، الانتيابي آلام عصبية على طول الأعصاب المتضررة. يتم تضخيم الألم تحت تأثير المنبهات. معا هناك قشعريرة ، والشعور بالضيق ، والصداع ، وارتفاع درجة حرارة الجسم إلى 38-39 درجة مئوية. الحالة العامة للمرضى لا تعاني دائما. بعد 1-5 أيام بعد ظهور الألم في المنطقة المصابة ، تتطور وذمة ، جلط الجلد ، على خلفية التي توجد حويصلات مجمعة 1-5 ملم في قطر ، مليئة بالإفراز شفافة. بالتزامن مع آفة الجلد على الغشاء المخاطي الموضعي للفم ، هناك أيضا حويصلات متعددة تقع على طول مسار العصب المتأثر. في الفم ، تفتح الحويصلات بسرعة ، لتشكل تآكلات فردية أو تصريف ، مغطاة بطبقة الفيبرين. يتم كشط الحويصلات الموجودة على الجلد وتغطيتها بقشور أو ، نتيجة الصدمة ، يتم فتحها بتشكل التآكل (الشكل 11.14).

التين. 11.14. القوباء المنطقية. فقاعات متعددة مع محتويات غائمة على الجلد المفرط الحاد من الشفة والذقن.
بعد الانتهاء من التَأْكِيَةِ التَّأْكُيسِيّة على الغشاء المخاطي للفم وسقوط القشور على الجلد ، تنتهي العملية ، تاركة وراءها تصبغ مؤقت للجلد. المدة الإجمالية للمرض هي 2-3 أسابيع. توقعات عادة ما تكون مواتية. ومع ذلك ، في كبار السن ، وكذلك أولئك الذين يعانون من أمراض حادة ، يرافقه انخفاض حاد في الحصانة (سرطان الدم ، سرطان الأمراض) ، قد تكون هناك مضاعفات في شكل الألم العصبي postherpetic ، فرط الحساسية والفرط ، تستمر لعدة أشهر أو سنوات. في كثير من الأحيان يتم ملاحظة هذه الظاهرة في كبار السن ، وكبار السن المريض ، وارتفاع احتمال مضاعفات postherpetic.
التشخيص التفريقي. يجب التمييز بين الهربس النطاقي من:
الفقاع.
الفقعان.
التهاب الفم التحسسي.
عندما يتأثر الجلد - من الحمرة.
أهمية مهمة في تشخيص الهربس النطاقي هو الآفات من جانب واحد ، أي الانتكاسات ، التي أعرب عنها أعراض الألم ، توطين الحويصلات بدقة في المنطقة المعصبة من قبل العصب المصاب. الأساليب الإضافية التالية من البحث المستخدمة في التشخيص النهائي: إجمالي تعداد الدم، الفيروسي (فيروس تسليط حويصلات جديدة والدم والسائل الدماغي الشوكي أو احمرار الحلق)، علم الخلايا.
علاج. الأهداف الرئيسية للعلاج في الهربس النطاقي هي لإزالة أعراض الألم ، لمنع مزيد من تشكيل حويصلات على الجلد والأغشية المخاطية ومنع الألم العصبي postherpetic. لهذا الغرض، والمسكنات تدار (analgin، Baralginum)، الساليسيلات (الاسيتيل الصفصاف حمض 0.5 غرام 3-4 مرات يوميا)، gangleron، والفيتامينات B 1، B 12.
تطبيق الأدوية المضادة للفيروسات ، metisazon (0.6 غرام 2 مرات في اليوم ، بعد وجبات الطعام ، لمدة 6 أيام) ؛ Bonaffton (0.1 غرام 3-5 مرات في اليوم ، ثلاث دورات لمدة 5 أيام مع فترات راحة لمدة 1-2 أيام) ؛ Acyclovir (0.8 جم 5 مرات في اليوم ، لمدة 5 أيام). الاستخدام الفعال لل deoxyribonuclease. يتم إعطاء الدواء عن طريق الحقن العضلي بجرعة 25 مجم كل 4 ساعات أو 50 مجم 2-3 مرات في اليوم لمدة 7-10 أيام. هناك تأتي عملية التوقف السريع. العلاج مع deoxyribonuclease يقلل أيضا من احتمال الألم العصبي postherpetic.
يتكون العلاج المحلي من استخدام الأدوية المضادة للفيروسات (tebrofen ، florenal ، gossypol ، megosin ، oxolin ، interferon) من الأيام الأولى للمرض. خلال تحليل الطفح الحويصلي ، تظهر عوامل القرنية: الوركين الورد ، النبق البحر ، فيتامين أ ، الكاروتولين ، مرهم أكتوفيجين ، إلخ.
تطبق بنجاح من الأيام الأولى من العلاج بالليزر المرض (الهليوم النيون ، والأشعة تحت الحمراء) ، UFO.
11.3.1.3. التهاب اللوزتين الهربسي
هيربانجينا (الذباح الهربسي، التهاب البلعوم الحويصلي، والتهاب البلعوم القلاعية) - وهو مرض معد حاد تسببه المعوي مجموعة كوكساكي A. في أغلب الأحيان يحدث في أشهر الصيف، ومعظمهم من الأطفال. تحدث العدوى عن طريق الرذاذ المحمولة جوا. يتم وصف حالات المرض لأفراد عائلة واحدة وحتى تفشي الوباء.
الصورة السريرية. يبدأ المرض مع ارتفاع درجة حرارة الجسم الحاد في الأيام الأولى من المرض إلى 37-38 درجة مئوية، والثالث - اليوم الرابع يصل 39-39،5 درجة مئوية. المرضى يشكون من الصداع ، ألم عند البلع ، والضيق العام ، والقيء وآلام في البطن ممكنة. عندما ينظر اليها من الفم إلى الحنك الرخو، القوس الأمامية، اللوزتين ومؤخرة الحلق يتم الكشف عن احتقان، ضد الذي الحويصلات واحدة ويتم تجميعها مؤلمة مرئية مليئة المحتوى المصلية أو النزفية. تفتح الحويصلات بسرعة ، لتشكل القلاع والتحات. ونتيجة لذلك ، احتشاد تآكل صغيرة تخلق تآكل واسع مع حواف صدفي. لوحظ تآكل التآكل فقط في الأيام الأولى للمرض ، ثم تنخفض أو تختفي تمامًا. هناك زيادة طفيفة في العقد الليمفاوية تحت الفك السفلي ، لكنها غير مؤلمة. عادة ما يحدث المرض في شكل خفيف ، لمدة 4-6 أيام ، على الرغم من وجود أشكال أكثر حدة.
علاج. ويشمل العلاج العام أعراض (الساليسيلات والفيتامينات B 1 ، B 2). تطبق محليا في 2-3 أيام الأولى من الأدوية المضادة للفيروسات المرض، غسول للفم والحلق المحاليل المطهرة، وبالتالي تؤثر على وكيل الجلد.
11.3.1.4. الالتهابات الفيروسية التنفسية الحادة
للعدوى الفيروسية التنفسية الحادة (ARVI) تشمل الأنفلونزا، نظير الانفلونزا، والعدوى فيروسات الانف، التهاب الجهاز التنفسي المخلوي، وأمراض الفيروسة الغدانية وغيرها. وتسبب هذه الأمراض عن طريق الفيروسات بمختلف أنواعها، التي تحتوي على الحمض النووي الريبي، باستثناء الفيروسات الغدية، التي بنية هناك DNA. تحدث العدوى عن طريق الرذاذ المحمولة جوا. يتميز المرض بهزيمة أجزاء مختلفة من الجهاز التنفسي العلوي. تغييرات على الغشاء المخاطي للفم مع السارس لها طابع خاص والمترجمة في المنطقة المجاورة لzevu. زيادة ملحوظة الغشاء المخاطي تبيغ من اللهاة، لهاة الحلق والبلعوم الأقواس الحنكي، الأوعية الدموية نمط، لوحة والتقشر من الظهارة على اللسان. في بعض الحالات ، تمتد العملية إلى الغشاء المخاطي للأقسام الخلفية للخدود واللسان. يصبح الغشاء المخاطي محببًا بسبب التهاب الجريبات اللمفاوية الصغيرة. بعد بضعة أيام ، تختفي عملية التثبيط والحبّة وتظهرين نقطة النزع والنزيف. في بعض الحالات ، تظهر فقاعات. بعد 7-9 أيام ، تختفي جميع الظواهر.
قد يكون معقدا الالتهابات الفيروسية التنفسية الحادة التي كتبها تطوير الناخر التهاب اللثة التقرحي والتهاب الفم فنسنت، nesanirovannoy خاصة في تجويف الفم. في الفترة نفسها في كثير من الأحيان هناك تفاقم الهربس المتكررة المتكررة ، التهاب اللثة والتهاب اللثة. لأن المرضى الذين يتلقون عقاقير لعلاج السارس فى تجويف الفم قد تتطور الإصابة بتضخم الغدة الدرقية وداء المبيضات، التهاب الفم المخدرات الحساسية.
علاج. جنبا إلى جنب مع تعاطي المخدرات لعلاج عدوى الجهاز التنفسي الحادة، وينبغي أن يكون المرضى نظافة الفم بعناية، وتحمل غسولات الفم المطهرة والفم، لاستخدام الوسائل التي تزيد من مقاومة الغشاء المخاطي للفم لآثار عدوى (على سبيل المثال، الليزوزيم، مضاد للفيروسات، فوق البنفسجي).
في حالة المضادات الحيوية (في تعقيد) قامت بمنع المبيضات في تجويف الفم (تدار جرعة وقائية من المخدرات المضادة للفطريات).
11.3.1.5. مرض الحمى القلاعية
مرض الحمى القلاعية، وباء أو التهاب الفم (aphtae epizooticae) - مرض معد فيروسي حاد ينتقل إلى الإنسان من الحيوانات المصابة.
العائدات دوريا مع ظهور حويصلات وتقرحات على الغشاء المخاطي للفم والجلد بين الأصابع والأظافر.
الحمى القلاعية فيروس يصيب الحيوانات مشقوقة الظلف الداجنة والبرية (الأبقار والماعز والأغنام والغزلان والخنازير، الخ)، وتفرز في الحيوانات المريضة متوسطة الخارجية مع اللعاب، الحليب والبول والروث. فيروس مرض الحمى القلاعية مستقر للغاية في البيئة الخارجية. حساسية الشخص له ليست كبيرة. عادة ما تحدث العدوى في الغذاء باستخدام منتجات الألبان الخام ، وكذلك اللحوم التي خضعت لمعاملة طهوية غير كافية. الغلي والبسترة من الحليب يقتل الفيروس. بالإضافة إلى ذلك ، يمكن أن يكون المرض ذات طبيعة مهنية ، يمكن للعمال البيطريين أن يصابوا بالعدوى أثناء الاتصال مع الحيوانات المريضة.
يخترق الفيروس الجلد المتضرر والغشاء المخاطي للفم والأنف والعينين. بالإضافة إلى ذلك ، من المعروف حالات العدوى المحمولة جوا.
الصورة السريرية. هناك ثلاثة أنواع سريرية من مرض الحمى القلاعية: آفة جلدية ، غشاء مخاطي للفم وآفة جلدي مخاطي مدمج.
بعد فترة الحضانة التي تستمر 2-10 أيام، وهذا المرض يبدأ مع الحمى الحادة، والضعف، وارتفاع درجة حرارة الجسم (38-39 درجة مئوية)، وآلام في العضلات، وآلام الظهر، وقلة الشهية. بعد 1-2 أيام في المرضى الذين يعانون من رهاب الضوء، جفاف وحرق في الفم، واحتقان، وذمة من الغشاء المخاطي. على الشفاه واللسان والحنك الصلب واللين، وتظهر الخدود على خلفية الغشاء المخاطي تبيغي بشدة موجة من الحويصلات مع محتوى واضح (2-4 مم في القطر). عددهم يختلف من بضعة إلى عدة مئات. ثم تصبح محتوياتها صفراء غائمة. في يوم واحد - يتم فتح اثنين من الفقاعات ، وتشكيل تقرحات حمراء مشرقة مؤلمة مع الخطوط العريضة متعددة الحلقات ؛ على شفاه تآكل وتغطي مع القشور. بعد فتح الحويصلات ، تنخفض درجة حرارة الجسم ، كقاعدة عامة ، لكن المرضى يشعرون أسوأ. يبدو اللعاب (4-5 لتر يوميا)، أكثر صعوبة البلع الغذاء السائل، ويزيد من لغة في الحجم، فإنه يصبح غير واضحة. يمكن أن تظهر الحويصلات أيضًا على الغشاء المخاطي للأنف ، الملتحمة ، الأعضاء التناسلية. زيادة الغدد الليمفاوية الإقليمية ، تصبح مؤلمة. بالإضافة إلى الأغشية المخاطية ، يتأثر الجلد في معظم المرضى. لمرض الحمى القلاعية يتميز توطين بثور في بين الأصابع مع براثن والسلاميات النهائية من أصابع اليدين والقدمين، والذي يرافقه حرق، وحكة في اليدين والقدمين. تآكل في الغشاء المخاطي للفم epiteliziruyutsya 3-5 أيام دون أن تترك ندوبا، وبعد ذلك الحالة العامة العادية وفترة نقاهة تمتد 10-15 يوما. في انتكاسات شديدة الآفات FMD على الغشاء المخاطي للفم والجلد على الصدر والعنق والظهر - طفح بقعي حطاطي. جنبا إلى جنب مع أشكال قاسية وهناك يتم مسحها أيضا تتميز FMD الشعور بالضيق، والحويصلات واحدة في تجويف الفم وعلى الجلد.
التشخيص التفريقي. يجب التمييز بين مرض الحمى القلاعية وبين:
التهاب الفم الهربسي الحاد.
Varicella (تقع الحويصلات بشكل رئيسي على الجذع وفروة الرأس) ؛
الحساسية الطبية.
حمامي نضحي متعدد الأشكال.
ويستند التشخيص على الأعراض المميزة السريرية لمرض الحمى القلاعية (أعراض obscheinfektsionnye بالاشتراك مع حويصلي التهاب الفم والجلد الآفات في السلاميات مسمار) تاريخ الوبائي القائم (اتصال مع الحيوانات المريضة، واستخدام الحليب الخام) والوضع الوبائي من النتائج المعملية. من الأساليب المختبرية للتشخيص ، يستخدم وعاء اختبار بيولوجي ، تفاعلات مصلية.
علاج. العزل الإجباري واستشفاء المرضى لمدة 14 يومًا على الأقل من بداية المرض. من الأهمية بمكان هو رعاية المرضى بعناية ، ينصح بتناول الطعام السائل 5-6 مرات في اليوم. العلاج المحلي هو نفسه كما هو الحال مع التهاب الفم الهربسي الحاد.
توقعات. مواتية. الاسترداد الكامل والاسترداد في نهاية الأسبوع الثاني.
منع. أساس للوقاية من العدوى البشرية من مرض الحمى القلاعية هو مكافحة الحيوانات FMD من الخدمة الصحية البيطرية المتبعة. يجب على العاملين على اتصال مع الحيوانات المريضة العمل في ملابس العمل. لمنع التلوث من خلال الطعام ، يجب غلي الحليب لمدة 5 دقائق أو مبستر لمدة 30 دقيقة عند 85 درجة مئوية. يجب معالجة اللحوم بحرارة كاملة.
11.3.1.6. عدوى فيروس نقص المناعة البشرية في تجويف الفم
فيروس نقص المناعة البشرية (HIV) هو العامل المسبب للمرض معد، وهو ما يسمى فيروس نقص المناعة البشرية ونستعرض متلازمة نقص المناعة المكتسب (الإيدز)، وهو ما يعبر عنه في الحد من المقاومة الشاملة للمرضى إلى الكائنات الحية الدقيقة المسببة للأمراض بشكل مشروط وزيادة الميل الى الاصابة بالسرطان.
فيروس نقص المناعة البشرية (HIV) ينتمي إلى مجموعة من الفيروسات، سميت بذلك لأنها تمتلك انزيم - عكس الناسخ، مما يتيح نقل المعلومات من RNA إلى DNA. يصيب فيروس HIV الخلايا اللمفاوية T4 ويسبب موتها. ونتيجة لنظام المناعة الخلوية تعطلت، والجسم المصابة بفيروس يفقد مقاومته للميكروبات الممرضة تصبح عرضة لعدد من الالتهابات والأورام غير محددة، ر. E. تطوير الإيدز.
مصدر الإصابة هو شخص مصاب بفيروس نقص المناعة البشرية ، أو حامل فيروس. لتشمل الأشخاص المصابين بفيروس نقص المناعة البشرية عن (بغض النظر عن وضعهم السريري) مصابة بالفيروس، كما يتضح من التجارب الإيجابية المصلية: الفحص المناعي (ELISA)، والتي أكدتها immunoblotting (لطخة غربية)، المناعي أو المقايسة المناعية طريقة وعزل الفيروس.
بعد الإصابة بفيروس نقص المناعة البشرية خلال السنوات الخمس الأولى ، تطور الإيدز في 20٪ من الأفراد المصابين ، وخلال 10 سنوات - في حوالي 50٪.
في الأشخاص الذين يعانون من فيروس نقص المناعة البشرية، تم العثور على العامل المسبب في مختلف السوائل البيولوجية (الدم والسائل المنوي والإفرازات المهبلية وحليب الثدي، اللعاب، السائل المسيل للدموع، والعرق، وما إلى ذلك). ومع ذلك ، فإن انتقال العدوى يكون فقط من خلال الدم والحيوانات المنوية والأسرار المهبلية وحليب الثدي.
هناك 3 طرق لانتقال عدوى فيروس نقص المناعة البشرية: الجنسي ، بالحقن ، وفي الفترة المحيطة بالولادة.
في معظم الأحيان ، ينتقل فيروس نقص المناعة البشرية عن طريق الاتصال الجنسي. يمكن أن تنتقل العدوى من شخص مصاب إلى شريكه الجنسي. تنتقل العدوى بالحقن عن طريق نقل الدم أو منتجات الدم المصابة، فضلا عن استخدام الإبر والمحاقن، الأسنان أو أدوات أخرى لثقب الجلد أو الغشاء المخاطي للفم ، إذا كانت هذه المواد ملوثة بالدم. يمكن أن يحدث انتقال الفيروس من امرأة إلى الجنين أو الرضيع قبل أو أثناء أو بعد الولادة مباشرة (عن طريق حليب الثدي).
على الرغم من أن فيروس نقص المناعة البشرية قد تم عزلها من السوائل الأخرى الجسم (اللعاب، السائل المسيل للدموع، الخ ..)، لا يوجد حاليا أي بيانات تشير إلى أن آخرين مسار العدوى (الجهاز التنفسي، والاتصال، والغذاء، وما إلى ذلك).
يصاب الأشخاص المصابون بفيروس نقص المناعة البشرية مدى الحياة. معظمهم، على الأقل لعدة سنوات، لا يمكن أن تظهر أي أعراض أو علامات المرض، وبالتالي، فإنها لا يدركون وجود عدوى. خلال هذا الوقت هم مصدر انتقال الفيروس إلى أشخاص آخرين.
العلامات والأعراض السريرية للإصابة بفيروس نقص المناعة البشرية عديدة ومتنوعة. يمكن تقسيم مسار عدوى فيروس العوز المناعي البشري إلى 4 مراحل ، على الرغم من أنها ليست بالضرورة ملحوظة في كل شخص مصاب.
المرحلة الحادة من الإصابة بفيروس نقص المناعة البشرية قد تتطور بعد واحد بضعة أسابيع بعد الإصابة فقط، أو عندما لا يكون هناك مصليا لفيروس نقص المناعة البشرية، والتي عادة ما لوحظ بعد 6-12 أسابيع بعد الإصابة. المظاهر السريرية النموذجية لهذه الفترة - الحمى وتضخم العقد اللمفية، تعرق ليلي، الطفح الجلدي، والصداع، والسعال.
في الأول مرحلة مرض أو هي أعراض أو تطوير اعتلال عقد لمفية المستمر المعمم (PGL)، وتتميز تضخم العقد اللمفاوية في قطر بأكثر من 1 سم في اثنين أو أكثر من الأماكن خارج الفخذ. هذا الشرط يستمر حوالي 3 أشهر. مع تقدم المرض ، يستمر اعتلال عقد لمفية متعمد ببطء في التطور العكسي.
المرحلة الثانية تسمى الأمراض "المركب المتعلق بالإيدز" (SSC). للقيام بذلك، ويتميز المجمع من العلامات والأعراض التالية: فقدان الوزن والاسهال والشعور بالضيق والتعب والنعاس، وفقدان الشهية، تعرق ليلي، العصبية تغييرات تؤدي إلى فقدان الذاكرة ، واعتلال الأعصاب المحيطية. هذه الأعراض والعلامات تظهر في كثير من الأحيان بشكل دوري. وتتميز هذه المرحلة من خلال وجود الجلد والغشاء المخاطي للفم آفات نموذجية مثل الطلاوة المشعرة، الحلأ النطاقي، تفاقم الهربس المتكررة المزمنة على الغشاء المخاطي للفم والأعضاء التناسلية.
المرحلة الثالثة يسمى "المرحلة المتوسطة من المرض". المظاهر السريرية في المرحلة الثالثة تحدث في كثير من الأحيان بعد ظهور الأعراض المبكرة ، ولكن قبل صورة كاملة غير مكتملة للإيدز. في الفم، في هذه المرحلة من المرض تظهر المبيضات، الطلاوة المشعرة، التهاب الفم العقبولية الحاد، أو تفاقم من الهربس المزمن. السل الرئوي ، قد يحدث الالتهاب الرئوي السنخية.
على مراحل الرابع المرض (المرحلة المتأخرة من المرض) تتكشف بشكل كامل صورة سريرية خطيرة للإيدز. ويتميز هذا من خلال تطوير عمليات التهابات التي تسببها البكتيريا المسببة للأمراض، وتشكيل الأورام، مثل ساركوما كابوزي، وقوع الذي يرتبط مع نقص المناعة الخلوية الناجمة عن فيروس نقص المناعة البشرية. الأكثر شيوعا من الاصابة بالايدز تشمل تفشي الأوالي (الالتهاب الرئوي الرئوي وداء المقوسات) والفطرية (داء المبيضات النظامية، المستخفيات)، البكتيري (داء المتفطرات غير نمطية، السالمونيلا تسمم الدم) أو الفيروسية (ضخامة الخلايا، الفيروسة البابوفية وآخرون). في هذه المرحلة ، وخاصة أشكال حادة من سرطان الغدد الليمفاوية ، دنف العصبية اضطرابات (الاعتلال العصبي ، فقدان الذاكرة ، الخرف).
المظاهر الأولى هي "علامات" تشير إلى إدخال فيروس نقص المناعة البشرية ، الذي له تأثير مدمر على المناعية الحماية في الجسم ، قد تكون هناك آفات في الغشاء المخاطي للفم.
لأمراض الغشاء المخاطي للفم ، المرتبطة عدوى فيروس نقص المناعة البشرية ، وتشمل:
أشكال سريرية مختلفة من داء المبيضات.
الالتهابات الفيروسية.
الشعير (الزغب) الطلاوة.
التهاب اللثة النخرى التقرحي.
شكل التقدمي من التهاب اللثة (HIV-parodontitis).
Kaposi's Sarcoma.
للأمراض التي يجب أن تكون مزعجة طبيب أسنان ضد الإصابة بفيروس نقص المناعة تشمل سرطان شقة خلية من خلايا الغشاء المخاطي للفم، سرطان الغدد الليمفاوية (هودجكين).
فطيرات في الجلد. هذا هو أكثر الأعراض شيوعا داخل الفم من عدوى فيروس نقص المناعة البشرية. الأكثر شيوعا داء المبيضات كاذب حاد. في الأشخاص المصابين بفيروس نقص المناعة البشرية ، يستغرق الأمر وقتاً طويلاً (لأشهر) ، وبالتالي فإن مصطلح "حاد" يفقد معناها. المظاهر السريرية تتوافق تماما مع داء المبيضات المعتاد. في الغشاء المخاطي للفم يحتوي على طلاء رمادي أبيض، تشبه كتلة رائب. لوحة يمكن إزالتها بسهولة مع ملعقة تحته وجد الغشاء المخاطي للفم تبيغي. محلية في الغالب في الغشاء المخاطي التكنولوجيا، واللسان، والكلمة من تجويف الفم والحنك واللثة. ينبغي تمييز داء المبيضات بصريا عن التغيرات المماثلة في الطلاوة البيضاء ، الأشنة المسطحة الحمراء.
الكانديدا الضموري الحاد يشبه الآفات من الغشاء المخاطي للفم في الحساسية، ونقص فيتامين C، B 1، B 2، B 6. عادة ما تكون الآفة محلية في اللغة في شكل منطقة من hyperemia تقع على طول خط الوسط. الحُلَى اللولبية المتشابكة.
أقل شيوعا هو داء المبيضات المزمن المفرط ، والذي عادة ما يكون موضعياً على جانبي الغشاء المخاطي للخدين والحنك الصلب واللين. عندما تكون الآفة موضعية في زوايا الفم ، غالباً ما يحدث التهاب الشفة الزاوي الصفيري والشقوق ذات المظاهر الواضحة للتضخم الظهاري. يزيد حجم الشقوق بمرور الوقت ، وتصبح قاسية ، متقشرة. قد تكون الأحاسيس المؤلمة في المرضى غائبة أو أحاسيس الألم الصغرى ، وحرقان ، ممكن.
التشخيص التفريقي لداء المبيضات يجب أن يأخذ بعين الاعتبار أعراض أمراض مشابهة:
الطلاوة.
الحزاز المسطح الأحمر
التهاب الفم التحسسي.
الآفات الرضحية.
ويستند تشخيص داء المبيضات إلى علامات سريرية نموذجية ونتائج فحص بكتيريوسكوبي للخرس من الغشاء المخاطي للفم المصاب. وجود فطر متعددة من جنس المبيضات في شكل أبواغ وخيوط دائما بمثابة تأكيد لتشخيص داء المبيضات.
الالتهابات الفيروسية. بالنسبة للمرضى المصابين بفيروس نقص المناعة البشرية يتميز فقدان الأغشية المخاطية في الفم الهربس البسيط، الذي يقام في شكل التفاقم المتكررة والمؤلمة للالتهاب الفم العقبولية المتكررة. جنبا إلى جنب مع داخل الفم ، وهناك في كثير من الأحيان آفات الأعضاء التناسلية. الآفات غير نمطية للتوطين ، طويلة ومؤلمة. تحدث الحويصلات في اللسان ، والحنك الرخو ، وتجويف الفم ، والشفتين ، وتحولت بسرعة إلى تآكل ، والذي غالباً ما يتحول إلى قرح كبيرة (قطر 5-9-3 سم). يمكن للقرحة أن تأخذ شكل فوهة ذات حواف مرتفعة غير منتظمة الشكل وقاعًا شديد البرودة ، يمكن تغطيته بطبقة بيضاء رمادية اللون. في غياب العلاج في الوقت المناسب من هذه الآفات التقدم، ويزيد حجمها، والتي يمكن أن تؤدي بدورها لنشر عدوى فيروس الهربس في الأعضاء الحشوية وزيادة شدة المسار السريري، وأحيانا تسبب الموت.
غالبًا ما يتأثر الغشاء المخاطي لفم المرضى المصابين بفيروس نقص المناعة البشرية من الهربس النطاقي والثآليل الفيروسي (الحليمات الحليمية). لديهم شكل الآفات عقيدية ، مغطاة مع عدة نواقي في شكل الحليمات. موضعية في الغالب على الغشاء المخاطي من اللثة ، الحنك الثابت.
الطلاوة الشعيرية. لوحظ الطلاوة المشعرة (زغابي الطلاوة، قمي مسطح، عن طريق الفم الطلاوة الفيروسية) في المرضى بفيروس نقص المناعة البشرية مصليا وآفة يرتبط نقص المناعة والعدوى بفيروس نقص المناعة البشرية. وجود طلاوة ليفية هو مؤشر لاختبار فيروس نقص المناعة البشرية. وفقا لأحدث المؤلفات ، كان 98 ٪ من المرضى الذين يعانون من الطلاوة المشعرة فيروس نقص المناعة الذاتية المصل.
يمكن أن تختلف مظاهر الطلاوة الليفية في الحجم والموقع ، فهي ذات وجه واحد أو وجهين. سريريا يبدو الطلاوة المشعرة كما طيات أو الزغب الأبيض، أثار فوق سطح الغشاء المخاطي للفم، على شكل الشعر. يتم تثبيت هذه الأظافر بشكل كثيف على سطح الغشاء المخاطي ومن المستحيل التخلص منها. يتم طلاوة الطلاوة الليفية على السطوح الجانبية للسان ، ولكن يمكن أن تمتد إلى سطحه الخلفي بأكمله ؛ أقل احتمالا أن تظهر على الغشاء المخاطي للشفتين والخدين وأسفل الفم والسماء.
التشخيص التفريقي للطلاوة الشعيرية يتم مع تفاعلات الحساسية الأسنان مواد صحيح الطلاوة والطلاوة المدخنين، الحزاز المسطح، والآفات المبيضات المفرطة التصنع من الغشاء المخاطي للفم عند الظواهر الغلفانية.
التهاب اللثة النخرى التقرحي. علامة على عدوى فيروس نقص المناعة البشرية في تجويف الفم هو التهاب اللثة الناخر التقرحي. يبدأ المرض بشكل حاد أو فجائي أو غير ملحوظ مع نزيف اللثة عند تفريش أسنانك. حرص لالتهاب اللثة والتهاب يمكن أن تستمر 3-4 أسابيع، وبعد ذلك المرض في العديد من المرضى تصبح مزمنة، وكثيرا ما يتكرر. يتميز التهاب اللثة التهاب المرتبطة بفيروس نقص المناعة البشرية عن طريق المسار التقدمى، مما يؤدي إلى فقدان هياكل أنسجة اللثة والعظام، وغالبا مع عزله.
في المرضى المصابين بفيروس نقص المناعة البشرية ، يمكن ملاحظة وجود شكل عدواني من التهاب اللثة مع تعميم العملية في الأنسجة اللثوية. A نزيف ملحوظ وتضخم اللثة، ويزيد من التنقل الأسنان، يحدث تدهور منتشر العظم السنخي العملية، والتي غالبا ما يكون مصحوبا أقسام عزل بين الأسنان.
Kaposi's Sarcoma. انها واحدة من أكثر المظاهر السريرية المميزة للإيدز. يتكون الورم من الأوعية الليمفاوية. غالبا ما يؤثر على الجلد من الأطراف. ساركوما كابوزي في الإصابة بفيروس نقص المناعة البشرية كأعراض أولية موصوفة في 30 ٪ من الحالات. هو أكثر شيوعا في البيض والشواذ جنسيا أكثر من السود ومدمني المخدرات.
في تجويف الفم في معظم الحالات الموصوفة ساركوما كابوزي المحلية في السماء، هو أقل شيوعا في الغشاء المخاطي اللثوي. انها شكل من أشكال مزرق ، ضارب الى الحمرة أو البقع السوداء ، مسطحة في المراحل الأولية. في وقت لاحق ، غالباً ما يتم تعتيمها ، زيادة حجمها ، وتنقسم إلى أسهم متقرحة. لوحظ حدوث تقرح على الغشاء المخاطي للفم أكثر من الجلد. الآفات في تجويف الفم مؤلمة حتى مرحلة تقرح. ساركوما كابوزي ، موضعية على العلكة ، تشبه الرقيقة في مظهرها.
في تنفيذ تشخيص العدوى بفيروس نقص المناعة البشرية، جنبا إلى جنب مع الأعراض الموضحة في تجويف الفم، فمن الضروري النظر في غيرها من علامات المرض التي تكمل علامات سريرية للنقص المناعة: تضخم العقد اللمفية، والالتهاب الرئوي الرئوي، الوحشية وفقدان الوزن، وأجهزة الجسم الداخلية، بما في ذلك الجهاز العصبي.
عند جمع التاريخ ينبغي إيلاء الاهتمام لاستدار وشارك في حالة مرضية، واستخدام الكورتيزون والأدوية السامة للخلايا، والأدوية الأخرى التي يمكن أن تسبب اضطرابات في الجهاز المناعي. من المهم جداً مراعاة الخصائص المهنية للمريض ، طبيعة العلاقات الجنسية ، خاصة بين الأشخاص الذين يقومون برحلات عمل أجنبية.
يمكن تحديد تشخيص عدوى فيروس العوز المناعي البشري في المختبر من خلال تحديد الأجسام المضادة المحددة للفيروس. الفحص الأكثر شيوعا مرتبط المناعي (ELISA)، وimmunoblotting (لطخة غربية) أو المناعي غير المباشر. ويرد دور في تشخيص الإصابة بفيروس نقص المناعة البشرية دراسة الحالة المناعية، كما في المرضى المصابين بفيروس HIV-يقلل من نسبة T-المساعد لT-القامع يقلل يتم زيادة عدد كريات الدم البيضاء والخلايا الليمفاوية محتوى المناعية، وخاصة A و G. ولكن أيضا تختلف هذه الأرقام و مع نقص المناعة الثانوي من المسببات المختلفة ، مما يقلل من أهميتها في تشخيص العدوى بفيروس نقص المناعة البشرية.
الوقاية من عدوى فيروس نقص المناعة البشرية. الجزء الأكثر أهمية في الوقاية اليومية الفعالة من العدوى بفيروس نقص المناعة البشرية هو تطبيق المبادئ التقليدية للتعقيم والتطهير. من أجل منع انتقال فيروس نقص المناعة البشرية هي أكثر من كافية ليتوافق مع توصيات للوقاية من انتقال العوامل المعدية التي تنتقل عن طريق الدم مثل التهاب الكبد B. وتشمل مكافحة فيروس نقص المناعة البشرية:
الاحتياطات ضد الدم وسوائل الجسم الأخرى ؛
الاحتياطات للحقن والإجراءات المتعلقة بثقب الجلد ؛
التعقيم والتطهير الفعال.
بما أن معظم إجراءات طب الأسنان جائرة ، فإنها غالباً ما تؤدي إلى النزيف ، وفيروس نقص المناعة البشرية هو عبارة عن عدوى بالدم ، ينتج عنها طبيب الفم يشير إلى المجموعة المعرضة لخطر الإصابة بفيروس نقص المناعة البشرية. لذلك ، يجب على أطباء الأسنان والممرضات والممرضات اتخاذ الاحتياطات اللازمة ضد الدم وسوائل الجسم الأخرى (القيح واللعاب). يجب غسل اليد والأجزاء الأخرى من الجسم ، الملوثة بالدم أو سوائل الجسم الأخرى ، تمامًا بالصابون والماء. بعد إزالة القفازات الواقية ، يجب غسل اليدين على الفور. مع كل اتصال مباشر مع الدم وسوائل الجسم الأخرى ، يجب ارتداء القفازات. خلال الإجراءات التي قد تتشكل عندما طخات من الدم أو تعليق (على سبيل المثال، من الهباء عالية السرعة تشتت وحدة طب الأسنان أجهزة الموجات فوق الصوتية)، والعيون، والأنف والفم قناع أو حماية أو النظارات ودرع من البلاستيك. يجب أن نكون حذرين للغاية مع الإبر والمشارط، وأقراص، اللبية وأدوات حادة أخرى لمنع الامصال والجروح وإصابات أخرى. يجب التخلص من الأدوات التي يمكن التخلص منها بعد الاستخدام. إذا كان يمكن أن تحدث إصابات بأدوات حادة (على سبيل المثال ، أثناء التنظيف) ، فمن المستحسن أن ترتدي قفازات كثيفة للغاية وأن تعالج الأدوات بحذر شديد. من المستحسن استخدام أجهزة فوق صوتية خاصة للتنظيف الميكانيكي للأدوات الصغيرة من التلوث. يجب على الأطباء الذين يعانون من الآفات الجلدية النضحية عدم إجراء إجراءات غازية وعلاج المصابين المرضى.
هناك شرط مهم للوقاية من العدوى بفيروس نقص المناعة البشرية من خلال الأدوات المستخدمة لثقب الجلد والأغشية المخاطية وغيرها من الإجراءات الغازية تعقيم موثوقة. فيروس نقص المناعة البشرية حساس جداً للطرق المعتادة للتعقيم والتطهير عالي الكثافة. يتم تعطيله من خلال طرق مصممة لقمع مسببات الأمراض الأخرى (على سبيل المثال ، فيروس التهاب الكبد B). الطريقة الأكثر فعالية لتعطيل فيروس نقص المناعة البشرية - ارتفاع في درجة الحرارة، لذلك واحدة من الطرق الأكثر موثوقية من تعقيم الأدوات (بما في ذلك الأسنان) هو التعقيم والتطهير عالية الكثافة، استنادا إلى حرارة (الغليان، التعقيم، والتعقيم بالهواء الساخن الجاف).
تطهير كثافة عالية ويمكن أيضا أن يؤديها باستخدام المطهرات: 2٪ محلول glyutarala (غلوتارالدهيد)، 30٪ محلول بيروكسيد الهيدروجين. إن نقع الأدوات النظيفة في هذه المحاليل لمدة 30 دقيقة يضمن كثافة عالية من التطهير.
لعلاج الجداول الطبية، التدريبات، العروات وغيرها من الأسطح المحيطة تشطف بما فيه الكفاية مع حل متوسطة مطهر أو كثافة منخفضة، ما هي المركبات hlorvysvobozhdayuschie مثل هيبوكلوريت الصوديوم، هيبوكلوريت الكالسيوم، الكلورامين حل 4٪ من ثنائي كلوروأيزوسيانورات الصوديوم، 4٪ حل الكلورهيكسيدين. تقاس قدرة تعقيم هذه المركبات على إطلاق الكلور من خلال وجود الكلور "النشط" فيها (في المائة). على سبيل المثال ، يحتوي هيبوكلوريت الصوديوم على 5٪ "نشط" من الكلور ، هيبوكلوريد الكالسيوم - 70٪ ، كلورامين - 25٪.
لعلاج الأنسجة باستخدام مبيدات الجراثيم - المطهرات (70٪ الكحول الإيثيلي، و 70٪ ايزوبروبيل، محلول 1٪ من اليود، إعداد اليود حل 10٪).
يتم تطهير مواد طب الأسنان عن طريق تنظيفها من اللعاب والدم (مادة الانطباع ، المواد لتحديد العضة ، إلخ). قوالب وتقويم الأسنان عن طريق الفم و العظمية يجب تنظيف الهيكل وتعقيمه قبل إرساله إلى المختبر.
يتم غسل أطراف التنقيط بعد الاستخدام باستخدام نفاثة مائية قوية ، منظف لإزالة المادة الملتصقة. ثم يتم مسحها بمواد مشربة بمنظف مطهر. تغسل المادة الكيميائية بالماء المقطر.